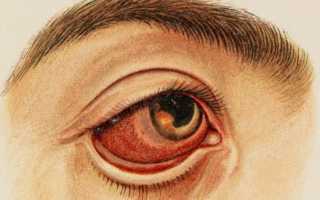
Ирит — это воспаление радужной оболочки глаза, которое относится к группе увеита (сам же увеит — это группа заболеваний сосудистой оболочки глаза).
Наиболее часто рассматриваемая нами болезнь возникает в возрасте от двадцати до сорока лет. Реже у подростков и людей старшей возрастной группы.
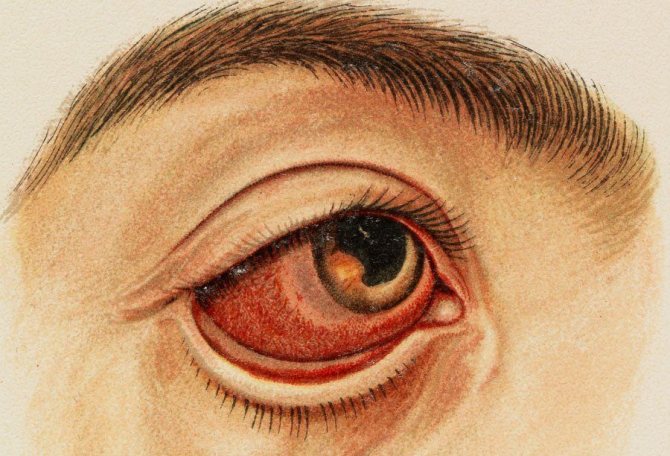
Важно! Самостоятельно ирит возникает редко — как правило, его верным спутником выступает циклит — воспаление циллиарного тела (сочетание двух патологий — иридоциклит). Последний очень часто носит и другое имя — передний увеит. По симптоматике ирит и передний увеит очень похожи.
Что такое ирит?
Ирит глаза — это офтальмологическая патология, которая представляет собой воспаление радужной оболочки глаза, сопровождающееся затуманиваем зрения, болезненными ощущениями, покраснением и отечностью. В медицине данное заболевание встречается довольно часто.
Поражение радужной оболочки глаза, находящейся перед хрусталиком за роговицей (между задней и передней камерами) может происходить у пациентов любого возраста и обоих полов. Однако, чаще всего патология приходится на возрастной период с 20 до 40 лет, а также встречается у больных анкилозирующим спондиалоартритом . В 50% случаев заболевание превращается в хроническое.
Возможные осложнения
Ирит – серьёзное и опасное заболевание, которое, если его не лечить или лечить несвоевременно, может дать ещё более опасные и страшные осложнения, вплоть до слепоты.
Одним из наиболее частых и распространённых осложнений ирита – иридоциклит. Это всё то же воспаление радужки, только оно затрагивает ещё и цилиарное тело глаза.
Запущенный ирит может вызвать такие страшные недуги, как:
- Вторичную глаукому;
- Катаракту;
- Лентовидную кератопатию (в роговице откладывается лишний кальций, что ведёт к ухудшению зрения);
- Кистозный отёк в сетчатке. Результат – падение зрения, которое становится расплывчатым.
Причины
Нередко воспалительное поражение радужной оболочки глазного яблока возникает по причине развития в организме аутоимунных заболеваний, хотя может развиваться, как самостоятельное заболевание. Основные причины возникновения офтальмологической патологии:
- травмы передней камеры глаза, ожоги, проникновение внутрь инородного тела;
- нарушения гормонального фона и обменных процессов (метаболизма): гипотиреоз (недостаток гормонов щитовидной железы), сахарный диабет (дефицит инсулина), надпочечниковая недостаточность (гипофункция их коры);
- офтальмологическое хирургическое вмешательство (ятрогенное воздействие) — лазерное удаление глаукомы (иридэктомия), пластика радужки;
- инфекционные заболевания — токсоплазмоз, туберкулез, лептосприроз, бруцеллез;
- аллергические реакции, индивидуальная непереносимость лекарственных препаратов, введенных в область нижнелатерной части глаза.
Вспомогательные и народные методики
Помимо лечения фармацевтическими препаратами, врач назначает прием витаминно-минеральных комплексов. Они обязательно включают витамины группы В, а также аскорбиновую и никотиновую кислоты. Такие препараты принимают не только перорально, возможны уколы с подобными растворами непосредственно в глазное яблоко. На этапе выздоровления для его ускорения назначаются физиотерапевтические процедуры: электрофорез с препаратами литического воздействия, прогревания, УФО, магнитотерапия.
Некоторые врачи рекомендуют гирудотерапию. Пиявок располагают в районе виска. Благодаря их лечебной слюне можно улучшить кровообращение в мелких сосудах. Кроме того, она оказывает обеззараживающее воздействие.
Еще одним дополнительным средством терапии при согласии офтальмолога является траволечение.
Какие рецепты из зеленой аптеки можно применять при подобной глазной болезни:
| Средство | Как готовить | Как применять |
| Ромашковые капли | Маленькая ложка соцветий ромашки заваривается в 80 мл кипятка, после двух часов настаивания фильтруется. | В течение двух–трех недель закапывать по две капли в каждый глаз раз в сутки. |
| Ягоды на меду | По четыре большие ложки свежей черники и рябины смешиваются с таким же количеством цветочного и облепихового меда. | Дважды в день перед едой по две большие ложки есть в течение месяца. |
| Водный настой мокрицы | Звездчатку среднюю (мокрицу) заваривают кипятком (на большую ложку сырья надо чашку воды), через 30 минут фильтруют. | Промывают настойкой глаза дважды в сутки в течение 15 дней. |
| Одуванчик, мед и лук | Выдавить сок из луковицы и листьев одуванчика. Луковый и одуванчиковый сок смешать с медом в пропорции 1:1,5:2. Настаивать в затемненных условиях три часа. | Пить по две столовые ложки перед завтраком, обедом и ужином на протяжении месяца. |
Рецепты с медом нельзя применять тем, у кого есть аллергия на продукты пчеловодства.
Кроме снятия симптомов ирита, важно вылечить основное заболевание, спровоцировавшее возникновение воспаления. Простая терапия глаз даст лишь кратковременный эффект, в дальнейшем возможны рецидивы недуга.
Также необходимо устранить другие воспалительные процессы в организме, например, в полости рта. Они могут стать очагами распространения инфекции и истощают защитные силы человека.
Симптомы
Ирит глаза характеризуется постепенным проявлением и усилением симптоматики. В зарождающей стадии, болезнь может не показывать себя, но ситуация может измениться после обострения какой-либо хронической патологии, сильного стресса, или переохлаждения. В это время пациенты начинают жаловаться на обильное слезотечение и ощущение инородного тела в глазницах.
Второй «пугающий» симптом заставляет больного обратиться к врачу. Человек замечает в области глаза кровоизлияния, сглаживание контура радужной оболочки, а также ее постепенное осветление.
Чтобы ясно представлять картину клинических проявлений патологии, следует обобщить основные симптомы ирита:
- значительная краснота в глазницах (может и не быть);
- постепенное снижение четкости контура радужки, ее отечность, цвет принимает «ржавый» оттенок;
- неприятные болевые ощущения при нажатии на глазное яблоко и их нарастания при отсутствии медицинской помощи;
- быстрое ухудшение зрения;
- мутность зрения, пелена перед глазами, «мушки»;
- жжение в органах зрения;
- значительное сужение зрачка;
- светочувствительность, боль в глазах при ярком свете;
- головные боли, которые отдают в лобную часть;
- общая слабость организма.
Причины возникновения и механизм развития ирита
Иридоциклит — воспаление радужки и ресничного тела, характеризуется теми же клиническими симптомами, что и ирит, но еще более выраженными. Отмечаются боль в глазу и головные боли, снижение зрения, светобоязнь, слезотечение, меняются цвет и структура радужки, мутнеет влага передней камеры.
Могут появиться отложения клеточных элементов на задней поверхности роговицы — преципитаты — разного цвета и размера.
Из-за того что экссудат попадает в стекловидное тело, оно мутнеет и при офтальмоскопии тускнеет рефлекс с глаз ного дна, в стекловидном теле выявляются плавающие полуфиксированные или фиксированные помутнения в виде нитей, тяжей, хлопьев.
Другим симптомом, характерным для циклита, являются боли в области ресничного тела, которые выявляются при пальпации глазного яблока через закрытые веки (так же, как это делается для определения внутриглазного давления.
Вследствие нарушения в ресничном теле образования водянистой влаги внутриглазное давление понижается, глаз при пальпации мягкий, гипотоничный. Если радужка на всем протяжении зрачкового края спаяна с хрусталиком (сращение зрачка) или весь зрачок зятянут экссудатом (окклюзия зрачка), то из-за нарушения оттока водянистой влаги внутриглазное давление может повыситься и глаз при пальпации будет твердым.
Основные причины воспаления радужной оболочки — инфекционные поражения тканей органов зрения. Часто болезнетворные бактерии попадают в организм через механические повреждения. На фоне ослабленного иммунитета глаза воспаляются вследствие попадания патогенных микроорганизмов, токсинов или аллергенов. Заболевание может проявиться и при запущенных формах кератита.
При этом воспалительный процесс провоцируют либо бактерии и вирусы, либо иммунная агрессия организма, либо нарушение обмена веществ и микроциркуляторные расстройства (поскольку радужка является частью сосудистой оболочки глаза, любые проблемы в сосудистом русле отражаются на ее состоянии).
Диагностика
Для определения диагноза и вывления причин заболевания, врач-офтальмолог проводит обследование глазного дна и диагностические исследования, в которые входят:
- Биомикроскопическая диагностика — потверждает наличие признаков ирита, а именно: отечность радужки, дистрофические патологии, гранулемы и спайки хрусталика и краев зрачка.
- Визометрия — выявляет снижение зрительной работы и спазм аккомодации.
- Гониоскопия — проверяет наличие в передней области глаза гнойной влаги и нарушения в системе отвода жидкости из глаза.
- Периметрия — подтверждает сужение поля зрения, которое имеет концентрический тип.
- Ультразвуковое сканирование — выявляет сращивания (синехии) и изменение четкости хрусталика, показывает изменения в органах зрения, которые спровоцировали ирит глаза.
- Тонометрия — измеряет внутриглазное давление, выявляет его повышение.
- Исследование клеточной реакции влаги передней камеры глаза — для установления активности воспаления. Существуют 4 степени реакции:
- дифференциации поддаются отдельные части;
- осмотр затруднен;
- радужка не просматривается.
- Выявление реакции зрачка на свет — устанавливается отсутствие или притупление реакции. Светочувствительность лечится мидриатиками.
Методы обследования
Для постановки диагноза одного внешнего осмотра недостаточно. Врач проводит комплексное обследование:
- оценка остроты зрения;
- биомикроскопия глаза;
- периметрия;
- измерение внутриглазного давления;
- общеклинические анализы.
Уточнить причину помогут консультации невролога, инфекциониста, ревматолога, ЛОР-врача.
В дополнение приглашаем посмотреть обзорное видео про данное глазное заболевание:
Лечение
Терапия определяется врачом-офтальмологом индивидуально, в зависимости от результатов исследований и диагностики. Причины, ход течения болезни, изменения структуры глаза, индивидуальные показания больного влияют на выбор терапии. Чаще всего назначается медикаментозное лечение, однако, если ситуация крайне тяжелая, выбор офтальмолога падает на хирургическую операцию.
Консервативные методы
В зависимости от признаков ирита, выбираются разные группы медикаментов:
- антибактериальные — применяются внутрь и наружно, если у пациента обнаружили какую-либо инфекцию, спровоцировавшую ирит;
- гормональные препараты (капли и мази) — назначаются при патологиях соединительной ткани;
- мидриатики, лекарственные средства для расширения зрачка — применяются только при нормальном или повышенном внутричерепном давлении, необходимы для профилактики спаечных процессов в радужке и роговице;
- противовирусные препараты — применяются в виде глазных капель и инъекций, если подтверждена вирусная этиология заболевания;
- нестероидные противоспалительные препараты — устраняют воспалительные процессы в органах зрения.
В ряде случаев, врачом могут быть назначены физиотерапевтические манипуляции, в частности, электрофорез, прогревание глаза и усилитель высокой частоты (УВЧ), которые положительно влияет на устранение спайков. Не лишним будет и прием витаминов группы С, А и Р.
Оперативное вмешательство
Оперативное вмешательство назначается в крайних случаях, по причине заражения зрачка и распространения гноя за пределы радужки. Также операция проходит, если:
- быстро накапливается жидкость в передней камере глазницы;
- зрачок затянулся целиком;
- пациент страдает вторичной глаукомой;
- сформировались сильные синехии.
Смысл хирургического вмешательства состоит в том, чтобы аккуратно удалить образовавшуюся пленку на глазном яблоке. Офтальмохирурги используют разные варианты:
- дренируют переднюю камеру;
- рассекают фиброзные тяжи;
- удаляют гной и зараженные ткани.
Лечебные мероприятия
Лечение ирита глаз сводится к воздействию на причину болезни и устранению симптомов. Медикаментозное лечение включает следующие препараты:
- антибиотики — “Цефтриаксон”, “Амоксиклав”;
- НПВС — “Ибупрофен”, “Диклофенак”;
- антигистаминные — “Цетрин”, “Кларитин”;
- рассасывающие — “Трипсин”, “Лидаза”.
Местно применяются капли с антибиотиками — “Тобрекс”, “Нормакс”. При формировании спаек между радужкой и хрусталиком требуется хирургическое вмешательство.
Профилактика
Такое заболевание, как ирит, легче предупредить, чем лечить. Для этого всего лишь необходимо принимать неспецифические меры:
- регулярно проводить осмотры глазного дна у офтальмолога;
- при работе с повышенным риском травмы и ожога глаз, применять средства индивидуальной защиты (очки, каску и т.д.);
- пациентам, перенесшим операции, а также страдающим расстройствами метаболизма (сахарный диабет, гипотериоз, гипокортицизм), следует с целью профилактики проходить обследование у офтальмолога 2 раза в год;
- при малейших настораживающих неприятных симптомах в органах зрения — посещать врача, чтобы на ранних стадиях диагностировать патологию.
Полезное видео
Ирит. Воспаление радужной оболочки глаза:
Дают ли больничный взрослым при конъюнктивите
Дают ли больничный при конъюнктивите взрослому – вопрос, волнующий многих, ведь заболевание может пройти самостоятельно через несколько дней и если больничный лист не выпишут, то идти к врачу нет смысла.
Несмотря на кажущуюся несерьезность – конъюнктивита очень неприятное заболевание, которое очень легко передается от человека к человеку из-за того, что болеющий является носителем большого количества микробов. Поэтому врач обязан выписать больничный лист болеющему конъюнктивитом, чтобы не допустить распространения заболевания. Больничный в таком случае длится весьма недолго, как правило, от трех до семи дней. На более долгий срок больничный предоставляют, если пациент является работником в сфере общественного питания, медицинского или образовательного учреждения.
Если в семье есть маленькие дети или пожилые люди, болеющие конъюнктивитом следует ограничить с ними любые контакты, так как у тех и у других, в силу физиологических особенностей, повышена восприимчивость к микробным агентам, вызывающим конъюнктивиты.
Важно! При первых симптомах конъюнктивита необходимо обратиться к врачу и четко следовать его рекомендациям.
Следует принимать назначенные препараты, даже если видимые симптомы прошли полностью. И также на время болезни следует пользоваться чистыми и отдельными полотенцами, наволочками и носовыми платками, часто мыть руки и никому не передавать лекарственные средства или приспособления для нанесения лекарств (глазные капли, шпатели для закладывания мази за веко и другие).
Причины повышенной слезоточивости в детском возрасте
Если один глаз постоянно слезится у младенца, это происходит по следующим причинам:
- Закупорка носослезного канала;
- Патологическая узкость носослезного канала;
- Патологии строения и развития органов зрительной и дыхательной системы.
Слезы нужны, чтобы увлажнять и очищать глаз. Во время внутриутробного развития слезные железы еще не работают, а носослезный канал закрыт особой пленкой. После рождения эта мембрана должна разорваться, чтобы обеспечивать отток слезной жидкости. Иногда этого не происходит. Слеза выделяется при моргании, но не выводится в носовую полость. Часть жидкости скапливается под нижним веком, провоцируя его отечность. Часть вытекает наружу, провоцируя усиленную слезоточивость.
Подобный симптом должен насторожить родителей. Им необходимо обратиться к офтальмологу, чтобы тот помог справиться с проблемой.
Иногда в носослезном канале нет никакой мембраны, но он патологически узкий. Жидкость лишь частично выводится в носовые пути, а ее излишки снова же вытекают наружу. То же происходит и при патологиях строения органов дыхательной, зрительной системы. Чем раньше выявлены подобные отклонения, тем проще с ними бороться. У детей первого года жизни костная, хрящевая ткань еще мягкая, податливая. Если потребуется операция на носослезном канале, то ее стоит проводить как можно раньше. Обычно решить проблему помогает малоинвазивное зондирование.
У детей школьного возраста возникают иные патологии, из-за которых сильно слезится один глаз. Все эти причины можно условно разделить на офтальмологические и системные.
Офтальмологические причины
Аномалии слезных каналов возникают иногда и в школьном или подростковом возрасте. Слезоточивость провоцирует конъюнктивит, блефарит, склерит, другие недуги воспалительного характера. Вместе со слезами выделяется и гной. Подобный симптом является основанием для незамедлительного обращения к врачу. Большинство вышеперечисленных заболеваний провоцируется опасными бактериями с низкой чувствительностью к антибиотикам.
Подобрать лекарственное средство, которое эффективно справиться с проблемой, может только врач на основе ряда анализов.
У ребенка может сильно слезиться глаз из-за травмы. При этом иных визуальных изменений может и не быть. Только доктор после осмотра при помощи специальных ламп и микроскопов может сделать правильные выводы относительно предпосылок подобных явлений.
Слезоточивость – признак наличия инородного тела в глазу. Категорически запрещено даже пытаться извлечь его самостоятельно. Таким способом можно еще больше травмировать глаз, занести инфекцию, нанести значительный урон зрению. В домашних условиях разрешено только закапать глаза увлажняющими составами и протереть их ватными дисками, смоченными кипяченой водой. Если это не дало результатов, придется обращаться к врачу.
Резкое снижение остроты зрения иногда приводит к слезоточивости. Ребенку приходиться сильно напрягать глаза, чтобы рассмотреть что-то. Для их расслабления выделяется дополнительный объем слезной жидкости.
Иные причины
Слезоточивость нередко провоцируется инфекционными процессами в организме. Банальная ОРВИ может вызвать такой симптом. Если глаз перестал слезиться после полного выздоровления, можно не переживать.
Нередко повышенное выделение слезной жидкости свидетельствует о сильных аллергических реакциях. В детском возрасте важно своевременно выявить такую предрасположенность. Лечение основного заболевания занимается врач-аллерголог. Пока иммунная система полностью не сформирована, есть вероятность полного избавления от аллергии.
Глаз ребенка может слезиться из-за серьезных заболеваний нервной системы, онкологических процессов в организме. Если в мозгу развивается опухоль, то она давит на близлежащие ткани и органы, увеличивается выработка слезной жидкости, которая и выводится наружу таким способом. Вероятность развития подобных патологий без иных симптомов минимальная, но она есть, поэтому ее необходимо сразу исключить или подтвердить при помощи специального обследования.
Выявление причины слезоточивости глаза у ребенка – важный этап диагностики.
Нельзя лечить только лишь симптомы, необходимо бороться с основной проблемой.
Прогноз жизни
Сколько живут при ирите? Заболевание не считается смертельным, поэтому прогноз жизни является утешительным. Однако возникающие осложнения при отсутствии лечения могут значительно снизить качество жизни. Осложнениями ирита называют:
- глаукому;
- помутнение стекловидного тела;
- заращение зрачка.
Они впоследствии приводят к потере зрения, атрофии глазного яблока. Обычно острый ирит излечивается за месяц, хроническая форма лечится дольше. Однако при запущении болезни возможны рецидивы.
Как лечить физиотерапевтическими процедурами?
Используются:
- Ножные ванны, наложение горчичников и компрессов на затылок;
- Закапывания зрачка мидриатиками, чтобы его расширить;
- Электрофорез;
- Аппликации из парафина;
- Пиявки, чья слюна обладает обеззараживающим эффектом.
При гнойной форме используют кортикостероиды, другие гормональные препараты.
Ведется интенсивный прием витаминов группы В, С и РР в виде таблеток и внутривенного введения. Здесь помогает особая диета, которая включает продукты, богатые на данные витамины.
В домашних условиях болезнь не лечится, если только оно не проходит под присмотром врача. Различные народные средства здесь не помогут.
Зачем нужны слезы
Слезная жидкость является физиологической. Она выделяется соответствующими железами, выполняет множество функций. Основная из них – очищение глаз от пыли, грязи, а также увлажнение роговицы. Выделение слезы носит физиологический и эмоциональный характер. Для увлажнения глазного яблока минимальное количество этой жидкости выделяется при каждом моргании. Если же вас захлестывают эмоции, то слезы продуцируются активно.
Синдром «сухих глаз», когда слезы не выделяются вовсе, это тоже серьезная патология, но если у ребенка постоянно и активно слезится один лишь глаз, стоит задуматься о его здоровье.
Терапия воспаления радужки
При ирите для полного восстановления функций необходимо длительное и беспрерывное применение лекарств. Если воспалившийся глаз не требует оперативного вмешательства или беспрерывного наблюдения врача – человек проходит терапию амбулаторно.
Когда ирит обострился в холодное время года, к поражённому яблоку требуется прикладывать сухой компресс – ватная повязка, шерстяной платок и подобные тёплые, мягкие ткани. Воспаление глаз при простуде надо снимать каплями Визин, настоями трав. Вирусное или бактериальное поражение устраняют каплями Диклофенак 0,1%, Софрадекс, Виофтан и прочими средствами.
Чем лечить воспаление глаза (капли, мази, таблетки, другие препараты):
- анальгетики (Лорноксикам);
- антигистаминные (Кларитин);
- антисептические (Комистин, Витабакт);
- кортикостероиды (Бетаспан, Дексаметазон);
- антибактериальные (Флоксал, Тобрадекс);
- противовирусные (Окоферон).
При остром воспалении радужки показаны экспресс-инстилляции – частое применение лекарств за короткий отрезок времени. Это закапывание эмульсии гидрокортизона 1% до 5 раз в сутки, субконъюнктивальная инъекция 0,5–1% кортизона дважды в неделю и так далее.
Гнойное воспаление глаз лечат антибиотиками широкого спектра действия (Тобрекс, прочие), сульфаниламидами, и поддерживают организм кальцием, витаминами PP, C, группы B. При необходимости назначают Бутадион, Реопирин, Салициламид, Пипольфен, Димедрол и другие лекарства.
Если у пациента с воспалением радужки снижено внутриглазное давление, врач прописывает мидриатики (Атропиновая 1% глазная мазь или р-р Сульфат Атропина 1%). Для ускорения нормализации функции «сужение-расширение» зрачка, делают инстиляции с использованием р-ра 0,1% гидрохлорид адреналина и последующим закапыванием Офтандексаметазона.
Последствия
Если вовремя не выявить передний увеит и начать его своевременное лечение, могут возникнуть следующие осложнения:
- Катаракта или помутнение хрусталика глаза. В ходе этого можно потерять зрение.
- Глаукома.
- Лентовидная кератопатия.
- Кистозный макулярный отек.