Может ли быть температура при артрозе и артрите
Артрит и артроз относятся к группе ревматических заболеваний с различной этиологией, но схожими симптомами. Артроз проявляется дегенеративным и дистрофическим разрушением хрящевой ткани, что приводит к поражению соседних анатомических структур.
Основной причиной этого заболевания считается нарушение обменных процессов. К факторам, способствующим развитию патологии, можно отнести травмы, врожденные аномалии, как специфические, так и неспецифические воспаления, аутоиммунные расстройства, избыточный вес и чрезмерные физические нагрузки.
Артрит характеризуется воспалительным процессом в суставных элементах. Эту болезнь рассматривают с точки зрения мультифакторной концепции, где ключевую роль играют наследственная предрасположенность и инфекционные агенты. Воспаление может быть вызвано неблагоприятными социальными условиями, переохлаждением, а также ослабленным иммунитетом.
Клинические проявления ревматических заболеваний разнообразны и могут меняться. Тем не менее, существуют общие симптомы, которые объединяют все аспекты патогенеза.
К ним относятся:
- болевые ощущения различной интенсивности и продолжительности;
- отечность;
- увеличение объема суставов;
- покраснение или синюшность кожи над суставом;
- ограничение подвижности.
Симптомы ранних стадий заболевания развиваются остро. При этом общее состояние пациента ухудшается. В дополнение к суставным симптомам могут наблюдаться локальные изменения: головные боли, снижение аппетита, повышенная утомляемость, слабость, признаки интоксикации и лихорадка.
Повышение температуры тела свидетельствует о том, что организм борется с воспалением. Более тревожным признаком является снижение температуры ниже нормы, что может указывать на истощение организма на фоне прогрессирования заболевания и неэффективного медикаментозного лечения, что может привести к нарушению гормонального фона.
Температура при воспалении суставов обычно субфебрильная, но может подниматься до критических значений 39-40⁰. Гипертермия часто имеет интермиттирующий характер: температура может колебаться между нормальными значениями и повышаться в вечернее и ночное время.
Степень повышения температуры зависит от реактивности организма, состояния центра терморегуляции и пирогенной активности микроорганизмов. Дискомфорт будет усиливаться по мере прогрессирования изменений в суставах.
Справка! Нарушение теплового баланса часто сопровождается повышенной потливостью, ознобом, болями в сердце и ощущением нехватки воздуха.
Врачи подчеркивают, что повышение температуры при артрите и артрозе может быть признаком воспалительного процесса. В таких случаях важно не игнорировать этот симптом. Специалисты рекомендуют обратиться к врачу для определения причины повышения температуры и назначения соответствующего лечения. В некоторых случаях может потребоваться применение противовоспалительных препаратов, которые помогут снизить как температуру, так и болевые ощущения. Также врачи советуют следить за общим состоянием организма, поддерживать режим отдыха и избегать чрезмерных физических нагрузок. Важно помнить, что самолечение может усугубить ситуацию, поэтому консультация с медицинским специалистом является необходимой.

Причины изменения температурного режима тела
Терморегуляция играет ключевую роль в оценке общего состояния здоровья человека. Изменение температуры тела от нормальных значений является одним из первых признаков патологических процессов. Появление лихорадки связано с защитной реакцией организма на различные неблагоприятные факторы.
Изменения термодинамических показателей могут наблюдаться при артритах, имеющих инфекционно-воспалительный характер.
Экзогенные пирогены, чаще всего представленные инфекционными агентами, воздействуют на термочувствительные нейроны гипоталамуса. Это приводит к увеличению теплопродукции в мышцах, появлению озноба и снижению теплоотдачи из-за сужения сосудов в коже.
Чем активнее воспалительный процесс, тем выше температура тела.
Другим важным аспектом изменения теплового состояния организма при ревматических заболеваниях является нарушение обменных процессов в тканях. Изменяется кровообращение, что приводит к недостаточному обеспечению клеток кислородом и питательными веществами, а также к сбоям в водно-электролитном обмене.
Патологические состояния запускают ряд процессов, включая нарушение теплового баланса и увеличение теплосодержания организма.
Артроз, как правило, сопровождается локальной гиперемией кожи вокруг пораженного сустава. При пальпации можно ощутить жар, покраснение кожи, отечность и припухлость в области больного сустава. Исключение составит ревматоидный артрит, для которого характерны лихорадка, миалгия, артралгия, общая гиперемия и болезненность.
Совет! Для измерения температуры тела можно использовать ректальный, паховый или оральный методы.
| Симптом/Состояние | Рекомендации при артрите/артрозе | Когда обратиться к врачу |
|---|---|---|
| Легкая температура (до 37,5°C) | Покой, обильное питье, прием жаропонижающих (парацетамол) при необходимости. | Если температура держится более 2-3 дней, или сопровождается другими симптомами (сильная боль, отек, покраснение). |
| Средняя температура (37,5-38,5°C) | Покой, обильное питье, прием жаропонижающих (ибупрофен, парацетамол) по назначению врача или согласно инструкции. | Немедленно, особенно если сопровождается другими симптомами (сильная боль, отек, покраснение, озноб). |
| Высокая температура (выше 38,5°C) | Немедленно обратиться к врачу. Не принимать жаропонижающие без консультации врача. | Немедленно. |
| Отсутствие температуры, но сильная боль и воспаление | Применение назначенных врачом противовоспалительных препаратов (НПВС), физиотерапия, упражнения по рекомендации врача. | Если боль и воспаление не уменьшаются после нескольких дней лечения. |
| Появление новых симптомов (сыпь, озноб, головная боль) | Немедленно обратиться к врачу. | Немедленно. |
Лечение
Подход к восстановлению суставов включает в себя этиотропную, патогенетическую и паллиативную терапию. В периоды обострения основными средствами лечения являются нестероидные противовоспалительные препараты (НПВП), глюкокортикостероиды и иммунодепрессанты, которые могут быть дополнены седативными средствами.
Для ускорения наступления ремиссии курсы медикаментозной терапии рекомендуется сочетать с массажем, лечебной физкультурой и соблюдением диеты.
Примечание! Традиционным методом диагностики ревматических заболеваний является анализ клинических форм в сочетании с рентгенологическим исследованием. Для определения причин гипертермии необходимо провести лабораторные исследования, включая общий анализ крови и мочи.
При артрите и артрозе многие люди сталкиваются с повышенной температурой, что может усугублять их состояние. В таких случаях важно помнить, что температура может быть признаком воспалительного процесса. Многие пациенты отмечают, что применение холодных компрессов на пораженные суставы помогает снизить дискомфорт и облегчить боль. Некоторые рекомендуют использовать противовоспалительные препараты, такие как ибупрофен или диклофенак, но перед их применением стоит проконсультироваться с врачом. Также полезно поддерживать активность, выбирая щадящие упражнения, которые не нагружают суставы. Важно следить за своим состоянием и при необходимости обращаться к специалисту, чтобы избежать осложнений и улучшить качество жизни.

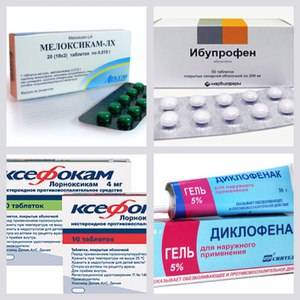
НПВС
Нестероидные противовоспалительные средства играют ключевую роль в облегчении боли и воспалительных процессов, связанных с повреждениями опорно-двигательной системы. Они используются для симптоматической терапии, направленной на снижение выраженности воспалительных признаков, таких как боль и лихорадка, а также для улучшения общего состояния пациента.
НПВП обладают сложным механизмом действия, который включает подавление синтеза простагландинов и блокирование активности циклооксигеназы-2. Это приводит к уменьшению симптомов воспаления и боли.
НПВП проявляют ярко выраженные анальгезирующие, противовоспалительные и жаропонижающие свойства. Эффект снижения температуры обычно наступает в течение 20-30 минут и может длиться от 6 до 8 часов. Некоторые из этих препаратов также обладают антиагрегантными свойствами.
Однако стоит отметить, что даже при краткосрочном применении НПВП могут вызывать нежелательные реакции. Поэтому во время их использования необходимо осуществлять врачебный контроль за состоянием печени, желудка, двенадцатиперстной кишки, а также сердца и сосудов. После достижения ремиссии рекомендуется прекратить прием НПВП.
В области неврологии и вертебрологии предпочтение отдается современным препаратам, которые отличаются хорошей переносимостью и высоким уровнем безопасности.
К таким препаратам относятся:
- «Нимесулид»;
- «Мелоксикам»;
- «Рофекоксиб»;
- «Ксефокам»;
- «Аэртал»;
- «Пироксикам»;
- «Сулиндак».
Справка! В педиатрии с раннего возраста разрешены только два препарата: «Нурофен» и «Индометацин», начиная с трех месяцев.
Выбор НПВП осуществляется эмпирически, с учетом эффективности препарата, вероятности возникновения побочных эффектов, противопоказаний и индивидуальной чувствительности пациента.
Лечение начинается с минимально эффективных доз. Способ введения препарата, частота и суточная доза подбираются индивидуально, принимая во внимание возраст, общее состояние пациента и стадию заболевания.
Дозировка считается адекватной, если наблюдается снижение болевых ощущений, нормализация температуры тела и сохранение объема и качества движений. После подтверждения хорошей переносимости препарата определяется продолжительность курса лечения.
Глюкокортикостероиды
Медицинские препараты не являются прямыми жаропонижающими средствами. Их основная функция заключается в подавлении воспалительных процессов, которые включают как общую, так и локальную гипертермию. Благодаря иммунодепрессивным свойствам глюкокортикостероидов, их применение замедляет развитие заболеваний суставов.
Фармакологический эффект этих препаратов обусловлен их способностью взаимодействовать с цитоплазматическими рецепторами. В результате такого взаимодействия образуются комплексы, которые способствуют синтезу белков, предотвращающих высвобождение медиаторов воспаления, боли и аллергических реакций.
При системном и местном применении препараты этой группы помогают контролировать аллергические реакции, устраняют зуд и воспаление, останавливают экссудацию, а также оказывают противошоковое и иммунодепрессивное действие.
В практике используется широкий спектр лекарственных средств, которые могут воздействовать на симптомы артрита:
- «Преднизолон»;
- «Триамцинолон»;
- «Полькортолон»;
- «Метипред»;
- «Дексаметазон»;
- «Метилпреднизолон».
Относительным противопоказанием для системного применения глюкокортикостероидов считается индивидуальная чувствительность к одному или нескольким компонентам.
Запрещено использование медицинских препаратов при наличии в анамнезе следующих состояний:
- язвенной болезни желудка и двенадцатиперстной кишки в стадии обострения;
- активных форм туберкулеза;
- острого почечного и печеночного недостатка;
- сахарного диабета;
- стенокардии;
- системного остеопороза;
- аутоиммунных заболеваний.
Частота введения, дозировка и продолжительность применения влияют на риск возникновения и выраженность побочных эффектов. Неправильный прием может привести к расстройствам пищеварения, психическим нарушениям, увеличению веса, гипергликемии, мышечной слабости и изменению артериального давления.
Важно! При отсутствии признаков обострения врач постепенно уменьшает дозировку. Резкое прекращение приема глюкокортикостероидов может вызвать «синдром отмены», проявляющийся недомоганием, слабостью, снижением аппетита, гипертермией и обострением основного заболевания.
В тяжелых случаях могут возникать судороги и коллапсы, и без введения дозы глюкокортикостероидов в кратчайшие сроки возможен летальный исход.

РА и сопутствующие болезни
Подъем температуры при заболеваниях суставов обычно наблюдается на ранних этапах и может нормализоваться в течение 15-30 дней.
При правильной и полноценной терапии температура приходит в норму и остается на естественном уровне.
Постоянное повышение температуры может указывать на наличие заболеваний другой природы. Гипертермия является общим признаком различных патологических процессов, что создает определенные трудности в диагностике.
Субфебрильная температура или лихорадка, возникающая на фоне разрушительных изменений в костно-мышечной системе, может быть вызвана следующими состояниями:
- психогенными лихорадками;
- нарушениями обмена веществ;
- инфекционно-воспалительными заболеваниями: вирусными и паразитарными инфекциями, туберкулезом, абсцессом легкого, эндокардитом;
- ОРВИ и гриппоподобными заболеваниями;
- системными воспалениями соединительной ткани: регионарным энтеритом, аллергическим васкулитом, болезнью Лимбана-Сакса, ревматической лихорадкой;
- онкологическими заболеваниями.
Постоянное повышение температуры может быть вызвано приемом некоторых медикаментов, особенно жаропонижающих и антибактериальных средств. Поэтому для выявления причин и природы нарушения теплового баланса требуется комплексное обследование, а также знание и понимание механизмов развития и клинических проявлений различных заболеваний.
Заключение
Для разумного подбора лекарственных средств и методов облегчения симптомов артрита и артроза, особенно в отношении снятия болевого синдрома и восстановления нормальной температуры тела, важно сначала рассмотреть причины и механизмы развития заболевания.
Стандартным фармакологическим методом для устранения воспалительной реакции является первоочередное использование нестероидных противовоспалительных препаратов (НПВП) или глюкокортикостероидов.
Вопрос-ответ
Что делать, если температура при артрите?
Поэтому при лихорадке нужно обратиться к врачу. Особенно если температура выше 38,5 ℃ и держится более 3 дней. Своевременное обращение к врачу поможет исключить или подтвердить наличие острой инфекции.
Что лучше при артрите холод или тепло?
Для больных суставов лучше тепло, чем холод. «При правильном применении тепло может ослабить боль и скованность в суставах и мышцах. Холод может уменьшить воспаление и отечность суставов».
Советы
СОВЕТ №1
При повышении температуры важно обратиться к врачу для определения причины. Температура может быть признаком воспалительного процесса, поэтому профессиональная диагностика поможет выбрать правильное лечение.
СОВЕТ №2
Используйте противовоспалительные препараты, рекомендованные вашим врачом. Они могут помочь снизить как температуру, так и воспаление в суставах, что особенно важно при артрите и артрозе.
СОВЕТ №3
Следите за своим режимом питания. Употребление продуктов с противовоспалительными свойствами, таких как рыба, орехи и овощи, может помочь в управлении симптомами и поддержании нормальной температуры тела.
СОВЕТ №4
Регулярно занимайтесь физической активностью, подходящей для вашего состояния. Упражнения помогут улучшить кровообращение и снизить воспаление, что может способствовать нормализации температуры.