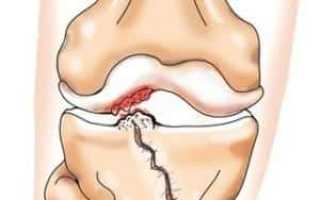
Артрит посттравматический
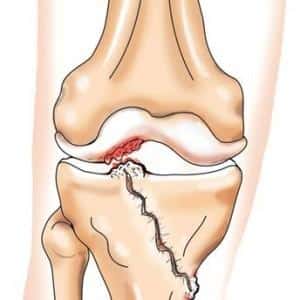
Посттравматический артрит коленного сустава чаще всего встречается у молодых людей, ведущих активный образ жизни, занимающихся экстремальными видами спорта и подверженных различным травмам конечностей.
Даже незначительные повреждения могут спровоцировать воспалительный процесс, который в свою очередь может привести к развитию артрита. Это заболевание возникает из-за нарушения целостности хрящевой ткани, суставов, мышц и связок.
Данная патология, как правило, развивается в результате частых ушибов, на которые многие люди не обращают внимания в течение жизни. Однако эти мелкие травмы могут вызвать воспаление и привести к патологическим изменениям в суставах.
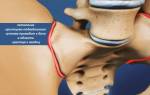
Посттравматическому артриту свойственно поражение коленей, голеней, локтей и стоп. Плечевые суставы страдают от этой проблемы значительно реже.
В международной медицине каждому заболеванию присваивается уникальный код для упрощения его классификации. Посттравматический артрит по МКБ 10 также имеет свою классификацию, которая варьируется от М00 до М25 в зависимости от локализации заболевания.
Врачи подчеркивают, что лечение посттравматического артрита требует комплексного подхода. В первую очередь, важно провести тщательную диагностику, чтобы определить степень повреждения суставов и сопутствующие заболевания. Основными методами лечения являются медикаментозная терапия, физиотерапия и, в некоторых случаях, хирургическое вмешательство. Врачи рекомендуют использовать нестероидные противовоспалительные препараты для снятия боли и воспаления, а также хондропротекторы для восстановления хрящевой ткани. Физиотерапия, включая массаж и лечебную физкультуру, помогает улучшить подвижность суставов и укрепить мышцы. Важно также учитывать индивидуальные особенности пациента, что позволяет подобрать наиболее эффективную стратегию лечения. Регулярные консультации с врачом помогут контролировать процесс восстановления и вносить необходимые коррективы в терапию.

Факторы провоцирующие возникновение заболевания
Данная патология может проявляться у людей разных возрастов. Главным фактором, способствующим развитию ПА, являются травмы, перенесенные ранее. Они могут вызывать воспалительные процессы в области сустава. К числу наиболее частых причин заболевания относятся:
- повреждение хрящевой сумки и связок в результате травмы;
- травмы, приведшие к образованию трещин в хряще и небольшим кровоизлияниям;
- постоянные незначительные травмы.
| Метод лечения | Описание | Возможные побочные эффекты |
|---|---|---|
| Нестероидные противовоспалительные препараты (НПВП) | Снижают боль и воспаление. | Расстройство желудка, язвы, проблемы с почками, сердечно-сосудистые проблемы. |
| Ацетаминофен (парацетамол) | Снижает боль, но не обладает противовоспалительным действием. | Повреждение печени при передозировке. |
| Кортикостероиды | Сильные противовоспалительные средства, могут вводиться перорально, внутримышечно или непосредственно в сустав. | Остеопороз, повышение артериального давления, увеличение веса, катаракта, глаукома. |
| Физиотерапия | Упражнения, направленные на укрепление мышц, улучшение гибкости и подвижности суставов. | Временное усиление боли. |
| Окулярная терапия | Лечение, направленное на улучшение функции сустава и уменьшение боли. | Дискомфорт во время процедуры. |
| Инъекции гиалуроновой кислоты | Вводят в сустав для смазки и уменьшения трения. | Временное усиление боли, покраснение, отек. |
| Хирургическое вмешательство | В крайних случаях может потребоваться операция по замене сустава или другие хирургические процедуры. | Риски, связанные с любой операцией (инфекция, кровотечение и т.д.). |
Симптоматика патологии
Регулярное физическое воздействие на суставы может со временем привести к разрушению хрящевой ткани, связок и мышц. Частые мелкие кровоизлияния способны спровоцировать воспалительный процесс.
Патологические изменения могут развиваться медленно, и человек зачастую не замечает первых признаков заболевания. Для ПА характерны следующие симптомы:
- постепенно усиливающаяся боль в пораженной области;
- хруст в суставах;
- ограничение подвижности сустава;
- отечность и покраснение.
Скорость появления симптомов может дать представление о характере протекания заболевания. При сильной травме эти признаки становятся более выраженными. Внезапное их появление указывает на развитие острого этапа ПА.
Серьезные травмы могут привести к осложнениям, которые сопровождаются повышением температуры и выраженной интоксикацией. Важно помнить, что при получении серьезных ушибов, сопровождающихся интенсивными болями, следует незамедлительно обратиться за медицинской помощью.
В некоторых случаях симптомы могут проявиться через несколько недель после травмы, однако если они возникают на следующий день после ушиба, это говорит о необходимости госпитализации.
Многие люди, столкнувшиеся с посттравматическим артритом, делятся своим опытом и советами по лечению этого заболевания. Одним из самых распространенных методов является физическая терапия, которая помогает улучшить подвижность суставов и уменьшить боль. Пациенты отмечают, что регулярные занятия с физиотерапевтом значительно облегчают симптомы. Также часто упоминаются противовоспалительные препараты, которые помогают справиться с болевыми ощущениями. Некоторые рекомендуют использовать альтернативные методы, такие как акупунктура или массаж, которые могут оказать положительное влияние на общее состояние. Важным аспектом является поддержание здорового образа жизни: правильное питание и умеренные физические нагрузки способствуют улучшению состояния суставов. Люди также подчеркивают важность психологической поддержки, так как эмоциональное состояние может влиять на восприятие боли и общее самочувствие.

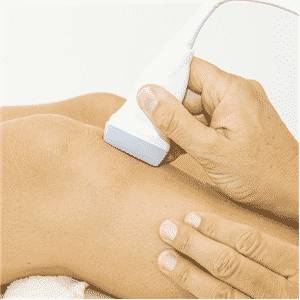
Методы диагностики
Пациенты зачастую не обращают внимания на симптомы заболеваний и приходят за медицинской помощью лишь тогда, когда боль становится невыносимой, а подвижность сустава значительно снижается.
Хроническая форма посттравматического артрита лечится крайне сложно и требует значительных временных и физических затрат. Часто разрушительные процессы в хряще становятся необратимыми, и восстановить функциональность сустава можно только с помощью хирургического вмешательства. Чтобы избежать серьезных осложнений после травмы, важно незамедлительно обратиться к врачу для диагностики.
Современная медицина предлагает ряд диагностических процедур, которые помогают выявить патологические изменения в суставах. Если лечение посттравматического артрита начнется своевременно, это позволит избежать осложнений и необходимости в операции.
При обращении пациента врач проводит следующие диагностические процедуры:
- Выполняется визуальный осмотр. Врач ощупывает пораженный участок и фиксирует жалобы пациента.
- Анализы крови и мочи помогут врачу оценить характер заболевания, его стадию и скорость прогрессирования.
- Для выбора оптимального метода лечения проводится иммунологическое исследование.
- Биохимический анализ крови позволяет исключить другие заболевания.
- Рентгенография выявляет наличие гноя в околосуставных тканях.
- Компьютерная томография предоставляет полную информацию о состоянии поврежденного сустава.
- Магнитно-резонансная томография позволяет точно определить все дефекты хрящей и суставов.
- Ультразвуковое исследование демонстрирует изменения в полости сустава и окружающих тканях.
- Артроскопия – это метод, который применяется в крайних случаях. Он позволяет увидеть внутреннюю картину через небольшой разрез, куда вводится тонкий зонд с микроскопической камерой. С его помощью можно также откачать жидкость или остановить кровотечение.
Лечение заболевания
Посттравматический артрит (ПА) — это заболевание, которое представляет собой серьезную проблему в плане лечения. Независимо от того, какой именно сустав подвергся воспалению, будь то пальцы рук или голеностопный сустав, процесс восстановления требует значительных усилий, терпения и времени как со стороны врача, так и со стороны пациента.
Лечение данной патологии включает в себя несколько подходов:
- медикаментозная терапия;
- физиотерапевтические процедуры;
- лечебная физкультура;
- массажные сеансы.
Перед тем как врач начнет назначать лечение ПА, необходимо точно определить локализацию и характер заболевания. В случаях, когда наблюдаются внутрисуставные повреждения, требуется удалить последствия кровоизлияний, чтобы избежать риска дальнейшего инфицирования.
Если таких повреждений нет, можно приступать к терапевтическим мероприятиям. Медикаментозная терапия включает в себя использование обезболивающих и противовоспалительных средств, таких как «Вольтарен», «Аспирин» и другие. Если стероидные препараты не дают ожидаемого результата, могут быть назначены гормональные средства для уменьшения воспалительного процесса.
Важно помнить, что незначительные ушибы не требуют медикаментозного вмешательства. В таких случаях более эффективными будут массажи, лечебная гимнастика и физиотерапия.
Не стоит пренебрегать даже мелкими травмами, так как они могут привести к ухудшению подвижности сустава.
Перед началом занятий лечебной физкультурой необходимо убедиться в отсутствии внутрисуставных переломов. Нельзя сразу же нагружать сустав, чтобы не усугубить ситуацию. Нагрузку следует увеличивать постепенно.
Курс физиотерапии можно пройти только в специализированных медицинских учреждениях. Этот метод включает в себя иглоукалывание (до 10 сеансов), магнитотерапию (до 18 сеансов) и массаж (до 15 сеансов). Эффективным методом физиотерапии также является электрофорез с использованием гидрокортизона.
Эти методы лечения наиболее результативны на ранних стадиях заболевания. Однако стоит отметить, что указанные терапевтические подходы не способны полностью излечить ПА. В случае данной болезни основным методом остается хирургическое вмешательство.

Диета при артрите
Для ускорения восстановления двигательной активности суставов крайне важно соблюдать правильное питание. В рационе должны преобладать продукты, содержащие витамины A и D. Рекомендуется включать в меню морепродукты и льняное семя. Необходимо уменьшить потребление соли, так как она может способствовать развитию подагры.
Также следует контролировать массу тела. Избыточный вес лишь усугубляет течение заболевания, поскольку основная нагрузка обычно ложится на коленные суставы. Исключив из рациона жирные, жареные и копченые блюда, можно снизить нагрузку на органы пищеварения. Это также поможет улучшить функционирование всего желудочно-кишечного тракта.
Какие могут быть осложнения патологии
Игнорирование симптомов панических атак может привести к серьезным последствиям и осложнениям. Со временем, когда заболевание достигнет третьей степени, могут возникнуть такие проблемы, как периартрит (воспаление тканей вокруг сустава), деформирующий артроз и синовит (инфицирование синовиальной жидкости).
Отсутствие своевременного лечения может привести к полной неподвижности сустава. Среди наиболее опасных осложнений можно выделить сепсис и инфекцию. Часто пациенты связывают постоянные болевые ощущения и хромоту с полученными травмами, не осознавая, что это может быть признаком артрита.
При любых травмах важно обращаться к врачу для дополнительного обследования, чтобы избежать возможных осложнений.
Профилактические мероприятия
Профилактика ПА в привычном понимании отсутствует. Это не заболевание воспалительного характера, а следствие повреждения хрящевой ткани. Единственным способом избежать серьезных последствий является своевременное обращение к врачу и адекватное лечение.
Тем, кто активно занимается спортом или ведет подвижный образ жизни, рекомендуется включать в рацион продукты, богатые кальцием и витамином D. Это поможет уменьшить вероятность переломов и трещин при различных травмах.
Заключение
Посттравматический артрит, подобно другим заболеваниям, представляет собой серьезную проблему, которая может причинять множество неудобств. Тем не менее, это не означает, что у вас нет шансов на выздоровление. При прохождении лечения крайне важно строго следовать указаниям врача и выполнять все его рекомендации.
Вопрос о том, как правильно лечить травматический артрит, следует задать специалисту как можно раньше и внимательно следовать его советам.
Вопрос-ответ
Как бороться с посттравматическим артритом
Консервативное лечение посттравматического артрита. Консервативные методы лечения включают изменение образа жизни и разгрузку сустава с помощью трости, костылей или ходунков. Также может быть полезен дополнительный приём глюкозамина, тайленола, противовоспалительных и обезболивающих препаратов.
Какой препарат эффективно лечит ревматоидный артрит
В России при РА наиболее часто выписывают диклофенак, нимесулид, мелоксикам, кетопрофен, целекоксиб для уменьшения боли и скованности в суставах.
Какой врач лечит посттравматический артрит
Обращение к травматологу в первые три дня после получения травмы сустава крайне важно для предотвращения серьезных последствий, таких как посттравматический артрит. Это заболевание может привести к длительным и болезненным осложнениям, включая хроническую боль, ограничение подвижности и даже деформацию сустава.
Советы
СОВЕТ №1
Обратитесь к врачу для точной диагностики. Посттравматический артрит может проявляться различными симптомами, и важно получить профессиональную оценку состояния суставов, чтобы определить наиболее подходящее лечение.
СОВЕТ №2
Регулярно выполняйте физические упражнения, направленные на укрепление мышц вокруг пораженного сустава. Это поможет улучшить его стабильность и снизить болевые ощущения. Однако обязательно проконсультируйтесь с физиотерапевтом для составления безопасной программы тренировок.
СОВЕТ №3
Используйте противовоспалительные препараты, чтобы облегчить боль и уменьшить воспаление. Обсудите с врачом возможность применения нестероидных противовоспалительных средств (НПВС) или других медикаментов, которые могут помочь в вашем случае.
СОВЕТ №4
Обратите внимание на свой рацион. Употребление продуктов, богатых омега-3 жирными кислотами, антиоксидантами и витаминами, может помочь уменьшить воспаление и поддержать здоровье суставов. Рассмотрите возможность добавления в меню рыбы, орехов, ягод и зеленых листовых овощей.