Что такое шейно-плечевой синдром
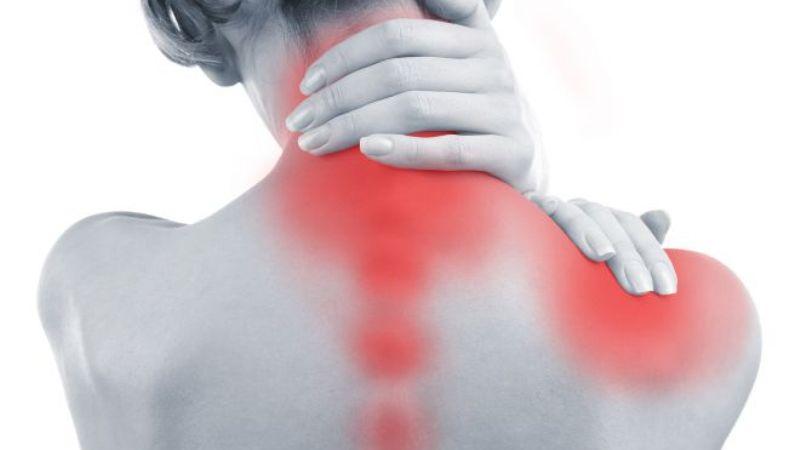
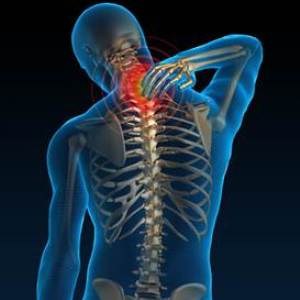
Шейно-плечевой синдром (цервикобрахиалгия) представляет собой совокупность неврологических проявлений, возникающих в результате повреждения нервных волокон в области шейного отдела позвоночника и плечевого сплетения.
Основными признаками являются боль и дискомфорт в шее, плечах и руках. Симптомы могут варьироваться по интенсивности и характеру.
Справка. В Международной классификации болезней 10-го пересмотра (МКБ-10) данному состоянию присвоен отдельный код М53.1 «Шейно-плечевой синдром».
Данная патология чаще всего затрагивает людей в возрасте от 30 до 50 лет.
Если не начать лечение, симптомы могут усиливаться, общее состояние пациента ухудшается, а в тяжелых случаях возможны серьезные осложнения. Поэтому при возникновении болевых ощущений рекомендуется незамедлительно обратиться к врачу.
Врачи отмечают, что лечение шейно-плечевого синдрома должно быть комплексным и индивидуализированным. В первую очередь, важно установить причину возникновения синдрома, что может включать в себя остеохондроз, травмы или неправильную осанку. Физиотерапия занимает центральное место в лечении: специалисты рекомендуют упражнения для укрепления мышц шеи и плеч, а также растяжки для улучшения гибкости.
Медикаментозная терапия может включать противовоспалительные препараты и миорелаксанты для снятия болевого синдрома. В некоторых случаях врачи советуют использовать массаж и мануальную терапию для улучшения кровообращения и уменьшения напряжения в мышцах.
Кроме того, важным аспектом является коррекция образа жизни: регулярные физические нагрузки, правильная осанка и ergonomics на рабочем месте могут значительно снизить риск рецидивов. Врачи подчеркивают, что ранняя диагностика и своевременное лечение играют ключевую роль в успешной терапии шейно-плечевого синдрома.

Причины
Различные заболевания и факторы могут стать причиной возникновения патологического состояния:
- остеохондроз;
- межпозвонковые грыжи;
- деформирующий спондилоартроз;
- травмы шейного отдела, ключицы и плеча;
- повреждения мышечно-связочного аппарата (растяжения, надрывы, разрывы);
- воспалительные процессы в мягких тканях;
- переохлаждение;
- спондилит и спондилоартрит шейного отдела позвоночника;
- опухолевые образования;
- аномалии развития;
- острые инфекционно-аллергические заболевания.
В группу риска входят люди, чья работа связана с постоянной нагрузкой на руки и позвоночник: маляры, штукатуры, токари, парикмахеры и другие специалисты.
| Метод лечения | Описание | Плюсы/Минусы |
|---|---|---|
| Медикаментозная терапия (нестероидные противовоспалительные препараты, миорелаксанты, анальгетики) | Применение лекарственных средств для снятия боли, воспаления и мышечного спазма. | Быстрое облегчение боли, доступность. Может вызывать побочные эффекты при длительном применении, не устраняет причину. |
| Физиотерапия (УВЧ, электрофорез, магнитотерапия, лазеротерапия) | Использование физических факторов для улучшения кровообращения, уменьшения воспаления и боли. | Безболезненность, отсутствие побочных эффектов (при правильном применении). Может быть неэффективна в запущенных случаях, требует курса процедур. |
| Массаж | Ручное воздействие на мышцы шеи и плечевого пояса для улучшения кровообращения, снятия мышечного напряжения и боли. | Расслабление мышц, улучшение подвижности. Может быть болезненным, требует квалифицированного специалиста. |
| Лечебная физкультура (ЛФК) | Специально подобранный комплекс упражнений для укрепления мышц шеи и плечевого пояса, улучшения осанки и подвижности. | Укрепление мышц, профилактика рецидивов. Требует регулярных занятий, может быть болезненным на начальном этапе. |
| Мануальная терапия | Воздействие на суставы и мышцы руками специалиста для восстановления их нормальной функции. | Быстрое улучшение подвижности, устранение блокад. Может быть болезненным, требует высокой квалификации специалиста, противопоказан при некоторых заболеваниях. |
Симптомы
Течение данного патологического состояния проявляется рядом характерных симптомов:
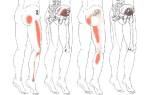
- Болезненные ощущения различной интенсивности в области шеи, которые могут иррадиировать в надплечье и всю руку, включая кисть.
- Боль может возникать как внезапно, так и постепенно нарастать.
- Обычно болевой синдром проявляется после физической нагрузки, переохлаждения, а в редких случаях – в состоянии покоя.
- Чувство болезненности при пальпации шейной области и плечевого сустава.
- Слабость мышц.
- Отечность в области плеча.
- Изменение рефлексов сухожилий (как в сторону повышения, так и понижения).
- Ухудшение чувствительности кожи, проявляющееся в виде покалывания, жжения или онемения.
- Сухость или повышенная потливость кожи, а также бледность.
- Спазмы мышц шеи, которые можно выявить при осмотре специалистом.
С прогрессированием патологии возможно ограничение подвижности как шейного отдела, так и плечевого сустава, а также атрофия мышц.
Многие люди, столкнувшиеся с шейно-плечевым синдромом, делятся своим опытом и методами лечения. Одни отмечают, что регулярные занятия физической терапией и упражнения для укрепления мышц шеи и плеч помогают значительно снизить болевые ощущения. Другие подчеркивают важность правильной осанки и ergonomics на рабочем месте, что также способствует улучшению состояния. Некоторые рекомендуют массаж как способ расслабления мышц и снятия напряжения. В то же время, многие обращаются к альтернативным методам, таким как акупунктура или йога, которые, по их мнению, помогают восстановить баланс и улучшить общее самочувствие. Однако, несмотря на разнообразие подходов, большинство согласны, что консультация с врачом и индивидуальный план лечения являются ключевыми для эффективного преодоления синдрома.

Диагностика
Для выявления причины синдрома, степени тяжести заболевания, его характеристик и особенностей пациент проходит комплексное обследование.
Справка. Первый этап диагностики включает в себя опрос и осмотр пациента, в ходе которых врач выявляет визуальные отклонения и проводит тесты для оценки функциональности затронутых участков.
Для подтверждения предварительного диагноза могут использоваться различные диагностические и лабораторные методы:
- ультразвуковая допплерография;
- магнитно-резонансная томография (МРТ) и компьютерная томография (КТ);
- рентгенологическое исследование;
- электромиография.
Кроме того, может потребоваться консультация других специалистов: невропатолога, вертебролога, травматолога или ортопеда.
Лечение
Симптоматика и терапия шейно-плечевого синдрома тесно связаны между собой. Поэтому назначение лечения осуществляется исключительно на основе диагностических данных, которые помогают получить полное представление о клинической ситуации и состоянии пациента.
Лечение данного синдрома представляет собой длительный и многоступенчатый процесс, включающий в себя использование различных терапевтических подходов.

Консервативная терапия
Консервативное лечение включает в себя несколько терапевтических подходов, которые комплексно воздействуют на организм пациента:
- Иммобилизация пораженной конечности – осуществляется с использованием специальных повязок или шин, что помогает уменьшить нагрузку на позвоночник.
- Прием медикаментов – назначаются препараты различных групп:
- Нестероидные противовоспалительные средства («Диклофенак», «Нимесулид», «Ибупрофен») – для облегчения боли, уменьшения воспаления и отечности;
- Обезболивающие («Триган», «Анальгин») – для купирования болевых приступов;
- Хондропротекторы («Дона», «Терафлекс») – для стимуляции восстановления поврежденной хрящевой ткани;
- Мышечные релаксанты («Мидокалм», «Сирдалуд») – для снятия мышечных спазмов;
- Комплексные препараты витаминов группы В («Мильгамма») – для улучшения нервно-мышечной проводимости;
- Седативные средства («Валериана», «Персен») – для нормализации психоэмоционального состояния пациента;
- Лекарственные блокады («Новокаин», «Кеналог») – применяются при выраженном болевом синдроме;
- Средства местного действия («Найз», «Вольтарен», «Нанопласт») – усиливают эффект системных препаратов.
- Физиотерапия (магнитотерапия, фонофорез, ударно-волновая терапия, лазеротерапия) – направлена на устранение боли, воспалительных процессов, мышечных спазмов, а также на нормализацию кровообращения, лимфооттока и обмена веществ.
- Ортопедический режим – рекомендуется использование воротника Шанца.
- Лечебная физкультура (ЛФК) – набор упражнений подбирается специалистом в зависимости от состояния пациента и функциональных возможностей плечевого пояса. ЛФК способствует восстановлению подвижности, укреплению мышц и улучшению кровообращения.
Консервативная терапия продолжается в течение трех месяцев. За этот период удается замедлить или остановить прогрессирование разрушительных процессов и облегчить симптомы.
Оперативное вмешательство
Если заболевание продолжает развиваться, а консервативные методы лечения не приносят результатов, врачи могут рекомендовать хирургическое вмешательство.
Информация. Операция направлена на устранение причин заболевания, таких как костные наросты, межпозвонковые грыжи, опухоли и другие патологии.
Тип операции и метод ее выполнения определяются врачом с учетом причин заболевания и индивидуальных характеристик пациента.
В настоящее время чаще всего применяются малоинвазивные хирургические методы, которые обладают рядом преимуществ: небольшие разрезы, быстрое восстановление и минимальный риск осложнений.
Народные методы
Народная медицина может стать эффективным дополнением к основному лечению, помогая уменьшить боль, воспаление и отечность.
Важно! Прежде чем использовать народные средства для лечения шейно-плечевого синдрома, обязательно проконсультируйтесь с вашим лечащим врачом.
Далее мы рассмотрим известные и эффективные методы народной медицины для борьбы с шейно-плечевым синдромом.
| Средство | Компоненты | Приготовление и применение |
| Отвар | * листья мяты; * кориандр; * березовые почки; * корень одуванчика; * кипяток. | Все ингредиенты соединить в равных пропорциях и залить водой так, чтобы она полностью покрывала смесь. Настаивать 1 час, затем процедить. Использовать отвар для растирания пораженной области трижды в день до исчезновения боли. |
| Настойка | * 50 г цветков календулы; * 0,5 л водки. | Цветки залить водкой и настаивать в темном месте в течение 2 недель. После этого процедить. Готовую настойку использовать для растирания проблемных участков перед сном. |
| Компресс | * лист лопуха; * горячая вода. | Лист необходимо промыть и опустить в горячую воду для прогрева. Теплый лист прикладывается к больному месту, накрывается хлопчатобумажной тканью и фиксируется шерстяным платком или шарфом. Листья следует менять по мере их высыхания. Компресс накладывается до улучшения состояния. |
При использовании любых средств народной медицины важно строго следовать рецептам, соблюдать дозировки и частоту применения.
Профилактика
Для предотвращения шейно-плечевого синдрома важно придерживаться нескольких простых рекомендаций:
- избегать переохлаждений и травм;
- отказаться от вредных привычек;
- минимизировать стрессовые ситуации;
- правильно питаться, исключив из рациона жирные, острые, соленые и маринованные продукты;
- поддерживать достаточный уровень физической активности, включая пешие прогулки и выполнение специально подобранных упражнений;
- своевременно лечить существующие заболевания позвоночника.
При любых травмах позвоночника или даже при легком дискомфорте следует незамедлительно обратиться к специалисту.
Заключение
Если не заниматься лечением заболеваний позвоночника, это может привести к ухудшению состояния здоровья и вызвать множество сопутствующих недугов. Чтобы предотвратить такое развитие ситуации, важно регулярно и вовремя проходить курс лечения.
Вопрос-ответ
Какие симптомы указывают на шейно-плечевой синдром?
Симптомы шейно-плечевого синдрома могут включать боль в шее и плечах, ограничение подвижности, онемение или покалывание в руках, а также головные боли. Эти проявления могут усиливаться при длительном нахождении в одной позе или после физической нагрузки.
Каковы основные методы лечения шейно-плечевого синдрома?
Основные методы лечения включают физиотерапию, массаж, применение противовоспалительных препаратов и, в некоторых случаях, инъекции кортикостероидов. Также рекомендуется выполнять специальные упражнения для укрепления мышц шеи и плеч.
Когда следует обратиться к врачу при шейно-плечевом синдроме?
Обратиться к врачу следует, если симптомы не проходят в течение нескольких недель, усиливаются или сопровождаются другими тревожными признаками, такими как сильная головная боль, потеря чувствительности или слабость в руках. Это может указывать на более серьезные проблемы, требующие медицинского вмешательства.
Советы
СОВЕТ №1
Регулярно выполняйте упражнения для шеи и плеч. Простые растяжки и укрепляющие упражнения помогут улучшить гибкость и снизить напряжение в мышцах. Например, повороты головы и наклоны помогут снять напряжение и улучшить кровообращение.
СОВЕТ №2
Обратите внимание на свою осанку. Правильная осанка при сидении и стоянии может значительно снизить нагрузку на шейно-плечевую область. Используйте эргономичную мебель и старайтесь не наклоняться вперед при работе за компьютером.
СОВЕТ №3
Регулярно делайте перерывы в работе. Если ваша работа связана с длительным сидением, старайтесь каждые 30-60 минут вставать и делать небольшую разминку. Это поможет предотвратить зажатие мышц и улучшить кровообращение.
СОВЕТ №4
Обратитесь к специалисту. Если симптомы шейно-плечевого синдрома не проходят, важно проконсультироваться с врачом или физиотерапевтом. Они могут предложить индивидуальную программу лечения, включая массаж, физиотерапию или медикаментозное лечение.