Причины боли при грыже
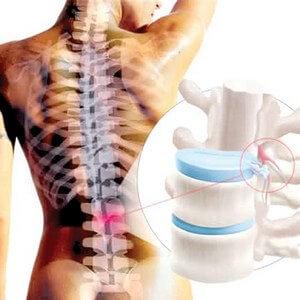
Позвоночный столб состоит из 24 межпозвонковых дисков, которые различаются по размерам, но имеют схожую структуру и выполняют общую функцию: они увеличивают устойчивость позвоночника к вертикальным нагрузкам и обеспечивают его подвижность и гибкость.
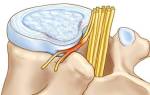
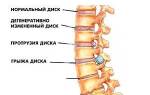
Под воздействием неблагоприятных факторов может происходить смещение части диска за пределы тел позвонков, что приводит к раздражению соседнего спинномозгового нерва.
Повреждение спинномозгового корешка создает клиническую картину межпозвоночной грыжи: это проявляется болью, мышечным напряжением, парестезиями и анталгической позой.
Прогрессирование заболевания может привести к разрушению фиброзной капсулы и выпадению пульпозного ядра за ее пределы.
На этом этапе возможно полное сжатие спинного мозга или позвоночной артерии, что проявляется изменениями в характере боли: она становится постоянной и невыносимой, усиливаясь при статических и динамических нагрузках.
Вместе с болевым синдромом усиливается мышечно-тонический спазм, наблюдаются нарушения координации движений, частичное или полное обездвиживание, а также снижение чувствительности в пояснично-крестцовом отделе.
Справка! Одним из самых серьезных осложнений сжатия спинного мозга грыжей диска является компрессионная миелопатия. Это патологическое состояние сопровождается утратой двигательных и чувствительных функций, а также нарушением работы внутренних органов. Консервативные методы лечения часто оказываются неэффективными, поэтому проблему чаще решают хирургическим путем.
Врачи отмечают, что при грыже позвоночника выбор обезболивающих средств зависит от степени боли и общего состояния пациента. На начальных этапах часто рекомендуются нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен или диклофенак, которые помогают снизить воспаление и облегчить боль. В случаях сильной боли могут быть назначены опиоидные анальгетики, однако их применение должно быть строго контролируемым из-за риска зависимости.
Кроме того, врачи подчеркивают важность комплексного подхода к лечению, который может включать физиотерапию и упражнения для укрепления мышечного корсета. В некоторых случаях могут быть рекомендованы миорелаксанты для снятия мышечного спазма. Важно, чтобы пациенты не занимались самолечением и консультировались с врачом перед началом приема любых препаратов.

Медикаментозные препараты
Наиболее эффективным методом борьбы с воспалением грыжи позвоночника считается консервативная терапия. В зависимости от клинической ситуации и времени, когда возникла компрессия спинномозгового корешка, основное внимание уделяется медикаментам, обладающим обезболивающим эффектом: нестероидным противовоспалительным средствам (НПВС), миорелаксантам, вазодилататорам, анальгетикам и гормональным препаратам.
На фармацевтическом рынке существует широкий ассортимент лекарственных средств. Выбор оптимальной формы доставки препарата осуществляется с учетом состояния пациента. В острый период заболевания лечение начинается с парентеральных форм, после чего осуществляется переход на пероральный способ введения.
| Тип обезболивающего | Примеры препаратов | Возможные побочные эффекты |
|---|---|---|
| Нестероидные противовоспалительные препараты (НПВП) | Ибупрофен, Диклофенак, Напроксен | Боль в желудке, изжога, язва желудка, почечная недостаточность, аллергические реакции |
| Опиоидные анальгетики | Кодеин, Трамодол (в ограниченных случаях и по назначению врача) | Запор, тошнота, рвота, сонливость, зависимость (при длительном применении) |
| Миорелаксанты | Мидокалм, Сирдалуд | Сонливость, слабость, головокружение |
| Другие | Анальгетики-антиспазматики (например, Спазмалгон — только по назначению врача!), местные анестетики (мази, гели) | Индивидуальные реакции, указанные в инструкции к препарату |
НПВС и обезболивающие
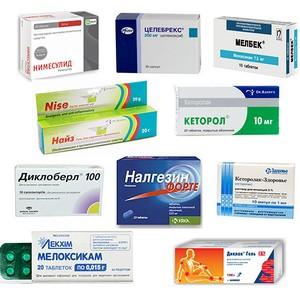
Нестероидные противовоспалительные средства (НПВС) при грыже позвоночника по-прежнему являются наиболее распространенными препаратами, которые помогают устранить боль, воспаление и жар.
Принцип действия НПВС основан на способности их химических компонентов блокировать циклооксигеназу (ЦОГ-1 и ЦОГ-2) – важный фермент, участвующий в образовании простагландинов, тромбоксанов и простациклинов.
Эффективность терапии достигается за счет подавления ЦОГ-2, в то время как наиболее распространенные побочные эффекты, касающиеся желудочно-кишечного тракта и сердечно-сосудистой системы, связаны с блокировкой ЦОГ-1.
Пероральные формы НПВС обладают большей гепатотоксичностью, что объясняется особенностями их метаболизма и выведения из организма.
Чтобы снизить риск возникновения структурных и функциональных нарушений печени, а также сердечно-сосудистых осложнений, нестероидные противовоспалительные препараты в таблетках назначают на короткий срок (3-4 дня) в минимально эффективных дозах.
После стабилизации состояния пациента рекомендуется переходить на мази или гели, а также на более безопасные таблетки для облегчения боли в спине при грыже.
Селективные формы ЦОГ-2 обладают хорошей противовоспалительной и анальгезирующей активностью, а также низкой частотой побочных эффектов:
- «Мовалис»;
- «Нимесулид»;
- «Мелоксикам»;
- «Целекоксиб»;
- «Найз».
К менее рискованным, но не менее эффективным препаратам относится «Диклофенак» при грыже позвоночника. Это доступное средство, которое эффективно справляется с болью и воспалением. Его применяют для лечения умеренных болей, связанных с поражением периферических нервов и люмбаго.
Рекомендуемая суточная доза для взрослого составляет от 50 до 150 мг, разделенная на 2-3 приема. Если после приема 150 мг облегчение не наступает, по рекомендации врача можно принять еще одну таблетку.
Важно! Применение НПВС может быть затруднено при наличии у пациента выраженной функциональной недостаточности сердца, печени, почек, а также при наличии язвенных повреждений желудка и кишечных кровотечений. К общим противопоказаниям относятся повышенная чувствительность к компонентам, беременность, лактация, детский возраст до 6 лет и недавнее аортокоронарное шунтирование.
В случаях, когда требуется быстрое обезболивание, переходят на инъекции. Состав НПВС остается прежним, меняется лишь способ введения препарата. Активные вещества попадают непосредственно в целевые органы, что обеспечивает быстрое наступление лечебного эффекта.
Что выбрать для обезболивания? Наиболее предпочтительными парентеральными формами являются:
- «Кетопрофен»;
- «Флексен»;
- «Наклофен»;
- «Мовалис»;
- «Диклофенак».
При хронических болях у пациентов с грыжами межпозвоночных дисков проводятся эпидуральные блокады.
Во время процедуры анестетик (например, «Новокаин», «Лидокаин», «Ропивакаин», «Бупивакаин») вводится в пространство между надкостницей позвоночного канала и твердой мозговой оболочкой.
Для усиления и продления действия врачи рекомендуют сочетать анестетик с глюкокортикостероидами такими как «Преднизолон», «Кортизон», «Дексаметазон».
При грыже позвоночника многие люди сталкиваются с сильными болями, и выбор обезболивающих становится актуальным вопросом. В отзывах пациентов часто упоминаются нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен и диклофенак, которые помогают снизить воспаление и облегчить боль. Некоторые отмечают эффективность парацетамола, особенно при легких болях. Однако, стоит помнить, что длительное применение НПВП может вызывать побочные эффекты, такие как проблемы с желудком.
Многие также делятся опытом использования миорелаксантов, которые помогают расслабить мышцы и уменьшить спазмы. Важно учитывать, что выбор препарата должен зависеть от индивидуальных особенностей и рекомендаций врача. Некоторые пациенты предпочитают комбинированные подходы, включая физиотерапию и альтернативные методы, такие как иглоукалывание. Главное — не заниматься самолечением и консультироваться со специалистом для выбора наиболее безопасного и эффективного метода обезболивания.

Миорелаксанты
При раздражении нерва, который отвечает за иннервацию внешней части фиброзной капсулы межпозвонкового нерва, может возникнуть болезненный мышечный спазм. Для устранения мышечно-тонического синдрома врач может назначить релаксанты скелетной мускулатуры:
- «Мидокалм». Это эффективное средство помогает справиться с ригидностью мышц. Под его воздействием быстро проходят клонические судороги и спазмы. Кроме того, оно обладает болеутоляющим и сосудорасширяющим эффектом, улучшая периферический кровоток и обеспечивая выраженное мембранностабилизирующее действие.
- «Баклофен». Его механизм действия заключается в подавлении промежуточных нейронов, снижении возбудимости афферентных волокон и нарушении полисинаптической передачи нервных импульсов. Это приводит к расслаблению мышечной ткани, уменьшению болезненных спазмов и увеличению объема движений. Дозировка подбирается в зависимости от степени выраженности спастичности скелетной мускулатуры. Обычно лечение начинается с 5 мг трижды в сутки, с увеличением дозы каждые три дня до достижения терапевтического эффекта. В стационарных условиях суточная доза для взрослых не должна превышать 100 мг.
- «Тизанидин». Это средство обладает седативными свойствами, подавляет спинальные рефлексы, снижает мышечное напряжение и уменьшает выраженность болевого синдрома. Благодаря этим эффектам миофиксация позвоночника прекращается, восстанавливается подвижность позвоночно-двигательных сегментов, что повышает эффективность проводимых лечебных мероприятий (массажа, физиотерапии, лечебной физкультуры).
Перед началом лечения миорелаксантами необходимо исключить из анамнеза состояния, которые могут ограничить их применение:
- индивидуальная непереносимость компонентов;
- почечная или печеночная недостаточность;
- болезнь Паркинсона;
- повышенная судорожная активность;
- эпилептические припадки;
- наркотическая зависимость;
- патологическая слабость скелетной мускулатуры;
- острые психозы.
При использовании этих медикаментов могут возникнуть нежелательные реакции. К наиболее распространенным побочным эффектам относятся нервные расстройства, нарушения работы пищеварительного тракта и кожные реакции. Реже после приема миорелаксантов наблюдаются бессонница, анорексия, повышенная сонливость, диарея, астения, головная боль и головокружение.
Справка! Продолжительность курса терапии определяется врачом на основе клинической картины и наличия противопоказаний у пациента, но не должна превышать десяти дней.
Средства, улучшающие микроциркуляцию крови и лимфы
Для решения проблемы с болями в спине необходимо назначение вазодилатирующих средств. Эти препараты обладают следующими эффектами:
- улучшают реологические характеристики крови;
- способствуют расширению сосудов;
- активизируют кровоснабжение головного мозга и питание поврежденных нервных окончаний;
- расслабляют гладкую мускулатуру;
- защищают стенки сосудов от негативного воздействия;
- снижают риск тромбообразования.
Кроме того, препараты этой группы помогают уменьшить интенсивность болевого синдрома, восстановить подвижность и повысить физическую выносливость.
Для лечения межпозвоночной грыжи можно выбрать из ряда средств, улучшающих микроциркуляцию:
- «Вазонит»;
- «Эуфиллин»;
- «Трентал»;
- «Агапурин»;
- «Пентоксифиллин».
Однако следует отметить, что у этих препаратов есть множество побочных эффектов, которые могут затрагивать центральную нервную систему, сердечно-сосудистую систему, органы зрения, пищеварительный тракт, печень и желчевыводящие пути, а также кожу. Поэтому дозировка и продолжительность курса лечения должны определяться врачом индивидуально.

Местные средства
В качестве дополнительного способа борьбы с клиническими проявлениями межпозвонковой грыжи применяются местные препараты: мази, гели, эмульсии и пластыри. Хотя они не так быстро дают лечебный эффект, как пероральные и инъекционные формы, их действие более щадящее и реже приводит к нежелательным побочным эффектам.
К наиболее эффективным средствам для снятия болевого синдрома относятся нестероидные противовоспалительные препараты. Для облегчения острых и хронических болей, а также воспалительных процессов в области спины можно рекомендовать:
- «Фастум гель»;
- «Вольтарен Эмульгель»;
- «Кетонал»;
- «Артрозилен»;
- «Найз»;
- «Диклофенак»;
- «Пироксикам».
Скорость и выраженность клинического эффекта зависят от продолжительности применения препарата и соблюдения рекомендаций по частоте нанесения.
Производители советуют наносить мазь или гель на болезненную область 3-4 раза в сутки. Длительность курса лечения определяется степенью поражения и реакцией организма на терапию. Не рекомендуется использовать наружные средства более 14 дней без консультации врача.
Совет. Не стоит самостоятельно применять наружные препараты, особенно при наличии противопоказаний, таких как повреждения кожи, экзема, дерматозы или индивидуальная непереносимость компонентов НПВС.
Существуют и другие группы препаратов, обладающих анальгезирующим эффектом:
- гомеопатические мази: «Цель Т», «Траумель С», «Бишофит»;
- местные раздражающие средства: «Финалгон», «Капсикам», «Никофлекс»;
- хондропротекторы: «Хондроитин гель», «Хондроксид», «Хонда крем».
При умеренном болевом синдроме можно использовать комбинированные мази для снятия боли в спине, такие как «Долобене». Они не только облегчают болевые ощущения, но и обладают противовоспалительным, рассасывающим и тромболитическим действием, способствуя восстановлению тканей.
Для облегчения болей в спине также применяются трансдермальные пластыри – «Салонпас», «Вольтарен», «Дюрогезик», «Нанопласт форте».
Эти пластыри удобны в использовании и обеспечивают непрерывное поступление активных компонентов в глубокие слои кожи на протяжении всего времени ношения.
Основные эффекты включают анальгезирующее, седативное и противовоспалительное действие.
Под воздействием активных веществ улучшается кровообращение в мышцах, происходит расслабление гладкой мускулатуры, восстанавливаются функции позвоночника.
Какие препараты при грыже можно купить без рецепта
Существует широкий ассортимент мощных обезболивающих средств для лечения грыжи позвоночника, и некоторые из них можно приобрести без рецепта. Однако это не означает, что следует заниматься самолечением.
Каждое лекарство имеет свои противопоказания и может вызывать нежелательные реакции. Поэтому основой для выбора медикаментов должны служить рекомендации врача, который проведет обследование и выяснит причины заболевания.
При покупке препаратов местного действия не требуется рецепт:
- гель/мазь «Ибупрофен»;
- гель/мазь «Диклофенак»;
- гель «Кеторол»;
- «Вольтарен Эмульгель»;
- гель «Найз»;
- «Фастум гель»;
- мазь «Финалгон»;
- мазь «Капсикам»;
- мазь «Никофлекс».
Обезболивающие и препараты с анальгезирующим эффектом в форме капсул, таблеток и инъекций отпускаются только по рецепту, за исключением «Аспирина» и «Парацетамола», которые редко назначаются врачами при грыже позвоночника, так как они эффективны лишь при умеренной боли.
Заключение
Обсуждение вопроса о том, как и чем можно облегчить боль при грыже позвоночника в домашних условиях, следует проводить с врачом. При выборе наиболее подходящего метода для снятия болевого синдрома и составлении прогноза его эффективности важно учитывать патогенетические механизмы заболевания, индивидуальные особенности пациента и исключить возможные противопоказания.
Вопрос-ответ
Какие таблетки снимают боль при грыже позвоночника?
При грыже позвоночника для снятия боли часто применяются нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен или диклофенак. Также могут быть назначены аналгетики, например, парацетамол, и миорелаксанты для уменьшения мышечного спазма. В некоторых случаях врач может рекомендовать кортикостероиды или препараты для лечения неврологических симптомов. Однако перед началом приема любых медикаментов важно проконсультироваться с врачом.
Как можно снять сильную боль при грыже позвоночника?
Для снятия сильной боли при грыже позвоночника рекомендуется обратиться к врачу для назначения адекватного лечения, которое может включать нестероидные противовоспалительные препараты (НПВП), миорелаксанты, физиотерапию, а также методы мануальной терапии. В некоторых случаях может быть показано применение корсетной поддержки или инъекций кортикостероидов. Важно избегать физической нагрузки и соблюдать режим покоя.
Можно ли пить кетонал при грыже позвоночника?
Кетонал является эффективным препаратом в комплексной терапии острого болевого синдрома при дорсопатии на фоне грыжи межпозвонкового диска.
Что хорошо помогает от грыжи позвоночника?
К основным методам лечения относят медикаментозную терапию, вытяжение позвоночника, иглорефлексотерапию, физиотерапию, массаж и кинезиотерапию. Важное место в лечении грыж отводится профилактике, которая направлена на то, чтобы не допустить рецидива заболевания.
Советы
СОВЕТ №1
Перед началом приема любых обезболивающих препаратов обязательно проконсультируйтесь с врачом. Он поможет определить наиболее подходящее средство, учитывая вашу индивидуальную ситуацию и возможные противопоказания.
СОВЕТ №2
Обратите внимание на нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен или диклофенак. Они могут помочь снизить воспаление и облегчить боль, но также могут иметь побочные эффекты, поэтому следуйте рекомендациям врача по дозировке.
СОВЕТ №3
Рассмотрите возможность использования местных обезболивающих средств, таких как гели или кремы с противовоспалительными компонентами. Они могут обеспечить целенаправленное облегчение боли без системного воздействия на организм.
СОВЕТ №4
Не забывайте о дополнительных методах облегчения боли, таких как физиотерапия, массаж или специальные упражнения. Эти методы могут помочь улучшить состояние позвоночника и снизить необходимость в медикаментах.