Одно из самых распространенных заболеваний мира из-за которого слепнут люди, глаукома. Что это за хворь?
Попробуем разобраться в данной статье. Какие бывают факторы риска и основные типы? Какие у неё механизмы развития? Имея знания про глаукому, можно не упустить момент и вовремя диагностировать это заболевание.
А своевременное лечение с таким диагнозом — это шаг к сохранению зрения, ведь в последней, запущенной стадии, глаукома ведет к полной слепоте, а в начальной практически не имеет симптомов. Итак, глаукома – стадии, формы, виды.
Первичная глаукома
Первичную глаукому можно разделить на несколько типов.
В зависимости от формы угла передней камеры, выделяют:
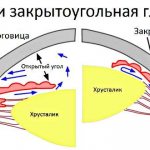
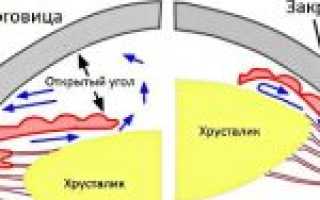
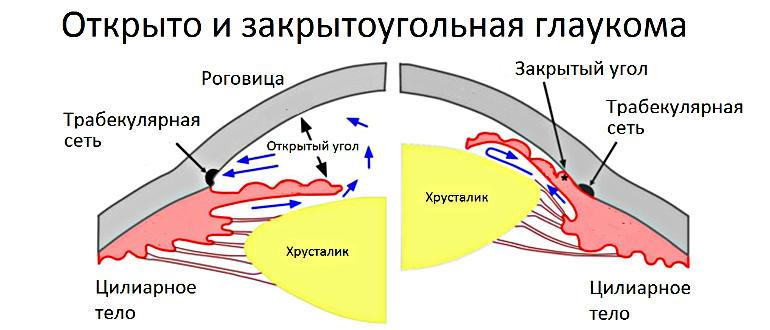
- Открытоугольную глаукому (пигментную, простую, псевдоэксфолиативную);
- Закрытоугольную (с плоской радужкой, со зрачковым блоком, с витреохрусталиковым блоком, или злокачественную, ползучую) глаукому;
- Смешанную.
Стадии первичной глаукомы
По стадии развития патологического процесса различают:
- Начальную глаукому, при которой отсутствует краевая экскавация диска зрительного нерва или периферических отделов поля зрения. Изменения чаще затрагивают парацентральные участки поля зрения (относительные скотомы в области Бьеррума, симптом обнажения слепого пятна).
- Развития стадия глаукомы сопровождается краевой экскавацией диска зрительного нерва, сужением поля зрения на 10 градусов (с назальной стороны), концентрическим сужением зрения, значительными дефектами в центральных полях зрения.
- При далеко зашедшей глаукоме сужение поля зрения с назальной стороны или концентрическое сужение превышает 15 градусов от точки фиксации.
- Терминальная глаукома приводит к полному отсутствию зрительной функции. Иногда сохраняется светоощущение с неправильной проекцией света, что становится возможным при условии нормальной прозрачности оптических сред.
В зависимости от динамического изменения функций глаза при глаукоме различают:
- Стабилизированный тип заболевания, при котором отсутствует отрицательная динамика (периметрия и осмотр диска зрительного нерва) в течение последнего полугода.
- Нестабилизированный тип характеризуется прогрессирующим сужением поля зрения, а также значительно увеличение размера скотомы в парацентральной зоне.
- Острый приступ закрытоугольной глаукомы.
Среди провоцирующих факторов, которые стимулируют развития закрытоугольной глаукомы, следует упомянуть следующие:
- Нервное перенапряжение и усталость;
- Длительное пребывание в условиях недостаточной освещенности;
- Медикаментозный мидриаз;
- Продолжительное нахождение в наклонном положении (повышается внутричерепное давление);
- Прием большого количества жидкости.
Среди пациентов с повышенным риском развития закрытоугольной глаукомы имеются люди с гиперметропией высокой и средней степени.
Симптомы глаукомы включают боли в глазу различной интенсивности, которые распространяются на надбровную и височную области, затуманивание взгляда. Болевые ощущения связаны с физическим сдавливанием нервных окончаний, расположенных в корне радужки. Также возникают радужные круги вокруг точечных источников света, что является следствием отека роговицы на фоне выраженного повышения внутриглазного давления и нарушения работы роговичного эпителия.
Симптомы и признаки поражения
На ранних этапах прогрессирования открытоугольная глаукома практически не проявляется в симптоматике. Постепенно при прогрессировании заболевания возможно появление дискомфортных ощущений в виде болей, постоянной напряженности и хронической усталости зрительного аппарата.
Без качественного лечения в дальнейшем возникают:
- Сужение зрительного поля;
- Формирование дистрофических явлений на сетчатке;
- Формирование так называемого тоннельного зрения;
- Снижение остроты зрения.
В тяжелых случаях деструктивные процессы приводят к существенному падению качества зрения и полной слепоте. Восстановить функциональность зрительного аппарата в таких случаях практически невозможно.
Вторичная глаукома
Вторичная глаукома может быть спровоцирована различными офтальмологическими и системными заболеваниями. В зависимости от первопричины выделяют несколько типов глаукомы:
1. Воспалительная и послевоспалительная.
- Постувеальная;
- Связанная со склеритом и кератитом;
- Возникающая на фоне гетерохромной увеопатии.
2. Факогенная глаукома.
- Факолитическая;
- Факотопическая;
- Факоморфическая.
3. Сосудистая глаукома:
- Флебогипертензивная;
- Неоваскулярная.
4. Дистрофическая глаукома:
- Гемолитическая;
- Связанная с системным амилоидозом;
- Возникшая в результате отслойки сетчатки;
- На фоне иридокорнеального эндотелиального синдрома.
5. Травматическая глаукома;
- Раневая;
- Контузионная;
- Радиационная;
- Ожоговая.
6. Послеоперационная глаукома:
- Афакическая;
- После оперативного лечения отслойки сетчатки;
- После операции кератопластики.
7. Неопластическая глаукома:
8. На фоне опухолевых образований орбиты, при эндокринном экзофтальме;
9. В результате внутриглазных новообразований.
Методы диагностики
Чтобы диагностировать заболевание пользуются методами исследования и специальными пробами, взятые у больного. Чтобы определить внутриглазное давление, используют методику пальпации. После процедуры, пациент направляется в стационар, для полного исследования и прохождения лечения. Про острый приступ глаукомы читайте в этом материале.
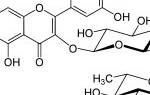
Для предотвращения заболевания используется профилактика ПОУГ. Эта профилактика заключается в обычном осмотре пациентов, которым больше 40-ка лет. Если были выявлены отклонения, либо нарушения, больной должен наведывать офтальмолога раз в месяц. Про инструкцию по применению глазных капель Тимолол читайте в этой статье.
Врожденная глаукома
Врожденная глаукома считается довольно редкой патологий. Чаще всего при этом имеется двусторонне поражение, выраженность которого может различаться. Заболеваемость среди мальчиков несколько выше, чем среди девочек. Развитие врожденного типа глаукомы связано с генетическими особенностями и аномалиями, заболеваниями или травмами ребенка в период внутриутробного развития, а иногда и в процессе родовой деятельности.
Обычно при врожденной глаукоме нарушается строение переднего угла глаза, которое может быть следствием заболеваний матери (сифилис, паротит, краснуха, полиомиелит, тиреотоксикоз, авитаминоз, интоксикация алкоголем).
Сроки (недели, месяцы, годы) проявления внутриглазной гипертензии зависят от уровня давления. Помимо атрофии зрительного нерва, отмечается увеличение размера глазного яблока, так как склера в детском возрасте относительно податлива. Такие изменения называют иногда гидрофтальмом (водянка глаза) или буфтальмом (бычий глаз).
У детей растяжима не только склера, но и роговица, однако в связи с ее неравномерностью, на фоне гидрофтальма могут образовываться небольшие разрывы, которые служат причиной помутнения вещества роговицы.
Симптомы и признаки врожденной глаукомы
При этом заболевании может заметно увеличиваться в размерах глазное яблоко, также возникает интенсивное слезотечение, светобоязнь. Это заставляет малыша жмуриться, тереть глаза, сжимать крепко веки. Такие малые симптомы должны заставить врача провести полное обследование ребенка. Все исследования в этом возрасте выполняются с применением общей анестезии. Это помогает уменьшить возбуждение малыша, устранить блефароспазм.
Лечение
При незначительных симптомах заболевания на начальных этапах лечения назначают специальные глазные капли, которые уменьшают уровень внутриглазного давления. В запущенных случаях, а также при среднетяжелом течении заболевания часто используют хирургические подходы (трабекулотомия, трабекулэктомия, гониотомия). Цель этих операций состоит в улучшении оттока внутриглазной жидкости, что, естественно приводит к снижению внутриглазного давления. Однако даже после успешно проведенной операции внутриглазное давление вновь может повышаться, поэтому такие пациенты требуют динамического наблюдения.
Диета и общие рекомендации
Для того, чтобы поддержать общее состояние организма и замедлить течение болезни, рекомендуется вводить в ежедневный рацион правильные привычки питания.
Меню должно содержать следующие продукты:
- Свежие фрукты и овощи;
- Чернику;
- Морковь и свеклу;
- Рыбу и морепродукты;
- Куриные яйца;
- Маложирное мясо.
Дополнительно может быть применена витаминотерапия.
В период лечения необходимо снятие излишней нагрузки на зрительный аппарат, уменьшение физических нагрузок. Сон должен быть полноценным, не менее восьми часов в день.
Инфантильная глаукома
При этом типе заболевания обязательным условием является раннее (в первые годы жизни) повышение внутриглазного давления. Причины инфантильной глаукомы сходня с врожденным типом. Однако внутриглазная гипертензия возникает несколько позже из-за относительно сформированного угла передней камеры глаза. Часто детская глаукома диагностируется как случайная находка при плановом осмотре, другими симптомами заболевания являются косоглазие и нарушение зрения. Лечение инфантильной глаукомы не отличается от других типов заболевания.
Профилактические меры
При наличии врожденных отклонений развития или родовых травм предупредить возникновение глаукомы практически невозможно. В остальных ситуациях рекомендовано применение следующих правил:
- Систематически проходить профилактические приемы у офтальмолога не реже одного раза в год (для пожилых людей – не реже двух раз);
- Использовать корректирующую оптику и медикаменты при наличии дефектов зрения;
- Своевременно устранять инфекционные и иные заболевания зрительного аппарата;
- Своевременно купировать и устранять системные патологии;
- Правильно распределять нагрузку на зрительный аппарат, чередовать нагрузки и отдых.
При помощи профилактических мер невозможно гарантированно предотвратить заболевание. Однако благодаря их применению вероятность возникновения проблем будет снижена до минимума.
Первичная открытоугольная глаукома (ПОУГ)
Это заболевание является наиболее частым типом глаукомы у взрослых пациентов. При этом уровень внутриглазного давления увеличивается в результате нарушения оттока водянистой влаги. Причины включают блокаду шлеммова канала, дистрофию клеток трабекулы и интрасклеральных каналов. Обычно этот тип глаукомы имеет постепенное начало и протекает практически незаметно для пациента. С этим связано позднее обращение пациентов за медицинской помощью.
Жалобы, с которыми чаще всего обращается пациент, включают значительное снижение остроты зрения, появление радужных кругов около источников света, затуманивание зрения (временное или постоянное). Все эти симптомы связана с повышением внутриглазного давления. Чаще всего изменения при открытоугольной глаукоме можно обнаружить с обеих сторон, однако, выраженность их различная.
Хирургическое лечение
Если медикаментозное лечение не приносит эффекта и открытоугольная глаукома продолжает прогрессировать, единственным способом сохранить зрение остается операция.
На сегодняшний день распространены следующие методы:
- лазерная иридэктомия. На радужной оболочке осуществляются микроскопические надрезы, в результате открывается угол передней камеры и жидкость получает возможность свободно циркулировать, как следствие, внутриглазное давление приходит в норму.
- непроникающая глубокая склерэктомия. Во время операции происходит удаление участка склеры с трабекулами, без вскрытия передней камеры.
- трабелуэктомия – формирование склерального лоскута с иссечением глубоких слоев склеры и трабекулы.
Через некоторое время после операции глаукома может вновь начать прогрессировать, поэтому необходимо продолжать осуществлять контроль над своим дальнейшим состоянием.
Офтальмогипертензия глаза
В последние годы в офтальмологической практике появился новый диагноз: офтальмогипертензия. Он является проявлением внутриглазной гипертензии, не связанной с глаукомой. Термин этот является сложным и весьма неоднородным понятием. Офтальмогипертензия может быть эссенциальной, ложной или симптоматической.
При ложном варианте повышение давления связано с особенностью реакции глаза на тонометрию или же с индивидуальными особенностями пациента.
Причиной эссенцильной гипертензии является дисбаланс в гидродинамике глаза, связанный с возрастными изменениями. В частности, с возрастом нередко нарушается отток водянистой влаги, тогда как ее секреция сохраняется на высоком уровне. Чаще всего этот дисбаланс со временем выравнивается. Симптоматическая офтальмогипертензия сопровождается кратковременным или длительным повышением давления. При этом гипертензия является лишь симптомом другой патологии (увеит, глаукоматоциклический криз, кортикостероидная, токсическая, диэнцефальная, эндокринная гипертензия). При излечении основного заболевания, исчезает и внутриглазная гипертензия. Течение этой патологии обычно доброкачественное, то есть не приводит к поражению зрительного нерва. Однако в ряде случаев офтальмогипертензия может перейти в глаукому, в связи с чем, любое повышение внутриглазного давления должно рассматриваться как важнейший фактор риска развития глаукомы.
Факторы риска
- Возраст – люди старше 40 лет. С увеличением возраста, увеличивается и степень риска;
- Наличие глаукомы у близких родственников (если у Ваших родителей, сестёр или братьев была выявлена глаукома, вероятность её наличия у Вас в 3-4 раза выше, чем у людей без семейной истории этой болезни);
- Наличие псевдоэксфолиаций;
- Близорукость или дальнозоркость;
- Длительный приём кортикостероидов. Эти препараты применяются при аутоиммунных заболеваниях, тяжелом течении бронхиальной астмы и других состояниях;
- Нарушения центрального кровообращения: гипертония, гипотония, вегето-сосудистая дистония, инфаркты миокарда, нарушения мозгового кровообращения;
- Нарушения регионального кровообращения: склонность к сосудистым спазмам, сужение просвета сонной артерии, вегето-сосудистая дистония, мигрень;
- Наличие сахарного диабета;
- Заболевания щитовидной железы;
- Отсутствие регулярного профилактического осмотра врача-офтальмолога;
Чем больше в сумме набралось факторов риска, тем выше риск развития глаукомы.
Профилактика
Профилактика включает следующие мероприятия:
- исключение стрессов и переутомлений любого рода – как физических, так и нервных;
- работа при хорошем освещении;
- полноценный сон;
- исключение сауны и бани;
- избегание приливов крови к голове;
- умеренное употребление жидкости;
- отказ от курения и спиртного;
- молочно-растительная диета;
- исключение из рациона кофе и крепкого чая;
- уменьшение соли в рационе;
- ограничение пребывания в темноте;
- чтение и ручная работа на близком расстоянии;
- ношение очков при ярком солнце;
- контроль артериального давления;
- регулярное проведение самомассажа вокруг глаз.