Причины боли
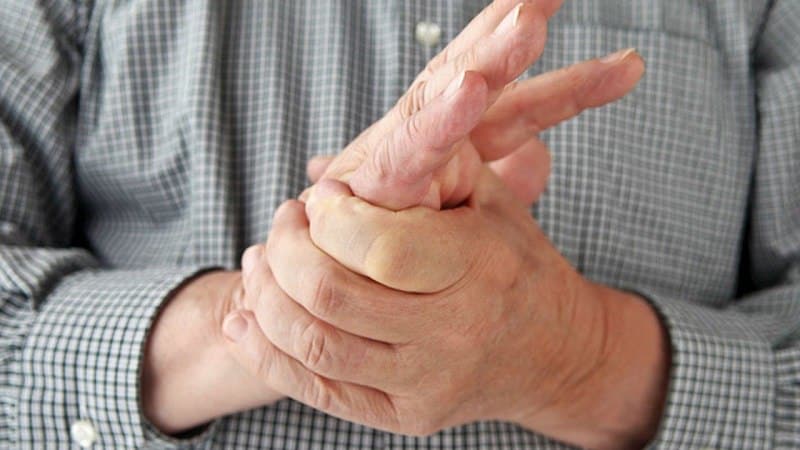
Существует множество причин, по которым могут возникать боли в пальцах рук. Характер дискомфорта может варьироваться в зависимости от различных заболеваний опорно-двигательной системы, уровня нагрузки на руки, а также от привычек питания и образа жизни человека.
Болевые ощущения, связанные с воспалительными процессами, часто проявляются в виде скованности движений по утрам после сна. Эти неприятные симптомы обычно исчезают после выполнения простых движений. Люди, испытывающие такие боли, часто отмечают покраснение, ломоту в пальцах, отечность и снижение гибкости.
Механические боли, как правило, сопровождаются признаками локального воспаления. Их выраженность, как правило, незначительна, и поэтому многие пациенты не придают им должного значения.
Когда у человека болят пальцы на руках, врачи рекомендуют не игнорировать этот симптом и обратиться за медицинской помощью. Часто боль может быть связана с различными заболеваниями, такими как артрит, тендинит или синдром запястного канала. Важно провести диагностику, чтобы определить причину дискомфорта. Специалисты советуют начинать с простых мер: отдых, применение холодных компрессов и нестероидных противовоспалительных препаратов могут помочь облегчить состояние. Также полезно выполнять легкие упражнения для улучшения кровообращения и гибкости. Врач может назначить физиотерапию или другие методы лечения, если боль сохраняется. Главное — не заниматься самолечением и следовать рекомендациям специалиста.
Cвязанные с заболеваниями опорно-двигательного аппарата
Причины болей в пальцах рук могут быть связаны с рядом заболеваний:
-
Ревматоидный артрит. Это аутоиммунное заболевание, которое вызывает воспалительные процессы. Оно быстро прогрессирует и может перейти в хроническую форму, вызывая значительный дискомфорт у пациента. В основном страдают мелкие суставы, хотя иногда могут быть затронуты и крупные сочленения, а также внутренние органы. Боль ощущается при сгибании среднего и безымянного пальца, наблюдаются отеки, покраснение кожи, а фаланги становятся горячими на ощупь. Интенсивная боль мешает сжать руку в кулак. Поражаются обе руки, боли могут возникать как утром, так и ночью, а к вечеру дискомфорт обычно уменьшается.
-
Псориатический артрит. Это заболевание связано с кожными проявлениями псориаза. Боль в суставах чаще всего локализуется в области ногтей. Фаланги могут опухать до такой степени, что напоминают красные сосиски с синеватым оттенком. Пациент испытывает трудности при разгибании кистей, а кончики пальцев болят при нажатии.
-
Инфекционный артрит. На ранних стадиях заболевания симптомы могут отсутствовать. Однако вскоре появляется острая боль, которая может длиться от нескольких часов до нескольких дней. Пораженные суставы становятся горячими, у пациента повышается температура и может возникнуть озноб.
-
Подагра. Это заболевание чаще всего встречается у людей старше пятидесяти лет и связано с нарушением обмена мочевой кислоты. В результате мочевина накапливается в организме и откладывается в хрящах и суставах, что затрудняет движения. Боль и жжение являются характерными симптомами.
-
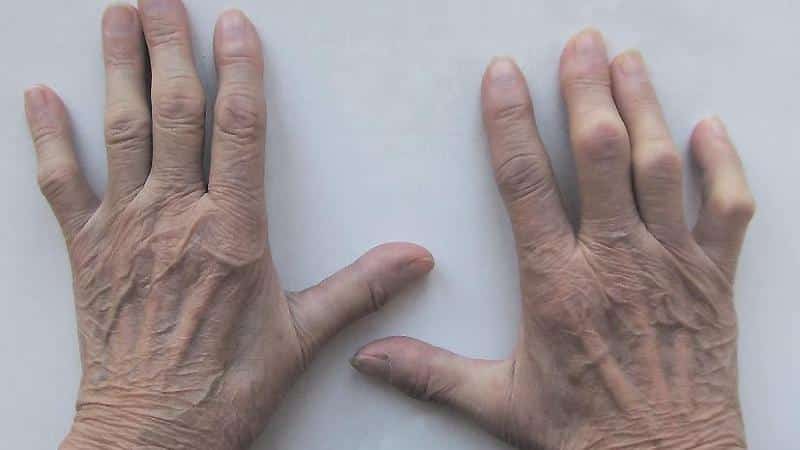
Остеоартроз. Это заболевание возникает из-за дегенеративных изменений в суставах, что приводит к утолщению сочленений и ограничению подвижности. Чаще всего оно диагностируется у женщин в постменопаузе, что связано с уменьшением уровня эстрогена. Наследственность, нарушения обмена веществ и физические нагрузки также могут способствовать развитию заболевания. Помимо болей, могут появляться узелки под кожей и отеки суставов. Фаланги рук деформируются, утолщаются и принимают веретенообразную форму.
-
Стенозирующий лигаментит. Это заболевание имеет схожие симптомы с артритом и артрозом. Для уточнения диагноза может потребоваться рентген. Клинические проявления включают боль при сгибании и разгибании кисти, иногда кулак трудно разогнуть, а при разгибательных движениях слышны щелчки.
-
Риартроз. Это заболевание проявляется болями в суставах больших пальцев рук и может быть вызвано интенсивной нагрузкой, инфекциями, интоксикацией или травмами. Врач ставит диагноз после осмотра. Боль возникает при растяжении пальца, а дискомфорт усиливается при нагрузках, таких как поворот ключа или открытие дверной ручки. На начальных стадиях болит большой палец у основания, а после нагрузок неприятные ощущения могут сохраняться даже в покое. Со временем суставы могут деформироваться, и движения становятся затрудненными, что приводит к потере способности сжимать пальцы.
-
Ревматизм. Это заболевание характеризуется резкими и неожиданными болями. Фаланги рук могут краснеть и опухать, а двигательные функции нарушаются. На коже может появляться сыпь, а температура тела повышается.
-
Тендовагинит. Это воспалительное заболевание, которое хронически поражает оболочки сухожилий. Характерные симптомы включают хруст в суставах, боль при сгибании и разгибании, а также отечность сухожильного футляра. Пациент может испытывать трудности при сжатии руки в кулак и ощущать слабость.
| Симптом | Возможная причина | Что делать |
|---|---|---|
| Боль в одном пальце, покраснение, отек | Тендинит, артрит, травма | Покой, холодный компресс, безрецептурные противовоспалительные препараты (Ибупрофен, Напроксен). Обратиться к врачу, если симптомы не улучшаются. |
| Боль во всех пальцах, скованность по утрам | Артрит (ревматоидный, остеоартрит) | Обратиться к врачу для диагностики и лечения. Физиотерапия, медикаментозное лечение. |
| Острая боль, деформация пальца | Перелом, вывих | Обратиться к врачу немедленно. Иммобилизация, возможно операция. |
| Покалывание, онемение в пальцах | Синдром запястного канала, нейропатия | Покой, изменение положения рук, ортезы. Обратиться к врачу для диагностики и лечения. |
| Боль, жжение, покалывание, особенно ночью | Нейропатия, вызванная диабетом или другими заболеваниями | Обратиться к врачу для диагностики и лечения основного заболевания. |
| Боль, усиливающаяся при движении | Тендинит, артрит | Покой, холодный компресс, физиотерапия. Безрецептурные противовоспалительные препараты. |
| Боль, сопровождающаяся лихорадкой | Инфекция | Обратиться к врачу немедленно. Антибиотики. |
Другие причины
Болевые ощущения в пальцах рук могут возникать не только из-за заболеваний опорно-двигательной системы. Существует множество других факторов, способствующих этому:
- Беременность. В этот период может наблюдаться отечность и болезненность в суставах, что связано с увеличением уровня гормона релаксина, отвечающего за расслабление связок, нехваткой кальция, сдавлением срединного нерва и фибромиалгией.
- Послеродовой период. После родов пальцы и кисти могут болеть из-за недостатка кальция и изменений в суставах.
- Интенсивные физические нагрузки. Болевые ощущения могут возникать из-за нарушений в работе сосудов. Дискомфорт часто сопровождается онемением и судорогами. Кожа может становиться бледной и холодной, а ногтевая пластина утолщаться. Если не обратиться за лечением, заболевание может перейти в хроническую стадию. Это приводит к ухудшению кровоснабжения конечностей и сужению просвета верхних артерий. Боль становится постоянной и проявляется даже при незначительных нагрузках, особенно в области костяшек и фаланг при сгибании.
К факторам, вызывающим болезненность пальцев рук, относятся:
- инфекционные заболевания суставов;
- аутоиммунные расстройства;
- износ суставов;
- травмы и переломы;
- нехватка витаминов;
- нарушения обмена веществ;
- курение;
- чрезмерное употребление алкоголя;
- наследственная предрасположенность;
- дисфункция щитовидной железы;
- сахарный диабет;
- переохлаждение;
- постоянное воздействие вибрации;
- монотонные движения рук (туннельный синдром, при котором мизинец и указательный палец правой руки теряют чувствительность).
Когда болят пальцы на руках, люди часто делятся своими советами и переживаниями. Многие рекомендуют сначала обратить внимание на возможные причины боли: это может быть результатом перенапряжения, артрита или даже простого переохлаждения. Некоторые советуют делать легкие упражнения для разминки, чтобы улучшить кровообращение и уменьшить дискомфорт. Другие предпочитают использовать теплые компрессы или специальные мази, которые помогают снять воспаление. Важно также не забывать о консультации с врачом, если боль не проходит. Люди делятся историями о том, как изменение образа жизни, включая физическую активность и правильное питание, помогло им справиться с проблемой. В конечном итоге, каждый находит свой способ облегчить состояние, но главное — не игнорировать сигналы своего организма.

Методы диагностики
Методы диагностики заболеваний суставов верхних конечностей включают следующие процедуры:
- Рентгенография. Этот метод позволяет выявить травмы, опухолевые образования, инфекционные процессы и изучить структуру костной ткани.
- Ультразвуковое исследование (УЗИ). На практике применяется довольно редко, так как из-за высокой плотности костей не удается получить четкое изображение.
- Компьютерная томография (КТ). Данный метод предоставляет возможность получить срезы костей и обнаружить изменения в тканях.
- Электроспондилография. Это компьютерное исследование, которое помогает выявить патологии в тех областях позвоночника, отвечающих за функции верхних конечностей, что позволяет диагностировать заболевания на ранних стадиях.
- Магнитно-резонансная томография (МРТ). Безопасный и высокоточный метод диагностики тканей с использованием электромагнитных волн, который отображает как поперечные, так и продольные срезы.
- Контрастная дискография. Исследование проводится с введением специального контрастного вещества, что позволяет различить участки с патологическими изменениями.
- Общий анализ крови и мочи. Эти анализы помогают выявить тяжелые формы артритов, анемию и лейкоцитоз. Биохимический анализ крови позволяет определить уровень фибриногена, гаптоглобина и сиаловых кислот.
- Пункция сустава. Исследуется синовиальная жидкость, что позволяет точно установить причины воспалительных процессов.
- Биопсия кожных покровов. Это исследование проводится для диагностики редких форм артрита, связанных с красной волчанкой и склеродермией.
Примечание. При необходимости для уточнения диагноза врач может назначить дополнительные исследования, такие как определение уровня мочевины, волчаночных клеток и ревматоидного фактора.
Когда обращаться к врачу
Специалисты настоятельно советуют обращаться за медицинской помощью при появлении дискомфорта и болевых ощущениях в суставах, а также при скручивании и выворачивании подушечек пальцев. Это поможет своевременно выявить природу заболевания и начать необходимое лечение.
Изучением заболеваний опорно-двигательного аппарата занимаются следующие специалисты:
- ревматолог – исследует соединительные ткани и нарушения в работе суставов;
- хирург – решает проблемы с помощью хирургического вмешательства, проводит диагностику для выявления заболеваний опорно-двигательного аппарата;
- невропатолог – помогает при защемлении нервов и онемении конечностей;
- травматолог – занимается вопросами, возникшими в результате травм, а также повреждений костей, связок и сухожилий;
- гематолог – исследует патологии опорно-двигательного аппарата, связанные с заболеваниями крови.

Методы лечения
Как и чем можно облегчить боли в кончиках пальцев? Лечение болевого синдрома в пальцах рук сосредоточено на устранении основной причины, вызвавшей дискомфорт.
Если боль связана с воспалительными процессами, врач может назначить антибактериальные средства, гормональные препараты и нестероидные противовоспалительные средства (НПВС). В случае дистрофических изменений для восстановления поврежденных суставов применяются хондропротекторы, физиотерапия, мануальная терапия, массаж и лечебная физкультура (ЛФК).
Медикаменты
В терапии заболеваний опорно-двигательной системы используется комплексный подход. Для облегчения симптомов патологических процессов применяются анальгетики. Хондропротекторы способствуют восстановлению хрящевой ткани и помогают восполнить недостаток минералов и коллагена.
Для симптоматического лечения подойдут нестероидные противовоспалительные препараты, которые эффективно снимают боль и воспаление в суставах. Наиболее распространенные и безопасные средства:
- для перорального применения – «Найсулид», «Нимид»;
- для наружного использования – мази, кремы и гели с новокаином, диклофенаком.
Глюкокортикоиды, такие как «Гидрокортизон», показывают высокую эффективность при ревматоидном артрите. Врачи могут назначать эти препараты как для внутреннего приема, так и для наружного применения.
Важно! После снятия острых симптомов назначаются иммунодепрессанты и противоопухолевые средства.
ЛФК и массаж
Лечебная физкультура и массаж способствуют восстановлению местного кровообращения, улучшению питания тканей, насыщению их кислородом и оптимизации двигательных функций.
Примеры упражнений для пальцев рук:
- Сидя, согните руку в локте и положите ее на бедро или подушку, ладонь должна быть направлена вниз. Одновременно или поочередно сводите и разводите фаланги пальцев.
- Обопритесь на опору, слегка согнув пальцы. Поднимайте кисти рук вверх.
- Прижмите ладони к опоре. Отводите большие пальцы и поочередно присоединяйте к ним остальные пальцы.
- Ладони прижмите к опоре и поднимайте кисти.
- Сгибайте и разгибайте пальцы.
- Повторите каждое упражнение по 5 раз.
Массажные техники оказывают положительное влияние при заболеваниях суставов. Пациенты, использующие самомассаж, отмечают улучшение состояния: уменьшается боль и отечность. Массаж пальцев выполняется от кончиков фаланг к основанию костяшек, каждый палец обрабатывается отдельно.
Процесс массажа состоит из трех этапов:
- Легкое поглаживание без напряжения.
- Растирание с использованием пощипывания (прямого, зигзагообразного, спиралевидного).
- Встряхивание в конце массажа.
Физиотерапия
Физиотерапевтические процедуры способствуют ускорению и усилению лечебного воздействия других методов терапии. В зависимости от специфики заболевания пациентам могут быть рекомендованы такие процедуры, как парафинотерапия, ультразвуковая терапия и грязелечение. Для снижения болевого синдрома применяются электрофорез с анестетиками (например, новокаином), резонансная терапия и электросон.
Метод тепловой терапии заключается в повышении температуры в пораженном суставе, что активизирует обменные процессы и способствует восстановлению хрящевой ткани. Данная процедура используется в тех случаях, когда медикаментозное лечение заболеваний большого пальца руки и других фаланг оказывается неэффективным.
Методы профилактики
Чтобы избежать возникновения дегенеративных и дистрофических изменений в костной и мышечной ткани, специалисты рекомендуют:
- следовать принципам сбалансированного питания (обогащая рацион продуктами, содержащими железо, фосфор и кальций);
- отказаться от вредных привычек (таких как алкоголь и курение);
- контролировать уровень физической активности и ее интенсивность;
- придерживаться диеты (избегая жирной, соленой и острой пищи).
Рекомендуется чаще включать в рацион: рыбу, морепродукты, нежирный сыр и творог, свежие салаты, редис, яйца, смородину, орехи, гранат, инжир, цветную капусту, оливковое масло, имбирь и льняное масло.
Жирные кислоты омега-3 способствуют улучшению состояния сосудов и нормализации обмена жиров. Яблочный уксус помогает ощелачивать кровь и выводить соли из организма.
Заключение
Болевые ощущения в пальцах рук могут возникать из-за различных заболеваний опорно-двигательного аппарата, чрезмерных физических нагрузок, вредных привычек и неправильного питания. Наследственность также существенно влияет на развитие этой проблемы, создавая множество неудобств для пациентов.
Терапия направлена на выявление и устранение основных причин, а также на снятие воспалительных процессов и болевого синдрома. Профилактические меры и ведение здорового образа жизни, в первую очередь включающие правильное питание, способствуют предотвращению возникновения данной болезни.
Вопрос-ответ
Какие причины могут вызывать боль в пальцах рук?
Боль в пальцах рук может быть вызвана различными факторами, включая травмы, артрит, туннельный синдром, воспаление сухожилий или даже остеоартрит. Также причиной могут быть системные заболевания, такие как диабет или подагра. Важно обратиться к врачу для точной диагностики.
Как можно облегчить боль в пальцах в домашних условиях?
Для облегчения боли в пальцах можно использовать холодные компрессы, чтобы уменьшить отек и воспаление. Также полезно делать легкие упражнения для улучшения кровообращения и растяжки. При необходимости можно принимать безрецептурные обезболивающие препараты, такие как ибупрофен или парацетамол, но перед этим стоит проконсультироваться с врачом.
Когда следует обратиться к врачу при болях в пальцах?
Если боль в пальцах становится постоянной, усиливается или сопровождается другими симптомами, такими как онемение, покалывание, отек или изменение цвета кожи, необходимо обратиться к врачу. Также стоит посетить специалиста, если боль возникла после травмы или если она мешает повседневной активности.
Советы
СОВЕТ №1
Обратите внимание на свою осанку и положение рук во время работы. Неправильная поза может привести к напряжению и болям в пальцах. Убедитесь, что ваше рабочее место удобно организовано, а руки находятся в нейтральном положении.
СОВЕТ №2
Регулярно делайте перерывы и выполняйте простые упражнения для рук. Это поможет улучшить кровообращение и снизить напряжение. Например, можно сжимать и разжимать кулаки, вращать запястьями или растягивать пальцы.
СОВЕТ №3
Используйте специальные ортопедические устройства, такие как поддерживающие перчатки или стулья с правильной поддержкой для рук. Они могут помочь снизить нагрузку на суставы и уменьшить болевые ощущения.
СОВЕТ №4
Если боль не проходит или усиливается, обязательно обратитесь к врачу. Это может быть признаком более серьезных заболеваний, таких как артрит или туннельный синдром, и своевременная диагностика поможет избежать осложнений.