Что такое дегенеративно-дистрофические изменения позвоночника
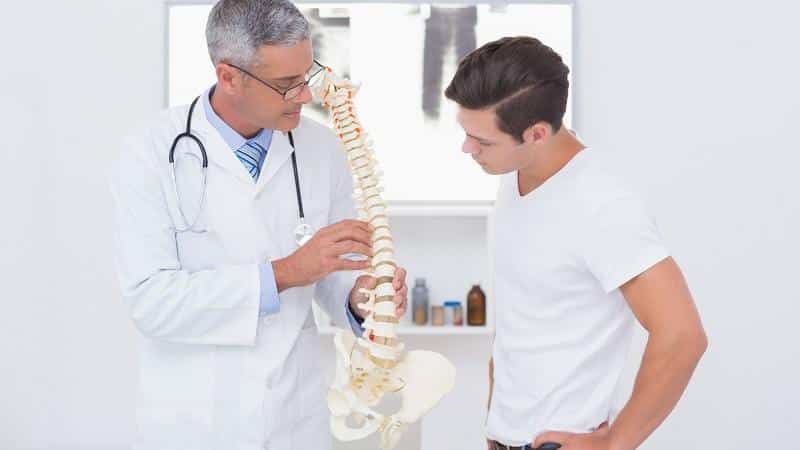
Диагноз ДДЗП – что это значит? Дегенеративно-дистрофические изменения позвоночника (ДДЗП) представляют собой разрушительные процессы в межпозвоночных дисках и телах позвонков. Эти изменения могут возникать по различным причинам и зависят от возраста, уровня физической активности и образа жизни человека.
Наш позвоночник способен выдерживать значительные нагрузки как статического, так и динамического характера. Однако, когда этот «предел» превышен, начинаются необратимые изменения. При истончении межпозвоночных дисков, потере их эластичности и формы у пациента могут выявляться протрузии, которые со временем могут привести к образованию грыжи, защемлению нервов и повреждению позвонков.
Существуют и другие заболевания, которые затрагивают соединительную и костную ткани позвонков. Они могут вызывать дистрофические изменения в позвоночнике и нарушать функционирование внутренних органов.
Важно! Наиболее подвержены риску шейный и поясничный отделы позвоночника. Именно на них приходится наибольшая нагрузка, и они обладают большей подвижностью по сравнению с грудным отделом.
Дегенеративно-дистрофические изменения позвоночника представляют собой комплекс патологических процессов, которые приводят к ухудшению состояния межпозвоночных дисков, суставов и других структур. Врачи отмечают, что такие изменения часто связаны с возрастными факторами, но также могут быть вызваны травмами, неправильной осанкой и малоподвижным образом жизни. Специалисты подчеркивают, что симптомы могут варьироваться от легкого дискомфорта до выраженной боли и ограниченной подвижности. Важно, что ранняя диагностика и комплексное лечение, включая физиотерапию и медикаментозную терапию, могут значительно улучшить качество жизни пациентов. Врачи рекомендуют регулярные физические нагрузки и профилактические меры для снижения риска развития данных изменений.

Причины
Причины, способствующие развитию дегенеративно-дистрофических заболеваний позвоночника:
- естественные процессы старения организма;
- недостаток физической активности;
- неправильная осанка;
- нехватка витаминов и минералов, необходимых для восстановления;
- избыточная масса тела;
- сбои в гормональной системе;
- инфекционные болезни и воспалительные процессы;
- чрезмерные физические нагрузки;
- травмы;
- занятия профессиональным спортом;
- врожденные аномалии;
- психосоматические факторы (стрессы, депрессия).
| Тип дегенеративно-дистрофических изменений | Описание | Симптомы |
|---|---|---|
| Остеохондроз | Дегенеративные изменения межпозвонковых дисков, приводящие к снижению их высоты и эластичности. | Боль в спине, скованность движений, ограничение подвижности позвоночника, онемение и покалывание в конечностях. |
| Спондилез | Разрастание костной ткани по краям позвонков, формирование костных шипов (остеофитов). | Боль в спине, скованность движений, ограничение подвижности позвоночника, радикулопатия (боль, распространяющаяся по нерву). |
| Спондилоартроз | Дегенеративные изменения фасеточных суставов позвоночника. | Боль в спине, скованность движений, ограничение подвижности позвоночника, хруст в позвоночнике. |
| Спондилолистез | Смещение одного позвонка относительно другого. | Боль в спине, неврологические симптомы (слабость, онемение, парезы), нарушение осанки. |
| Грыжа межпозвонкового диска | Выпячивание пульпозного ядра межпозвонкового диска за пределы фиброзного кольца. | Сильная боль в спине, иррадиирующая в конечности, неврологические симптомы (слабость, онемение, парезы). |
Виды
Дистрофические заболевания суставов позвоночника:
- остеохондроз
- спондилоартроз
- остеохондропатия
- унковертебральный артроз
- реберно-позвоночный артроз
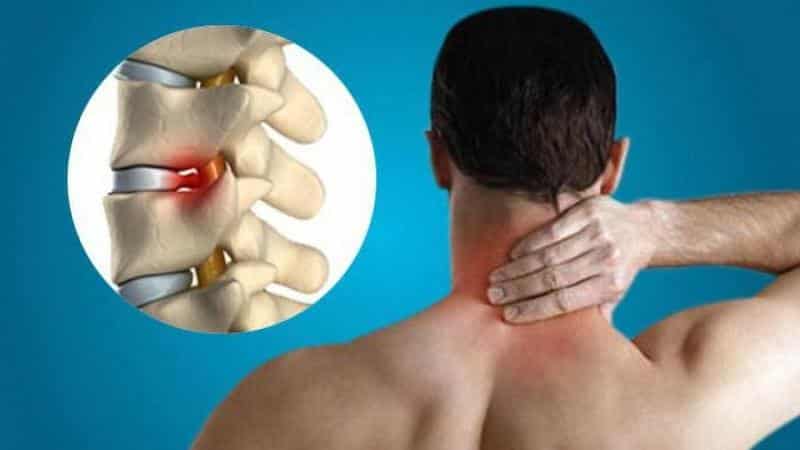
Остеохондроз представляет собой начальные стадии дистрофических изменений межпозвоночного диска. На первом этапе диск теряет свою эластичность, на его оболочке появляются трещины, происходит выпячивание (протрузия), а затем может произойти разрыв и вытекание ядра (грыжа). Это приводит к уменьшению высоты позвоночника, что, в свою очередь, вызывает компрессию спинного мозга и нервных корешков. Такие изменения могут вызвать осложнения, затрагивающие работу внутренних органов, таких как пищеварительная, сердечно-сосудистая и половая системы.
Спондилоартроз (также известный как дегенеративный артрит) часто развивается совместно с остеохондрозом и чаще всего затрагивает шейный и поясничный отделы. Патологический процесс затрагивает ткани позвоночника: хрящи, подлежащие кости, связки и околосуставные мышцы. Он вызывается теми же факторами, что и остеохондроз.
Для спондилоартроза характерны:
- дискомфорт в позвоночнике, ограничение подвижности, хруст и скованность в мышцах, особенно по утрам;
- боли, которые не «отражаются» в другие части тела, как это бывает при остеохондрозе;
- усиление боли при длительном нахождении в одной позе, которая проходит при движении;
- при поражении поясничного отдела боль может отдавать в ягодицы и бедра, а также вызывать онемение и слабость в ногах.
Остеохондропатия чаще всего затрагивает подростков. Обычно страдают грудной и поясничный отделы позвоночника. Заболевание развивается медленно, имеет хронический характер и, как правило, благоприятный прогноз. Сначала ребенок может жаловаться на быструю утомляемость, затем появляются боли в области позвоночника и стойкое искривление.
У детей болезнь может проявляться в нескольких формах:
- Болезнь Коммеля, которая чаще всего возникает из-за травм и затрагивает тело позвонка;
- Болезнь Кальве, сопровождающаяся уменьшением высоты позвонка, его уплощением и выпячиванием отростка;
- Болезнь Шейермана-Мау, при которой формируется кифоз, наблюдается воспаление мышц и деформация позвонков в виде клина.
Причинами заболевания могут быть чрезмерные физические нагрузки, гормональные нарушения, проблемы с микроциркуляцией крови или наследственная предрасположенность.
Унковертебральный артроз развивается в шейном отделе позвоночника и имеет признаки, схожие с артрозом. Разрушение хрящевой ткани на позвонках приводит к дистрофическим изменениям в телах позвонков и образованию костных наростов, которые ограничивают подвижность шеи и могут угрожать позвоночной артерии и нервам.
Пациенты жалуются на:
- частые головокружения, обмороки, тошноту;
- шум в ушах;
- боли при поворотах шеи;
- холод и онемение рук;
- колебания артериального давления;
- «мушки» перед глазами;
- быструю утомляемость;
- потерю равновесия.
При отсутствии лечения унковертебрального артроза ухудшается питание мозга и нарушается нервная проводимость, что может привести к хроническим мигреням и гипертонии. Наиболее серьезные последствия включают инсульт и тромбоз.
Реберно-позвоночный артроз развивается в грудном отделе и проявляется:
- болями после длительной статической нагрузки, особенно к концу рабочего дня;
- утренней скованностью;
- болями в мышцах;
- затруднением дыхания;
- сутулостью, возникающей на фоне болевого синдрома.
Начальные дистрофические изменения суставов могут долго протекать бессимптомно и выявляются только на стадии значительных повреждений позвоночника. Если не проводить лечение дистрофических изменений в грудном отделе, это может привести к инвалидности и частичной или полной утрате трудоспособности.
Дегенеративно-дистрофические изменения позвоночника — это тема, которая вызывает много обсуждений среди людей, столкнувшихся с этой проблемой. Многие отмечают, что такие изменения часто связаны с возрастом, но также могут возникать из-за неправильной осанки, малоподвижного образа жизни или травм. Люди делятся своим опытом лечения: кто-то находит облегчение в физиотерапии и лечебной физкультуре, другие предпочитают медикаментозное лечение. Часто упоминается важность профилактики — регулярные физические нагрузки и правильная осанка могут значительно снизить риск возникновения болей в спине. Однако, несмотря на разнообразие мнений, все согласны в одном: важно не игнорировать симптомы и обращаться к специалистам для получения квалифицированной помощи.
![[Уникальные методы] Дегенеративно-дистрофические изменения позвоночника](https://i.ytimg.com/vi/6ER6sRX6Sac/maxresdefault.jpg)
Симптомы
На начальных стадиях заболевания трудно выявить какие-либо признаки, что затрудняет диагностику ДДЗП.
Среди ключевых симптомов можно выделить следующие:
- тянущая боль в области позвоночника;
- усиление боли при движениях, поворотах, наклонах и после физической активности;
- быстрая утомляемость и общее недомогание;
- частые головные боли;
- ослабление боли в период отдыха и во время сна;
- скованность в позвоночнике и ограниченная подвижность;
- иррадиирующие боли в области плеч, ягодиц и ног;
- боли, отражающиеся на внутренних органах (желудке, сердце);
- проблемы с мочеиспусканием и дефекацией;
- колебания артериального давления;
- нарушения зрения или слуха;
- покалывания или «мурашки» на коже;
- повышенная раздражительность и депрессивные состояния.
В зависимости от того, какая часть позвоночника затронута, симптомы могут варьироваться.
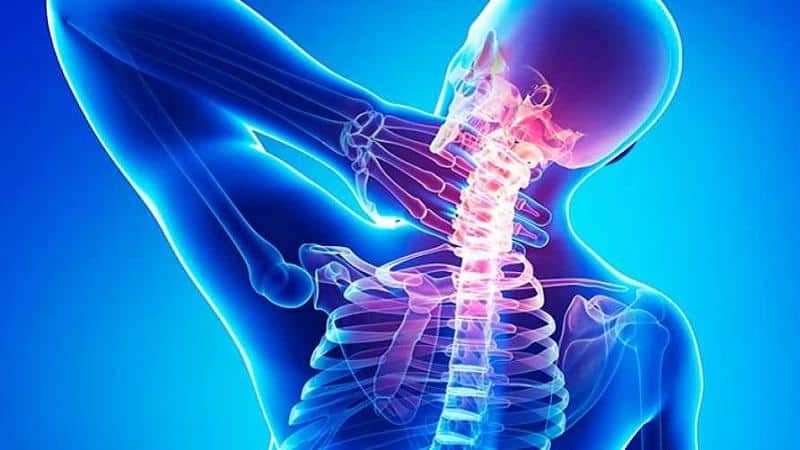
В шейном отделе это:
- боль в затылке, шее и области воротника;
- шум, звон или заложенность в ушах;
- головокружение и обмороки;
- тошнота;
- затуманенное зрение, ухудшение остроты зрения, «мушки» перед глазами;
- нехватка воздуха, ощущение удушья и одышка;
- колебания артериального давления.
В грудном отделе это:
- интенсивная боль после длительного пребывания в одной позе;
- боль при поворотах, поднятии тяжестей и поднятии рук;
- ощущение сжатия в грудной клетке;
- боли при вдохе и выдохе;
- тупая боль между лопатками;
- озноб и «мурашки» по коже;
- изжога, тошнота и расстройства кишечника.
Симптомы дистрофических изменений в пояснично-крестцовом отделе включают:
- ноющую или простреливающую боль в пояснице;
- иррадиирующую боль в ягодицы и ноги;
- слабость в нижних конечностях;
- снижение рефлексов;
- нарушения в работе мочеполовой системы и кишечника (поносы, запоры, проблемы с мочеиспусканием и дефекацией).
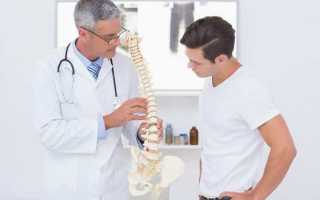
Методы диагностики
Диагностика дискогенной болезни позвоночника (ДДЗП) осуществляется различными специалистами, такими как невролог, ревматолог, хирург, вертебролог или ортопед. В начале пациент с жалобами на боли в спине обращается к терапевту, который определяет дальнейшие шаги в обследовании. Такой дифференцированный подход позволяет исключить заболевания с похожими симптомами и установить точный диагноз.
Для диагностики врач проводит осмотр пациента и назначает рентгенографию, компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ).
Рентгенография позволяет оценить целостность позвонков, их размеры и высоту межпозвоночных пространств. Изменения в форме позвонков или уменьшение межпозвоночной щели могут указывать на наличие патологии.
Для исследования межпозвоночных дисков применяется дискография. Лигаментография, основанная на рентгеновском обследовании, используется для изучения связок. Если требуется оценка состояния кровеносных сосудов, выполняется вертебральная ангиография.
МР-исследование позволяет получить информацию о:
- состоянии костной и хрящевой ткани, а также спинного мозга и степени их поражения;
- наличии воспалительных процессов в мягких тканях;
- состоянии сосудов и нервных корешков;
- воспалении спинномозговых оболочек;
- размере и направлении выпота межпозвоночной грыжи;
- размерах остеофитов.
КТ-миелография с использованием контрастного вещества применяется для диагностики заболеваний спинного мозга. С ее помощью можно выявить:
- поражения оболочек спинного мозга;
- повреждения спинномозговых нервов;
- межпозвоночные грыжи.
Диагностика также необходима для мониторинга результатов лечения и корректировки терапевтических мероприятий.

Методы лечения
Для терапии заболеваний позвоночника применяются различные методы, включая медикаментозное лечение, физиотерапию, массаж, мануальную терапию, вытяжение позвоночника, а также лечебную физкультуру и использование корсетов. В случаях, когда консервативные подходы не дают ожидаемых результатов, может быть рекомендовано хирургическое вмешательство.
Полностью устранить дегенеративные изменения в позвоночнике невозможно. Современные терапевтические методы сосредоточены на снятии симптомов, улучшении состояния позвоночника и его структур, предотвращении прогрессирования заболевания, достижении устойчивой ремиссии и поддержании привычного уровня жизни пациента.
Решение о том, как лечить дегенеративно-дистрофические изменения в шейном, грудном или поясничном отделах позвоночника, принимается индивидуально, с учетом степени тяжести заболевания, состояния пациента, его возраста и наличия противопоказаний.
Медикаменты
В качестве лечебных средств используются НПВС (нестероидные противовоспалительные препараты), анальгетики, гормональные препараты, миорелаксанты, хондропротекторы, а также успокаивающие средства или антидепрессанты.
Для местного воздействия назначаются препараты в виде мазей, гелей или кремов, а для внутреннего применения – таблетки и инъекции.
НПВС помогают избавиться от болей, уменьшают воспалительные процессы и отеки (например, «Диклофенак», «Ибупрофен», «Кетонал»). Эти препараты действуют комплексно, однако при длительном использовании могут вызвать проблемы с внутренними органами, поэтому их следует принимать только по рекомендации врача. Для местного применения подойдут «Фастум Гель», «Найз Гель», «Диклофенак», «Ибупрофен», «Долгит», «Нурофен Гель».
Для снятия мышечных спазмов и хронической боли применяются миорелаксанты (такие как «Мидокалм», «Сирдалуд»). Они оказывают расслабляющее воздействие на центральную нервную систему, поэтому во время лечения не рекомендуется заниматься деятельностью, требующей высокой концентрации и быстрой реакции, включая вождение автомобиля.
В качестве местного обезболивающего средства используется «Финалгон мазь». Она обладает сосудорасширяющим и согревающим эффектом, что позволяет быстро облегчить боль.
При гиповитаминозе назначается курс витаминов группы В для поддержки нервной системы («Мильгамма», «Нейромультивит») и микроэлементов (кальций, магний), необходимых для синтеза тканей.
Для улучшения кровообращения, обеспечения поступления питательных веществ и выведения токсинов применяются сосудистые препараты («Трентал», «Курантил»).
Хондропротекторы необходимы для восстановления хрящевой ткани («Терафлекс», «Артра») и предотвращения ее дальнейшего разрушения. Для достижения положительного результата их следует принимать длительными курсами. В форме мазей доступны «Хондроитин», «Хондроксид», «Артроцин», «Терафлекс М».
Если пациент испытывает угнетенное состояние из-за длительного болевого синдрома, врач может назначить антидепрессанты или успокаивающие препараты («Амитриплин», «Коаксил», «Флуоксетин»). Антидепрессанты играют важную роль в лечении хронической боли. Выбор конкретного препарата зависит от состояния пациента и его заболевания. Назначение такого лечения должно осуществляться только специалистом, так как самолечение может привести к нежелательным побочным эффектам и зависимости.
Хирургия
Операция выполняется в случае, если существует угроза жизни пациента или если консервативные методы лечения оказываются неэффективными.
При дискэктомии удаляется часть межпозвоночного диска, который вызывает сжатие нервного корешка или сосудов, что происходит при грыже.
Ламинэктомия подразумевает удаление фрагмента позвонка, который сужает спинномозговой канал и оказывает давление на нервные окончания.
Артродез позвонков осуществляется в тех случаях, когда необходимо соединить несколько позвонков для обеспечения стабильности и выпрямления позвоночного столба. Показаниями к этой операции могут быть сужение спинномозгового канала, грыжи, запущенные формы остеохондроза и опухоли в области позвоночника.
Замена межпозвоночного диска включает установку импланта после его удаления. В качестве протеза может использоваться искусственный или биологический материал, который помогает стабилизировать поврежденный сегмент и восстановить его функции.
Лазерная вапоризация применяется для уменьшения размера грыжи межпозвоночного диска. В ходе операции объем выпота сокращается до допустимых размеров, что позволяет устранить сжатие соседних нервов и сосудов. Процедура является малотравматичной, длится 30-40 минут, а период реабилитации составляет 5-7 дней.
Нуклеопластика используется для уменьшения межпозвоночной грыжи с помощью холодной плазмы. Операция занимает немного времени, а реабилитация может длиться до 2 недель; в этот период следует избегать любых физических нагрузок.
Эпидуроскопия проводится в следующих случаях:
- при подозрении на воспалительные или другие неясные патологические процессы;
- для выполнения обезболивающей блокады;
- для введения электродов в рамках нейростимуляции или нейромодуляции.
Эпидуроскопия также является важным диагностическим методом для изучения пространства между спинным мозгом и надкостницей позвонка. В результате процедуры можно получить объемное изображение исследуемых структур, таких как спайки, секвесторы и воспалительные процессы.
Реабилитационный период и осложнения
После хирургического вмешательства пациентам не рекомендуется выполнять какие-либо физические нагрузки, разрешены только дыхательные упражнения и лечебная гимнастика. Для обеспечения поддержки позвоночника используется корсет. Также назначается специальная диета и курс витаминов, богатых кальцием и микроэлементами.
К числу возможных послеоперационных осложнений относятся:
- кровотечения;
- проблемы, связанные с анестезией;
- инфекции (включая поражение спинного мозга и его оболочек);
- тромбоз и тромбоэмболия;
- повреждение спинного мозга и его оболочек;
- образование спаек и рубцов, которые могут привести к защемлению нервов;
- утрата чувствительности ниже уровня травмы.
ЛФК и массаж
Лечебная физкультура (ЛФК) предназначена для восстановления подвижности и укрепления позвоночника после хирургического вмешательства или курса лечения.
ЛФК способствует:
- восстановлению обмена веществ,
- улучшению кровообращения,
- ускорению процессов восстановления,
- восстановлению мышц, связок и сухожилий.
В рамках общей практики рекомендуется выполнять следующие упражнения:
- Примите положение на четвереньках, выпрямите руки и ноги, поднимите таз как можно выше, при этом голова должна быть опущена вниз и находиться на одной линии с позвоночником. Затем опустите таз, поднимая голову вверх и прогибаясь в спине. Повторите эти движения несколько раз.
- Лягте на спину на пол, подтяните колени к груди и обхватите их руками. Постарайтесь дотянуться подбородком до колен, задержитесь в этом положении на несколько секунд, затем расслабьтесь.
- Встаньте прямо, ноги на ширине плеч. Вытянитесь вверх за руками, стоя на носочках. Затем наклонитесь вниз, обхватив голени руками. Втяните живот и напрягите спину, оказывая сопротивление руками, затем расслабьтесь и выполните несколько повторений.
- Сделайте 6-10 вращений головой, стараясь дотянуться до плеч и груди.
- Встаньте прямо, руки свободно опустите вниз, поворачивайте туловище из стороны в сторону, стараясь сделать это как можно дальше.
При выполнении упражнений важно помнить, что они не должны вызывать боль или дискомфорт. Если вы почувствовали неприятные ощущения, прекратите выполнение и выясните причину боли. В тренировках важна правильная техника, а не количество повторений или время. Лучше выполнять упражнения качественно и в умеренном количестве, чем быстро и небрежно.
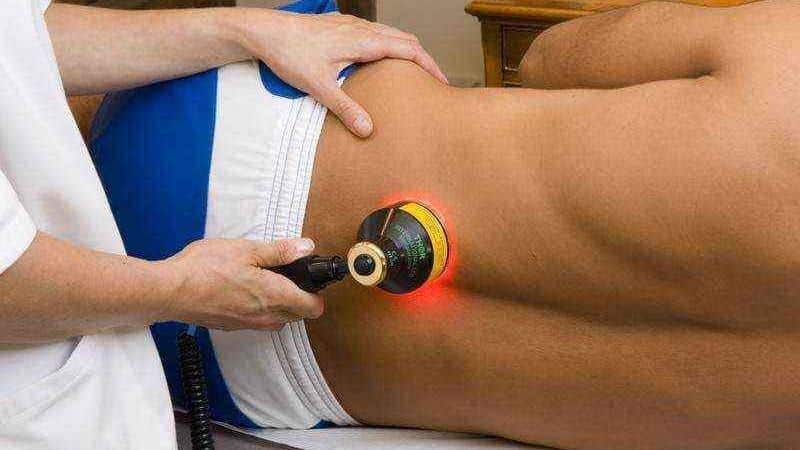
Физиотерапия
Физиотерапия является важным дополнением к основному лечению в медицинских учреждениях. Способы физиолечения воздействуют непосредственно на пораженные участки, способствуя ускорению процессов восстановления, улучшению кровоснабжения и усвоению медикаментов, а также активируя отток продуктов распада.
К числу используемых методов относятся электрофорез, фонофорез, магнитотерапия, лазеротерапия и гидромассаж. Определение подходящего метода и продолжительности курса осуществляется врачом-физиотерапевтом, основываясь на состоянии пациента и наличии возможных противопоказаний.
Профилактика
Для предотвращения заболеваний позвоночника важно с раннего возраста формировать правильную осанку и активно заниматься физическим развитием, что станет основой для поддержания здоровья в будущем.
Ежедневно следует:
- контролировать свою осанку;
- организовать комфортное рабочее место и делать перерывы для разминки, особенно если ваша работа связана с длительным сидением;
- укреплять мышечный корсет, посещая тренировки с отягощениями и выполняя упражнения на растяжку;
- заниматься плаванием и регулярной ходьбой;
- обеспечивать разнообразное питание, включающее витамины, микроэлементы и антиоксиданты;
- поддерживать здоровый вес;
- использовать ортопедические изделия для снижения нагрузки на позвоночник (матрасы, подушки, корсеты, воротники, стельки и удобная обувь);
- принимать витаминно-минеральные комплексы для устранения дефицита витаминов;
- стремиться к конструктивному разрешению конфликтов, избегая стрессовых ситуаций и состояний депрессии.
Заключение
Уход за здоровьем позвоночника может значительно продлить молодость и замедлить процессы старения организма. Для этого необходимо правильно организовать отдых после физических нагрузок, следить за рационом питания, а также заниматься укреплением и растяжкой позвоночника. Если начнут развиваться дегенеративные изменения, вернуть прежнее состояние будет весьма затруднительно, а игнорирование лечения и восстановления может привести к серьезным заболеваниям, инвалидности и утрате трудоспособности. Профилактика является наилучшим способом сохранить здоровье и поддерживать привычное качество жизни.
Вопрос-ответ
Какие симптомы могут указывать на дегенеративно-дистрофические изменения позвоночника?
Симптомы могут включать боль в спине, ограничение подвижности, онемение или покалывание в конечностях, а также мышечную слабость. Важно обратиться к врачу при появлении этих признаков для своевременной диагностики и лечения.
Каковы основные причины дегенеративно-дистрофических изменений позвоночника?
Основные причины включают возрастные изменения, травмы, неправильную осанку, избыточный вес и малоподвижный образ жизни. Эти факторы могут способствовать износу межпозвоночных дисков и суставов.
Какие методы лечения применяются при дегенеративно-дистрофических изменениях позвоночника?
Лечение может включать консервативные методы, такие как физиотерапия, медикаментозная терапия, массаж и лечебная физкультура. В более тяжелых случаях может потребоваться хирургическое вмешательство для устранения причин боли и восстановления функции позвоночника.
Советы
СОВЕТ №1
Регулярно выполняйте упражнения для укрепления мышц спины и живота. Это поможет поддерживать правильную осанку и снизит нагрузку на позвоночник, что может замедлить прогрессирование дегенеративно-дистрофических изменений.
СОВЕТ №2
Обратите внимание на свою осанку в повседневной жизни. Правильная осанка при сидении, стоянии и подъеме тяжестей может значительно снизить риск ухудшения состояния позвоночника.
СОВЕТ №3
Регулярно проходите медицинские обследования и консультируйтесь с врачом при первых признаках дискомфорта в спине. Раннее выявление проблем поможет избежать серьезных осложнений и позволит начать лечение на ранних стадиях.
СОВЕТ №4
Следите за своим весом и придерживайтесь сбалансированной диеты. Избыточный вес создает дополнительную нагрузку на позвоночник, что может усугубить дегенеративно-дистрофические изменения.