Общая характеристика патологии
Что это такое? Дерматомиозит — это воспалительный процесс, затрагивающий соединительные ткани и приводящий к повреждению мышечных волокон (как гладких, так и поперечно-полосатых).
Эта патология также известна под названием болезнь Вагнера, в честь ученого, который впервые описал ее в 1863 году.
Чаще всего данное заболевание наблюдается либо в детском возрасте (от 5 до 15 лет), либо в период старения (от 40 до 60 лет).
Одной из форм дерматомиозита является полимиозит — состояние, при котором отсутствуют видимые изменения на коже. Оба заболевания относятся к группе идиопатических воспалительных миопатий.
Заболевание может протекать как в острой, так и в хронической форме.
Для информации. Наиболее часто данное заболевание диагностируется у женщин.
Врачи подчеркивают, что лечение дерматомиозита требует комплексного подхода и индивидуального подхода к каждому пациенту. Основным методом терапии являются кортикостероиды, которые помогают уменьшить воспаление и улучшить состояние кожи и мышц. В некоторых случаях назначаются иммунодепрессанты, такие как метотрексат или азатиоприн, для контроля аутоиммунной активности. Врачи также рекомендуют физиотерапию для восстановления мышечной силы и функциональности. Важно учитывать сопутствующие заболевания и регулярно проводить мониторинг состояния пациента, чтобы корректировать лечение при необходимости. Кроме того, соблюдение здорового образа жизни и диеты может способствовать улучшению общего состояния.

Причины
Дерматомиозит у детей и взрослых возникает под воздействием различных факторов. Хотя механизмы возникновения этого заболевания все еще находятся на стадии изучения, эксперты выделили несколько причин, способных его спровоцировать. К ним относятся:
- переохлаждение организма;
- чрезмерное употребление алкоголя и наркотиков;
- длительное воздействие солнечных лучей;
- вирусные инфекции, вызванные вирусами гриппа, парвовирусами, цитомегаловирусами и некоторыми энтеровирусами;
- заболевания щитовидной железы;
- развитие злокачественных опухолей;
- генетические мутации;
- вакцинация против тифа, холеры и кори;
- физические и психологические травмы;
- аллергические реакции на определенные медикаменты;
- использование гормонов роста.
Важно! Воздействие указанных факторов приводит к специфической реакции иммунной системы, которая проявляется в образовании аутоантител к мышечной ткани.
| Метод лечения | Цель лечения | Побочные эффекты |
|---|---|---|
| Кортикостероиды (преднизон, метилпреднизолон) | Снижение воспаления, улучшение мышечной силы | Повышение уровня сахара в крови, увеличение веса, остеопороз, катаракта, глаукома, повышенное артериальное давление |
| Иммуносупрессанты (метотрексат, азатиоприн, циклофосфамид, микофенолят мофетил) | Предотвращение повреждения мышц и кожи, снижение активности иммунной системы | Тошнота, рвота, диарея, выпадение волос, снижение количества лейкоцитов, инфекции |
| Ингибиторы TNF-альфа (этанерцепт, инфликсимаб, адалимумаб) | Снижение воспаления | Инфекции, реакции в месте инъекции, лимфома |
| Физиотерапия | Улучшение мышечной силы и функции, увеличение диапазона движений | Утомляемость, боль |
| Окулистическое обследование | Выявление и лечение поражений глаз | |
| Лечение сопутствующих заболеваний | Улучшение общего состояния здоровья | Зависит от сопутствующего заболевания |
Разновидности заболевания
Патологический процесс можно классифицировать в зависимости от его особенностей и источника возникновения.
Существуют следующие формы течения заболевания:
- острая форма, для которой характерны мышечная слабость, ограниченность движений и нарушения дыхания. Без должного лечения пациент может погибнуть в течение полугода из-за осложнений, таких как пневмония и дыхательная недостаточность;
- подострая форма. Для нее свойственно циклическое течение, при котором симптомы постепенно усиливаются;
- хроническая форма. В этом случае общее состояние пациента остается относительно стабильным, однако наблюдаются поражения кожи и отдельных мышц.
Что касается происхождения, выделяют:
- идиопатический дерматомиозит, причина которого остается неясной. Часто он возникает после вакцинации;
- ювенильный, который развивается в детском возрасте;
- вторичный, или опухолевый, обычно проявляющийся у пожилых людей.
Важно! Дерматомиозит может сочетаться с другими серьезными заболеваниями соединительной ткани.
Люди, сталкивающиеся с дерматомиозитом, часто делятся своим опытом лечения и управления симптомами. Многие отмечают, что важным шагом является обращение к врачу-дерматологу и ревматологу для получения точного диагноза и назначения адекватной терапии. Врачи рекомендуют комбинированный подход, включающий кортикостероиды для уменьшения воспаления и иммуносупрессоры для контроля аутоиммунной активности.
Некоторые пациенты подчеркивают значимость физической активности и реабилитации, которые помогают улучшить мышечную силу и общее состояние. Также многие находят полезными альтернативные методы, такие как физиотерапия и диета, богатая антиоксидантами. Важно помнить, что каждый случай индивидуален, и то, что помогает одному, может не подойти другому. Поэтому открытое общение с медицинскими специалистами и поддержка со стороны близких играют ключевую роль в процессе лечения.

Клиническая картина
Симптомы дерматомиозита включают:
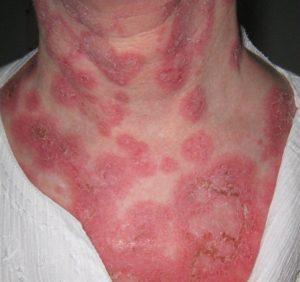
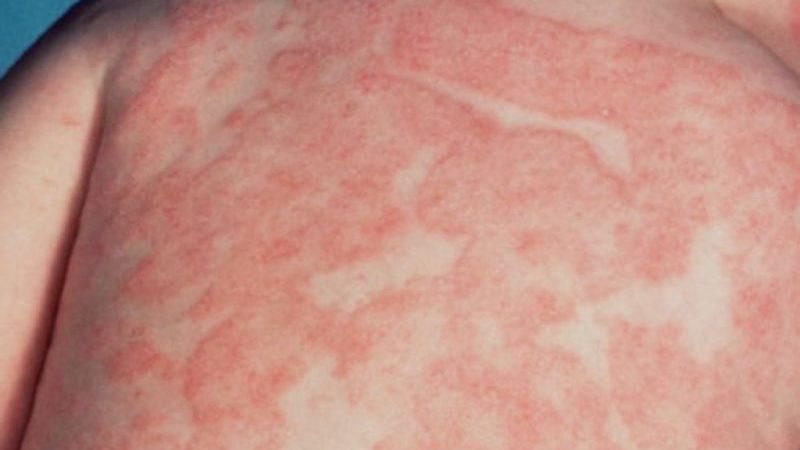
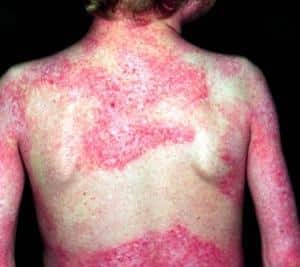
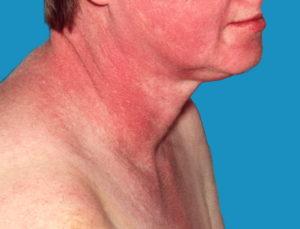
- воспалительные процессы на коже и высыпания, которые могут проявляться в виде узелков, пузырьков или эрозий;
- повышение температуры тела до 39 градусов;
- отеки кожи;
- посинение пальцев рук и ног;
- повышенная сухость слизистых оболочек, особенно глаз;
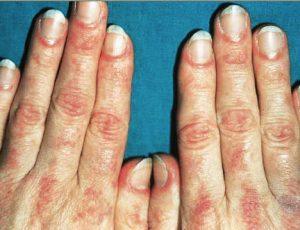
- ломкость ногтей;
- сухость, шелушение и трещины на коже;
- образование множества сосудистых звездочек;
- появление красно-розовых шелушащихся пятен на коленях и запястьях;
- мышечные боли, которые могут возникать как при физической активности, так и в состоянии покоя, а также выраженная слабость мышц;
- затруднения при глотании;
- суставные боли;
- одышка, хрипы в груди и кашель.
На фотографиях в статье представлены характерные проявления дерматомиозита.
У детей данное заболевание проявляется следующими симптомами:
- резкое снижение веса;
- отечность в области суставов;
- выраженные поражения кожи;
- красные точки на веках и ногтях;
- образование твердых уплотнений под кожей (кальцификатов).
У детей клинические проявления этого аутоиммунного заболевания выражены более ярко, чем у взрослых.
Диагностика
Диагноз устанавливается на основании результатов следующих исследований:
- общий анализ крови и мочи;
- биохимический анализ крови;
- электромиография;
- электрокардиограмма;
- рентгенографическое исследование.
Обратите внимание! При диагностике дерматомиозита особое внимание уделяется дифференциальной диагностике. В этом случае необходимо отличать данное заболевание от воспалительных процессов кожи, реактивного артрита и лимфаденита.

Подходы к лечению
При наличии данной патологии у детей (ювенильная форма) лечение дерматомиозита включает использование кортикостероидных препаратов, за исключением Дексаметазона и Триамцинолона, а также анаболических гормонов и иммунодепрессантов.
После уменьшения интенсивности болевого синдрома пациенту назначаются лечебная физкультура и массаж.
Консервативная терапия дерматомиозита у взрослых основывается на использовании:
- глюкокортикостероидов (например, Преднизолон);
- иммуносупрессоров (Циклоспорин, Метотрексат);
- внутривенного введения иммуноглобулина;
- средств, уменьшающих кожные проявления заболевания (аминохинолиновые препараты – Делагил, Плаквенил).
Хирургическое вмешательство необходимо в случае, если требуется удалить подкожные уплотнения (кальцификаты) или при наличии опухолевых образований.
Во время лечения пациенту строго запрещено находиться под прямыми солнечными лучами и употреблять сахар, сладости.
В период обострения заболевания пациенту рекомендуется соблюдать постельный режим. Легкие физические нагрузки и занятия лечебной физкультурой разрешены только на стадии ремиссии.
Осложнения
Патология может привести к инвалидности пациента или даже к летальному исходу из-за множества осложнений. К числу этих осложнений относятся:
- кальциноз;
- значительная и резкая потеря мышечной массы;
- возникновение трофических язв и пролежней;
- серьезные деформации костных структур;
- истощение организма и дистрофия;
- аспирационная пневмония;
- развитие заболеваний сердечно-сосудистой системы;
- кровотечения в желудочно-кишечном тракте;
- разрушение различных групп мышц, включая мышцы пищевода и органов дыхания.
Прогноз выживаемости
Своевременно начатая терапия патологического процесса значительно повышает шансы на благоприятный исход для пациента. При прогрессировании заболевания могут наблюдаться различные сценарии:
- возникновение эпизода патологии как единственного случая, переход в стадию неактивного течения (в течение 2 лет) и отсутствие рецидивов в будущем;
- чередование периодов обострений и ремиссий;
- хроническое течение, при котором увеличивается вероятность возникновения различных осложнений.
Раннее обнаружение этого заболевания значительно увеличивает вероятность полного выздоровления. У детей, если лечение начато своевременно, часто наблюдается практически полное восстановление или достижение устойчивой ремиссии.
При запущенной стадии 40% пациентов умирают в течение первых двух лет после начала патологического процесса.
Профилактика
В настоящее время не существует набора мероприятий, которые могли бы гарантированно предотвратить возникновение данной патологии.
Однако индивид может снизить вероятность ее появления, если будет избегать как переохлаждения, так и перегрева, а также истощения организма.
Кроме того, важным элементом профилактики является регулярное обращение к специалистам, что позволит выявить болезнь на ранних этапах.
Заключение
Дерматомиозит, симптомы и терапия которого до сих пор вызывают много вопросов в современной медицине, может привести к различным осложнениям. Если начать лечение своевременно и пройти полный курс терапии, есть возможность достичь устойчивой ремиссии. Без надлежащего лечения почти 50% пациентов погибают в течение первых двух лет после начала заболевания.
Вопрос-ответ
Как лечится дерматомиозит
Основой терапии дерматомиозитов являются глюкокортикоиды в высоких дозах в сочетании с иммуносупрессивными препаратами. При неэффективности данного лечения пациентам может быть назначено внутривенное введение иммуноглобулина в высокой дозе.
Как выглядит сыпь при дерматомиозите
Классическими кожными проявлениями являются симптом Готтрона и гелиотропная сыпь. Симптом Готтрона — появление красных и розовых, иногда шелушащихся узелков и бляшек на коже в области разгибательных поверхностей суставов (чаще межфаланговых, пястнофаланговых, локтевых и коленных).
Как лечить дерматомиозит без миозита
Препараты, используемые для лечения дерматомиозита, включают кортикостероиды. Такие препараты, как преднизон, могут эффективно купировать симптомы дерматомиозита. Однако длительное применение этих препаратов может вызвать серьёзные побочные эффекты, включая мышечную слабость.
Каков прогноз при дерматомиозите
Прогноз при дерматомиозите зависит от причины его возникновения. Наиболее неблагоприятным вариантом является наличие злокачественной опухоли. Все остальные имеют благоприятное течение, до 90% пациентов выходят в стойкую ремиссию при условии адекватной и своевременной терапии.
Советы
СОВЕТ №1
Обратитесь к врачу-дерматологу для точной диагностики. Дерматомиозит может иметь схожие симптомы с другими заболеваниями, поэтому важно получить профессиональную оценку и рекомендации по лечению.
СОВЕТ №2
Следите за своим питанием. Включите в рацион продукты, богатые антиоксидантами, такие как фрукты и овощи, а также омега-3 жирные кислоты, которые могут помочь уменьшить воспаление и поддержать общее здоровье кожи.
СОВЕТ №3
Регулярно выполняйте назначенные врачом физические упражнения. Умеренная физическая активность может помочь улучшить мышечную силу и гибкость, что особенно важно при дерматомиозите.
СОВЕТ №4
Обратите внимание на уход за кожей. Используйте увлажняющие кремы и солнцезащитные средства, чтобы защитить кожу от повреждений и уменьшить симптомы, такие как зуд и покраснение.