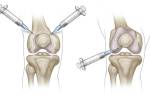
Что такое ДОА коленного сустава
Это заболевание ревматического характера характеризуется первичными дистрофическими изменениями в хрящевой ткани, а также последующей дегенерацией субхондральной кости, синовиальной полости, связок, капсул и периартикулярных мышц. Синонимами данного состояния являются деформирующий артроз, остеоартроз и гонартроз.
Существует первичный и вторичный остеоартроз коленного сустава. Независимо от причины возникновения, данное заболевание имеет прогрессирующий характер, проявляясь чередованием периодов ремиссий и обострений.
Основные симптомы включают значительные деформации суставов, функциональные нарушения их структуры и снижение объема движений, что может привести к инвалидности.
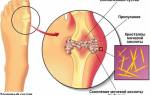
Деструктивные процессы первичного типа начинают развиваться в здоровом хряще, вызывая его патоморфологические изменения: изначально упругий и эластичный хрящ становится шероховатым и рыхлым.
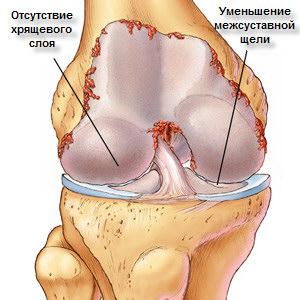
На ранних стадиях наблюдается разволокнение коллагенового каркаса, истончение и размягчение хряща в зонах максимальной нагрузки. В результате фрагментации хрящевой ткани обнажается субхондральная костная пластинка, где фиксируются остеосклеротические изменения, формируются кисты и остеофиты.
Справка! Остеоартроз периферического скелета нижних конечностей может возникать у людей всех возрастов и не имеет четкой половой предрасположенности. Чаще всего заболевание затрагивает людей старше 45 лет, особенно тех, кто ведет активный образ жизни.
Врачи отмечают, что лечение остеоартроза коленного сустава должно быть комплексным и индивидуализированным. Первоначально рекомендуется изменение образа жизни, включая снижение веса и регулярные физические упражнения, что помогает уменьшить нагрузку на суставы. Физиотерапия также играет важную роль, так как она способствует улучшению подвижности и укреплению мышц вокруг сустава.
Медикаментозная терапия может включать нестероидные противовоспалительные препараты для снятия боли и воспаления. В некоторых случаях врачи рекомендуют инъекции гиалуроновой кислоты или кортикостероидов для временного облегчения симптомов.
Если консервативные методы не приносят облегчения, может потребоваться хирургическое вмешательство, такое как артроскопия или эндопротезирование. Важно, чтобы пациенты следовали рекомендациям врачей и регулярно проходили обследования, чтобы контролировать прогресс заболевания и корректировать лечение при необходимости.
Причины
Патологическое состояние рассматривается как заболевание, имеющее множество факторов, связанных с влиянием генетических, приобретенных и внешних условий. При этом наследственность выступает в роли предрасполагающего механизма для первичной формы артроза.
Важнейшую роль в формировании данной патологии играют воспалительные процессы, нарушения обмена веществ в хрящевой ткани и изменения в субхондральной кости.
К факторам, способствующим развитию вторичного остеоартроза коленного сустава, можно отнести:
- врожденную дисплазию опорно-двигательного аппарата;
- чрезмерные нагрузки, связанные с условиями труда, длительным стоянием или интенсивными физическими нагрузками;
- воспаление костно-суставных тканей, вызванное воздействием микробно-паразитарных организмов;
- внутрисуставные переломы и травмы мягких тканей;
- обменные расстройства (например, подагру, охроноз, гемохроматоз);
- сопутствующие заболевания костей и суставов (ревматоидный или инфекционный артрит, асептический некроз кости);
- гормонально-эндокринные расстройства (сахарный диабет, ожирение, нарушения функции щитовидной железы);
- длительную иммобилизацию суставов;
- хирургические операции на суставах;
- ношение неудобной обуви.
Справка! К причинам возникновения заболевания также относятся постоянные стрессы, современная экология, переохлаждение, беременность и пожилой возраст.
Общими признаками и факторами риска остеоартроза всех форм являются развитие иммуновоспалительных процессов в соединительной ткани и изменения в микроциркуляции.
| Метод лечения | Описание | Преимущества/Недостатки |
|---|---|---|
| Медикаментозная терапия (нестероидные противовоспалительные препараты (НПВП), анальгетики, хондропротекторы) | Применение лекарственных средств для уменьшения боли и воспаления, замедления прогрессирования заболевания. | НПВП: быстрый эффект, но возможны побочные эффекты со стороны ЖКТ. Анальгетики: менее эффективные при воспалении. Хондропротекторы: длительный курс, эффективность спорна. |
| Физиотерапия (УВЧ, магнитотерапия, лазерная терапия, электрофорез) | Применение физических факторов для уменьшения боли, улучшения кровообращения и снижения воспаления. | Безболезненные методы, могут улучшить подвижность сустава. Эффективность зависит от стадии заболевания и индивидуальных особенностей. |
| Лечебная физкультура (ЛФК) | Специально подобранный комплекс упражнений для укрепления мышц, окружающих коленный сустав, улучшения его подвижности и стабилизации. | Улучшает функцию сустава, замедляет прогрессирование заболевания, повышает качество жизни. Требует регулярных занятий и правильного выполнения упражнений. |
| Инъекционные методы (внутрисуставные инъекции гиалуроновой кислоты, кортикостероидов) | Введение лекарственных препаратов непосредственно в коленный сустав. | Быстрый обезболивающий эффект (кортикостероиды). Гиалуроновая кислота может улучшить смазку сустава. Кортикостероиды имеют ограничения по количеству инъекций из-за побочных эффектов. |
| Хирургическое лечение (артроскопия, эндопротезирование) | Оперативное вмешательство для коррекции повреждений сустава или замены его на искусственный протез. | Эффективное решение при тяжелых стадиях заболевания. Риски, связанные с операцией и реабилитацией. |
| Изменение образа жизни (снижение веса, диета, отказ от вредных привычек) | Изменения в образе жизни для снижения нагрузки на коленный сустав и улучшения общего состояния организма. | Профилактика прогрессирования заболевания, улучшение общего самочувствия. Требует дисциплины и мотивации. |
Симптоматика
Клиника артроза коленного сустава разнообразна и изменчива. Тем не менее, существуют определенные стабильные маркеры, наличие которых требует немедленного обращения к ревматологу.
Типичными признаками данного заболевания являются:
- утренняя скованность в нижних конечностях;
- отечность, припухлость и изменение формы сустава;
- длительная субфебрильная температура или лихорадка;
- артралгия;
- мышечные боли и спазмы.
Боль занимает центральное место в клинической картине, начиная с легкой и умеренной интенсивности на ранних стадиях и усиливаясь по мере прогрессирования заболевания. На начальном этапе незначительные боли и быстрая утомляемость могут возникать из-за чрезмерных нагрузок. Со временем неприятные ощущения начинают беспокоить пациента даже в состоянии покоя, в том числе во время ночного сна.
Постепенно наблюдается ограничение движений, изменяется частота и качество движений, опора становится затруднительной, и пациенту может понадобиться трость или костыли.
На последней стадии наблюдается выраженная деформация сустава, при этом голень принимает О-образную или Х-образную форму.
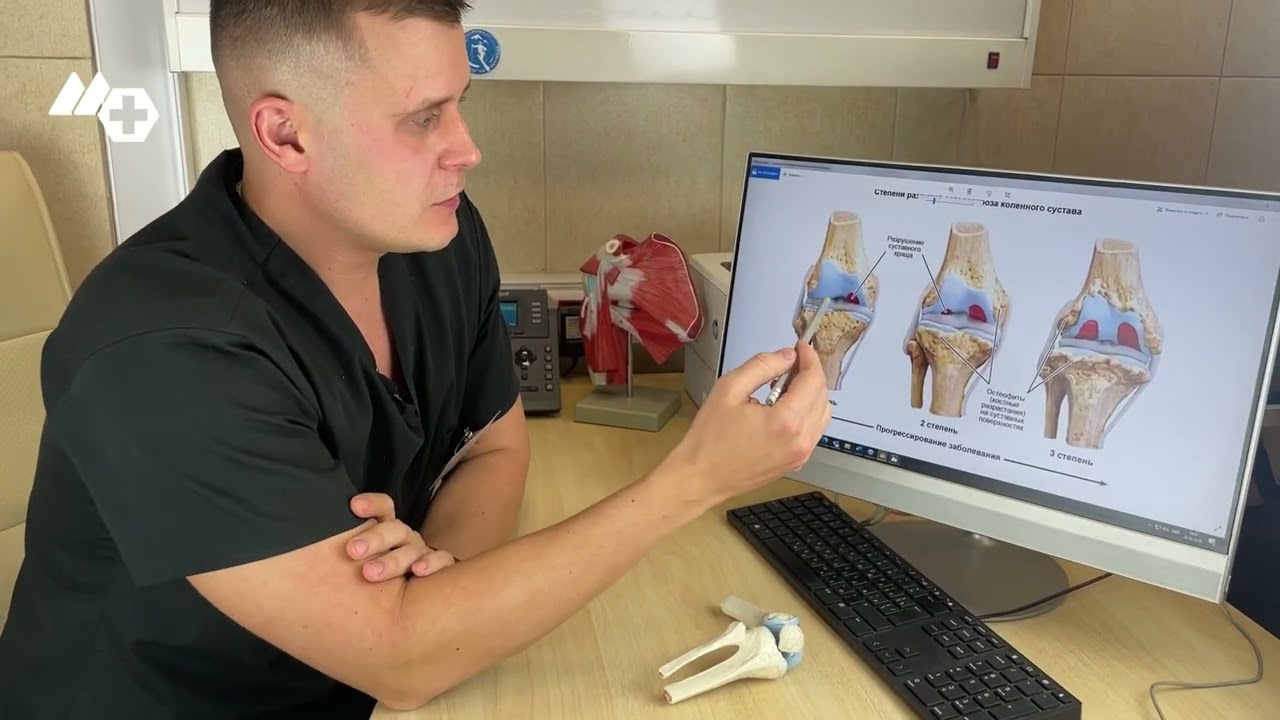
Степень выраженности и характер клинических форм артроза коленного сустава зависят от стадии, на которой протекают дегенеративные изменения.
На фотографиях можно увидеть, как изменяется суставная ткань на каждом этапе.
Люди, страдающие от остеоартроза коленного сустава, часто делятся своим опытом и рекомендациями по лечению. Многие отмечают, что важным шагом является изменение образа жизни: регулярные физические упражнения, направленные на укрепление мышц вокруг колена, помогают снизить нагрузку на сустав. Некоторые пациенты советуют использовать холодные и горячие компрессы для облегчения боли и уменьшения воспаления.
Также распространены мнения о пользе физиотерапии и массажа, которые способствуют улучшению подвижности. В дополнение к этому, многие обращаются к альтернативным методам, таким как акупунктура или фитотерапия. Не менее важным аспектом является правильное питание: увеличение потребления омега-3 жирных кислот и антиоксидантов может оказать положительное влияние на состояние суставов.
Однако, несмотря на разнообразие методов, большинство людей подчеркивают необходимость консультации с врачом для выбора наиболее подходящего лечения.

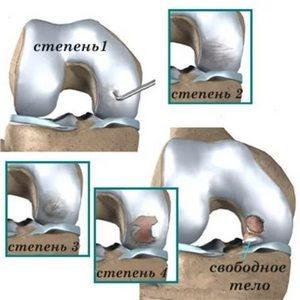
Остеоартроз коленного сустава 1 степени
На первых стадиях наблюдается легкая болезненность в области сустава, которая усиливается при движении. Двигательная активность остается практически неизменной, а изменения суставной поверхности не проявляются явно. Это патологическое состояние может длиться продолжительное время, иногда даже несколько лет.
Важно знать! Уровень боли может изменяться в зависимости от температуры, влажности и атмосферного давления.
ДОА коленного сустава 2 степени
Признаком прогрессирования разрушительных процессов в костно-хрящевой ткани является внезапное возникновение боли, которая усиливается без очевидных причин. Также наблюдается утренняя скованность и хруст в суставах при выполнении сгибательных и разгибательных движений.
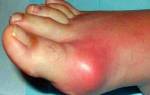
Из-за отека суставные ткани увеличиваются в размере, при пальпации можно обнаружить узелки Гебердена (узелковая форма). На рентгеновских снимках видно разрастание костной ткани и сужение суставной щели.

Деформирующий остеоартроз колена 3 степени
Ключевой характеристикой является деформация сустава и значительное ограничение его подвижности, вплоть до полной утраты функциональности, а также наличие крупных остеофитов и кист.
Болевые ощущения сохраняются в любых условиях: как при физической нагрузке, так и в состоянии покоя, и сопровождаются характерным хрустом. Фиксация сустава нарушена, и пациент вынужден передвигаться с помощью дополнительных средств (костылей, трости) или полностью теряет возможность движения.
На поздних стадиях может развиться реактивный синовит (эластичное образование на задней стенке коленного сустава, заполненное суставным экссудатом). Среди симптомов синовита можно выделить постоянную боль, крепатуру, деформацию и ограничение подвижности сустава, а также повышение температуры в области сустава.
Методы обследования
Диагноз остеоартрита (ОА) правого или левого коленного сустава основывается на тщательном анализе клинических проявлений, а также на результатах рентгенографического и лабораторного обследования.
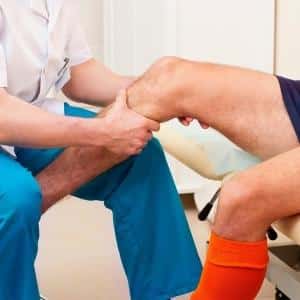
Первым шагом в процессе диагностики заболевания является консультация у ревматолога.
Врач проводит беседу с пациентом, оценивает изменения в внешнем виде сустава и определяет степень его функциональной активности, основываясь на патологических признаках.
Важно! Пациенты с тяжелыми формами гонартроза (2 и 3 степени), которым необходимо хирургическое вмешательство, находятся под наблюдением травматолога-ортопеда.
Лабораторная
Чтобы исключить наличие сопутствующих заболеваний костей, проводят лабораторные анализы крови и мочи. В случае обнаружения синовита рекомендуется выполнить пункцию сустава для удаления воспалительного экссудата.
Дифференциальная
Неинвазивные методы диагностики играют ключевую роль в уточнении и визуализации структуры пораженного сустава.
К ним относятся:
- ультразвуковая диагностика;
- рентгеновское исследование;
- компьютерная томография;
- магнитно-резонансная томография;
- артроскопия.
Эти методы визуального обследования суставной полости позволяют получить информацию о дегенеративных изменениях, таких как состояние хрящевой ткани, уровень синовиальной жидкости, а также местоположение и размеры остеофитов и кист.
Лечение остеоартроза коленного сустава
При выборе стратегии лечения крайне важно учитывать ключевые клинические проявления и индивидуальные характеристики пациента. Лечебный процесс должен быть адаптирован с учетом степени поражения и наличия сопутствующих заболеваний.
Основная терапевтическая цель при остеоартрозе левого или правого коленного сустава заключается в механической разгрузке поврежденной части опорно-двигательного аппарата, замедлении прогрессирования дегенеративных изменений и облегчении болевого синдрома.
Для восстановления и поддержания функциональности сустава необходим комплексный подход, который включает в себя лечебную физкультуру при остеоартрозе и препараты с различной фармакологической активностью.
Физические упражнения, физиотерапевтические процедуры, а также правильно организованное питание и здоровый образ жизни способствуют предотвращению развития данной патологии.
Медикаментозная терапия
Сдерживание дегенеративных изменений в хрящевой ткани суставов осуществляется с помощью средств патогенетической медицины. Основными средствами для терапии являются хондропротекторы.
Особое внимание стоит уделить следующим препаратам:
- «Хондроксид»;
- «Глюкозамина сульфат»;
- «Хондроитина сульфат».
Фармакологическое действие этих средств заключается в способности их компонентов замедлять разрушительные процессы в суставной ткани, а также ограничивать выработку ферментов, способствующих развитию дистрофических изменений.
Кроме того, они способствуют улучшению обмена веществ в хрящах, активизируют кальциевый обмен, уменьшают болевые ощущения и повышают подвижность суставов. Противовоспалительное действие у них выражено менее значительно.
Имплантанты синовиальной жидкости: «Остенил», «Синвиск», «Нолтрекс», «Ферматрон» получили широкое распространение и популярность в лечении артроза коленного сустава.
Содержащие гиалуроновую кислоту, они улучшают вязко-эластичные характеристики суставных структур, снимают боль и восстанавливают подвижность.
Для облегчения болевого синдрома и предотвращения рецидивов синовита рекомендуется использовать паллиативные средства: мази и препараты при остеоартрозе с противовоспалительными свойствами (НПВП), а также глюкокортикостероиды.
Важно! Начинать прием НПВП следует под контролем врача, чтобы своевременно оценить переносимость препаратов, подобрать эффективные дозы и разработать окончательную схему лечения.
Воздействуя на патогенетические механизмы воспалительного процесса, НПВП обеспечивают анальгезирующий, жаропонижающий и противовоспалительный эффекты.
Эта группа препаратов представлена разнообразными формами:
- мази и гели для наружного применения;
- таблетки, драже, сиропы для перорального приема;
- суппозитории;
- растворы для инъекций.
В комплексной терапии также применяются миорелаксанты (для устранения контрактур), глюкокортикостероиды (для купирования признаков реактивного синовита), ангиопротекторы (для улучшения микроциркуляции крови), биогенные стимуляторы (для активизации регенерации тканей) и анестетики (для блокировки болевого синдрома).
В качестве болеутоляющих, согревающих и противовоспалительных средств рекомендуются мази местного действия: «Бишофит», «Эспол», «Кетапрофен».
Физиотерапевтические процедуры
Включение методов физиотерапии в общую программу реабилитации способствует улучшению самочувствия, сокращению времени на восстановление, облегчению болевого синдрома, устранению ограничений в движениях и восстановлению двигательной активности.
При деформирующем артрозе рекомендуется:
- иглорефлексотерапия;
- магнитная и лазерная терапия;
- ультразвуковая терапия;
- электро- и ультрафонофорез;
- криотерапия;
- тепловое лечение.
Выбор конкретной процедуры и курса терапии должен основываться на индивидуальных особенностях пациента, его общем состоянии, форме заболевания и возрастных характеристиках.
Хирургическое лечение
В поздних стадиях ревматологии, когда медикаментозное лечение не приносит ожидаемых результатов, рекомендуется рассмотреть возможность хирургического вмешательства. При артрозе коленного сустава могут быть выполнены как паллиативные, так и радикальные операции.
Наиболее эффективными и физиологически обоснованными методами являются:
- различные виды артропластики, направленные на выравнивание суставной поверхности;
- мозаичная хондропластика – это процедура, при которой имплант из собственной ткани помещается в область коленного сустава для покрытия хрящевого дефекта и разгрузки сустава;
- артродез голеностопного сустава, который обеспечивает неподвижность суставов стопы;
- тенотомия – операция по рассечению сухожилий с целью улучшения формы и функции нижних конечностей;
- остеокриоанальгезия – метод оперативного лечения болевого синдрома, основанный на криодеструкции и туннелизации бедренной кости.
В случаях тяжелого артроза коленного сустава единственным вариантом для восстановления подвижности может стать эндопротезирование. Если имеются противопоказания, выполняется артродез, при котором сустав фиксируется в наиболее удобном положении.
Важно! При выборе эндопротезов учитывается биомеханика сустава, поэтому предпочтение отдается металлополимерным или керамическим имплантатам.
Народные средства
Как лечить деформирующий остеоартроз коленного сустава с помощью народных средств в домашних условиях? В лечебных целях можно использовать разнообразные натуральные компоненты и продукты питания, которые оказывают положительное влияние на хрящевую и суставную ткани.
Рекомендуемые средства для внутреннего применения:
- Отвар из портулака. Для его приготовления потребуется 3 столовые ложки измельченной травы на 250 мл воды. Состав доводят до кипения и варят в течение 10 минут. Остывший и отфильтрованный отвар принимают три раза в день на протяжении 2-3 месяцев, если врач не назначил иное.
- Чай из черных бобов. Необходимо залить 100 г травы 1 литром кипятка и настоять в течение 6 часов. Рекомендуется употреблять ежедневно в течение 20-30 дней.
- Настойка из чеснока и сельдерея. В блендере смешивают 3 лимона, 200 г сельдерея (вместо него можно использовать крапиву) и 120 г чеснока. Полученную массу помещают в 3-литровую стеклянную банку и заливают кипятком до плечиков. Укутывают полотенцем и оставляют на ночь в теплом месте.
Для наружного применения подойдут компрессы с яблочным уксусом, свежим хреном, аппликации из капустного листа и лопуха, растирки с одуванчиком, а также горчичная или медовая мазь и мумие.
Народные методы лечения могут служить дополнением к основной терапии и не заменяют прием медикаментов. Особенно важно использовать альтернативные методы на ранних стадиях заболевания, когда остановить дегенеративные процессы проще и быстрее.
ЛФК и массаж
Массаж способствует восстановлению функциональности суставов, уменьшает частоту и интенсивность болей, улучшает питание тканей, восстанавливает подвижность колена и ускоряет процессы регенерации.
Методика классического массажа включает в себя определенную последовательность действий:
- Сначала подушечками пальцев массируют крестец и нижнюю часть позвоночника, сочетая поглаживающие и вращательные движения.
- Затем переходят к бедренному суставу, а после – к коленному.
- Основное внимание уделяется колену и голеностопному суставу, где выполняются поглаживания, легкое сжатие кожи и выжимание ребром ладони.
Завершение сеанса происходит с помощью поглаживания и легкого потряхивания суставов и мышц нижних конечностей.
Важно! Чтобы избежать риска дополнительной травмы сустава и правильно распределить нагрузку, рекомендуется посещать сеансы массажа у профессионалов.
Для лечебно-профилактических целей могут быть рекомендованы и другие виды массажа: вакуумный, вибрационный, точечный, рефлекторный и струйный.
С учетом состояния мышечного аппарата ревматолог подбирает индивидуальный комплекс упражнений для укрепления, повышения выносливости суставов и улучшения функциональности ног. Лечебная физкультура и гимнастика проводятся в положении лежа, сидя или стоя, с чередованием активных и пассивных движений.
При соблюдении заданных нагрузок в соответствии с возможностями пациента выполнение упражнений не вызывает дискомфорта.
Особенности питания
Цель диеты и питания при остеоартрозе коленного сустава у мужчин и женщин заключается в снижении избыточного веса и восполнении нехватки необходимых микроэлементов, которые играют важную роль в формировании суставно-хрящевой ткани.
План питания и диета должны быть адаптированы к индивидуальным особенностям каждого пациента.
К основным рекомендациям можно отнести:
- Следовать дробному питанию (5-6 раз в день небольшими порциями). Важно соблюдать баланс в рационе: избегать переедания и голодания.
- Регулярно отслеживать массу тела.
- Ужинать за 3-4 часа до сна.
- После еды полезно совершать прогулки на свежем воздухе.
При составлении оптимального рациона следует обращать внимание на состав продуктов. Полезными для организма будут нежирные виды мяса и птицы, кисломолочные продукты с низким содержанием жира, овощи и фрукты, крупы, орехи, отруби, рыба и растительные масла. Все блюда рекомендуется готовить на пару, запекать или варить.
Совет! Для восстановления водно-солевого баланса рекомендуется увеличить потребление жидкости до 1,5 литров в день, в зависимости от возраста.
Также стоит ограничить потребление жирного мяса, колбас, выпечки, сладостей, фастфуда, майонеза, кофе, алкогольных и газированных напитков.
Осложнения и профилактика
Скорость, степень прогрессирования и итог заболевания зависят от типа дегенеративных процессов, возраста пациента и общего состояния здоровья. На стадии тяжелого течения болезни могут возникнуть значительные нарушения в функционировании конечностей, что может привести к потере трудоспособности и инвалидности.
Основная цель профилактических мероприятий при остеоартрозе коленного сустава заключается в использовании удобной обуви, снижении статических нагрузок, регулярных занятиях физической активностью, такими как гимнастика, плавание или спорт, а также в полном восстановлении после травм и контроле за оптимальным весом.
В дальнейшем, чтобы предотвратить разрушение суставной ткани, важно избегать факторов риска, таких как инфекции, чрезмерные нагрузки и стрессовые ситуации, а также уделять внимание формированию здорового образа жизни и исключению вредных привычек.
Заключение
Осознавая, что представляет собой остеоартроз и какие методы лечения существуют, пациент начинает понимать все риски, связанные с дистрофическими изменениями в костных суставах и их последствиями. Раннее обращение к врачу, тщательная диагностика и правильно подобранная стратегия лечения дают надежду на быстрое решение проблемы с положительным исходом и минимальной вероятностью осложнений.
Вопрос-ответ
Можно ли вылечить остеоартроз колена?
Болезнь неизлечима. Её можно вылечить только с помощью эндопротезирования. В течение всей жизни до проведения этой операции пациенту приходится получать лечение, чтобы уменьшить симптомы, улучшить функцию колена и замедлить дегенерацию суставного хряща.
Какой наиболее эффективный препарат при артрозах коленного сустава?
Наиболее эффективными препаратами для лечения артроза являются нестероидные противовоспалительные средства. Парацетамол – препарат выбора для лечения артроза коленного сустава и других локализаций у пациентов с умеренным болевым синдромом.
Что пить при остеоартрозе коленного сустава?
Чаще всего используются следующие препараты: диклофенак, нимесулид, индометацин, парацетамол.
Советы
СОВЕТ №1
Регулярно выполняйте физические упражнения, которые помогут укрепить мышцы вокруг коленного сустава. Упражнения на растяжку и укрепление, такие как плавание, йога или легкая аэробика, могут значительно улучшить подвижность и снизить болевые ощущения.
СОВЕТ №2
Следите за своим весом. Избыточная масса тела создает дополнительную нагрузку на коленные суставы, что может усугубить симптомы остеоартроза. Сбалансированная диета и регулярные физические нагрузки помогут поддерживать здоровый вес.
СОВЕТ №3
Используйте холодные и горячие компрессы для облегчения боли и уменьшения воспаления. Холодные компрессы могут помочь при обострении, а горячие – расслабить мышцы и улучшить кровообращение в области сустава.
СОВЕТ №4
Обратитесь к врачу для получения индивидуального плана лечения. Это может включать медикаментозную терапию, физиотерапию или инъекции, которые помогут контролировать симптомы и улучшить качество жизни.