Что такое остеохондропатия
Остеохондропатия – это группа заболеваний, затрагивающих опорно-двигательный аппарат. Основной причиной их возникновения является нарушение питания костной ткани, что приводит к деформации и последующему некрозу (омертвлению) затронутой области.
Остеохондропатия может затрагивать любые костные структуры: головку бедренной кости (болезнь Пертеса), бугор пяточной кости (патология Шинца), тела позвонков (болезнь Кальве) и другие.
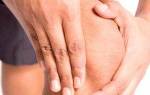
Тем не менее, чаще всего встречается поражение бугристости большеберцовой кости (см. фото). Эта патология известна как болезнь Осгуда-Шлаттера (Шляттера), так как впервые была описана американским ортопедом Осгудом и швейцарским хирургом Шлаттером.
Справка. Согласно МКБ-10 остеохондропатия относится к большому разделу М91-М94 «Хондропатии», а поражение большеберцовой кости классифицируется в группе М92.5 «Юношеский остеохондроз большой и малой берцовых костей».
Заболевание в основном затрагивает детей и подростков в возрасте от 10 до 15-18 лет, активно занимающихся спортом, танцами и другими физическими активностями.
Патологический процесс имеет хронический характер с периодическими рецидивами и ремиссиями, и, как правило, проходит по мере взросления ребенка. Средняя продолжительность заболевания составляет около 2 лет.
Врачи подчеркивают, что лечение остеохондропатии большеберцовой кости требует комплексного подхода. В первую очередь, важно обеспечить покой пораженной конечности, что способствует уменьшению болевого синдрома и предотвращает дальнейшие повреждения. Врач может рекомендовать использование ортопедических средств, таких как бандажи или специальные стельки, для снижения нагрузки на сустав.
Физиотерапия также играет ключевую роль в восстановлении. Процедуры, такие как ультразвук и электрофорез, помогают улучшить кровообращение и ускорить процесс заживления. В некоторых случаях назначаются противовоспалительные препараты для облегчения боли и уменьшения воспаления.
Кроме того, специалисты акцентируют внимание на важности регулярной физической активности, но с учетом индивидуальных особенностей пациента. Упражнения должны быть направлены на укрепление мышечного корсета и улучшение гибкости. Врач может рекомендовать занятия лечебной физкультурой под контролем специалиста. Таким образом, комплексный подход к лечению остеохондропатии большеберцовой кости способствует более быстрому восстановлению и снижению риска рецидивов.

Причины возникновения
Причины возникновения остеохондропатии бугристости большеберцовой кости до конца не выяснены.
Справка. Эксперты выделяют несколько наиболее вероятных факторов: травмы костей и постоянные чрезмерные физические нагрузки.
Кроме того, существуют ряд предрасполагающих факторов, способствующих развитию этого заболевания:
- нарушения кровоснабжения костной ткани;
- сбои в обменных процессах организма;
- дисбаланс гормонов на фоне заболеваний эндокринной системы;
- избыточный вес;
- неправильное питание;
- нехватка кальция, магния и других микроэлементов и витаминов;
- перенесенные инфекционные заболевания;
- занятия спортом на профессиональном уровне.
Наследственная предрасположенность также играет роль в развитии остеохондропатии. Если хотя бы один из родителей страдал от этого заболевания, вероятность его появления у ребенка возрастает.
| Стадия остеохондропатии | Методы лечения | Ожидаемые результаты |
|---|---|---|
| I стадия (начальная) | Консервативное лечение: ограничение физической активности, ношение ортезов, физиотерапия (УВЧ, магнитотерапия, электрофорез), лечебная физкультура (ЛФК) | Снижение боли, замедление прогрессирования заболевания, улучшение функции сустава |
| II стадия (развитие) | Консервативное лечение (как в I стадии), возможно добавление НПВС (нестероидные противовоспалительные препараты) для купирования боли | Уменьшение болевого синдрома, стабилизация процесса, предотвращение дальнейшего разрушения хряща |
| III стадия (фрагментация) | Консервативное лечение (как во II стадии), в некоторых случаях – хирургическое вмешательство (удаление фрагментов кости, артроскопия) | Устранение фрагментов, восстановление целостности суставной поверхности, улучшение функции сустава |
| IV стадия (репарация/реконструкция) | Консервативное лечение (ЛФК, физиотерапия), возможно – хирургическое вмешательство (восстановление хряща, трансплантация хряща) | Восстановление функции сустава, уменьшение боли, предотвращение развития артроза |
Симптомы
Клинические проявления данного заболевания имеют свои особенности и включают в себя следующие симптомы:
- болевой синдром, который изначально проявляется периодически, а затем становится постоянным. Интенсивность боли усиливается при выполнении таких действий, как ходьба, бег, приседания и подъем по лестнице. В состоянии покоя болевые ощущения могут уменьшаться или полностью исчезать;
- наибольшая болезненность ощущается при стоянии на коленях;
- возникновение боли при пальпации и сгибании ноги в коленном суставе;
- наличие припухлости и отека;
- образование плотной шишки в области колена.
Остеохондропатия не влияет на общее состояние организма, что означает отсутствие воспалительных процессов, повышения температуры или изменений в цвете кожи.
В некоторых случаях заболевание может протекать бессимптомно на протяжении длительного времени, что затрудняет его диагностику.
Люди, сталкивающиеся с остеохондропатией большеберцовой кости, часто делятся своим опытом в поисках эффективного лечения. Многие отмечают, что важным шагом является ранняя диагностика, которая позволяет избежать серьезных осложнений. Врачи рекомендуют комбинированный подход: физиотерапия, лечебная физкультура и медикаментозное лечение. Некоторые пациенты подчеркивают, что использование ортопедических стелек и бандажей значительно облегчает симптомы. Также распространены советы о необходимости изменения образа жизни — уменьшение нагрузки на ноги и соблюдение режима отдыха. Важно отметить, что индивидуальный подход к каждому случаю и регулярные консультации со специалистами играют ключевую роль в успешном лечении.

Методы диагностики
Обследование является первым и ключевым этапом в процессе лечения заболевания, который помогает определить тип и форму патологии, а также особенности ее протекания.
Справка. За диагностикой и лечением заболеваний отвечают такие специалисты, как хирург, травматолог и ортопед.
Для установления точного диагноза пациента направляют на обследование, в ходе которого используются следующие диагностические методы:
- сбор анамнеза – выявление возможных эндокринных и инфекционных заболеваний, а также наличие наследственных патологий опорно-двигательного аппарата в семье;
- опрос пациента и его родителей – определение характера и степени выраженности симптомов, а также времени и условий их появления;
- осмотр пациента – пальпация пораженной области, выявление визуальных изменений, оценка походки и двигательной активности;
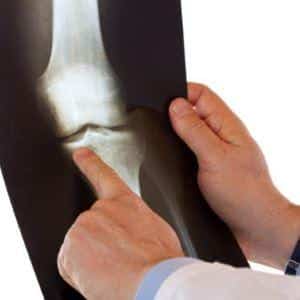
- рентгенография – информативный метод обследования, позволяющий оценить структуру кости, ее контуры, форму и характер патологических изменений;
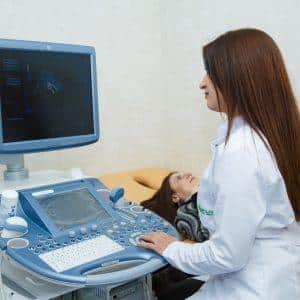
- УЗИ – диагностическая методика, позволяющая определить степень патологического поражения;
- МРТ и КТ – методы, которые применяются для дифференциальной диагностики, чтобы исключить остеомиелит, хондромаляцию, опухолевые образования и инфрапателлярный бурсит.
Также используются некоторые лабораторные методы обследования, такие как общий и биохимический анализ крови, гормональные тесты. Однако эти методы считаются вспомогательными и помогают оценить общее состояние организма.
Методы лечения
Лечение остеохондропатии у детей является комплексным и длительным процессом. Оно может осуществляться как в стационаре, так и в амбулаторных условиях, в зависимости от степени тяжести заболевания.
Справка. Основные цели терапии заключаются в восстановлении структуры костной ткани и предотвращении нарушений двигательной функции суставов.
В основном используются консервативные методы лечения:
- Ограничение подвижности пораженной конечности.
- Применение фиксаторов и ортопедических устройств, которые помогают снизить нагрузку на колено и уменьшить мышечное напряжение.
- Медикаментозное лечение – назначаются препараты, способствующие улучшению кровообращения, обменных процессов и снижению выраженности симптомов.
- Физиотерапия – ключевой элемент комплексного лечения. Физиотерапевтические процедуры применяются на всех стадиях заболевания.
- Лечебная физкультура (ЛФК) – набор упражнений, направленный на предотвращение мышечной атрофии, повышение эластичности мышц, улучшение кровообращения и питания тканей, а также восстановление нормального объема движений.
- Массаж – курсы массажа назначаются после устранения острых симптомов. Они помогают в реабилитации поврежденной ноги, восстановлении ее функций и улучшении кровообращения.
Хирургическое вмешательство в детском возрасте применяется крайне редко, так как существует риск повреждения зоны роста кости и преждевременного развития синостоза (сращения костей).

Медикаменты
Медикаментозная терапия включает использование препаратов из различных фармакологических групп, которые оказывают комплексное воздействие на организм:
- НПВС (например, «Диклофенак», «Ибупрофен») – помогают уменьшить боль, воспаление и отечность.
- НПВС для местного применения (такие как «Кетопрофен», «Вольтарен») – гели и мази, которые снижают выраженность симптомов и дополняют действие системных препаратов.
- Ангиопротекторы (например, «Трентал», «Пентоксифиллин») – используются для улучшения микроциркуляции крови, реологических свойств крови и доставки питательных веществ и кислорода к тканям.
- Витаминно-минеральные комплексы (например, «АлфаВит», «Кальцемин», «Компливит») – назначаются для восполнения дефицита веществ, необходимых для восстановления костной ткани.
- Хондропротекторы (например, «Артра», «Терафлекс») – способствуют стимуляции процессов восстановления в суставах.
Составление комбинации лекарств осуществляется лечащим врачом с учетом особенностей течения заболевания, выраженности симптомов, возраста пациента и индивидуальных характеристик его организма.
ЛФК
Лечебная гимнастика назначается только после того, как острый период заболевания будет преодолен.
Справка. Комплекс упражнений разрабатывается специалистом индивидуально, принимая во внимание степень развития заболевания, возраст пациента, а также его физическую подготовленность и выносливость.
Предлагаем несколько простых упражнений из лечебного комплекса:
- ходьба на носочках (3-4 минуты);
- в сидячем положении катание травмированной ногой небольшого мячика, специального массажера в форме скалки с шипами или обычной бутылки с водой (10 минут);
- ходьба на месте (2-3 минуты);
- выполнение неглубоких приседаний (8-10 раз);
- сидя на полу, сгибание и разгибание ног в голеностопном суставе.
Нагрузку на поврежденную ногу следует увеличивать постепенно, строго следуя указаниям врача.
Физиотерапия
В терапии различных патологий используются разнообразные методы физиотерапевтического лечения:
-
Лекарственный электрофорез (например, «Анальгин», фосфор, кальций) – это метод, который сочетает в себе свойства постоянного электрического тока и фармакологических препаратов. Такой подход способствует уменьшению воспалительных процессов, облегчению боли, а также ускоряет восстановление и нормализует обмен веществ.
-
УВЧ-терапия (ультравысокочастотная терапия) – это метод, основанный на воздействии высокочастотного электромагнитного поля на организм. Данная процедура способствует улучшению кровообращения и лимфооттока, снижает воспаление и отечность, а также ускоряет процессы регенерации в поврежденных тканях.
-
Фонофорез (например, с использованием «Лидокаина», «Долобене», водного раствора хлорида магния) – это форма физиотерапии, которая объединяет лечебные свойства ультразвуковых волн и медикаментов. Она обладает обезболивающим, противоотечным и противовоспалительным эффектом, а также улучшает обмен веществ, активирует регенерацию тканей и способствует улучшению кровообращения.
-
Бальнеотерапия – это лечение с использованием минеральных вод (включая общие и местные ванны, душ, питье). Она оказывает положительное воздействие на организм, включая снижение боли и воспаления, насыщение тканей кислородом, улучшение кровообращения и укрепление иммунной системы.
Продолжительность лечения, количество процедур и необходимость повторного курса определяются врачом индивидуально для каждого пациента.
Профилактические мероприятия
Для снижения риска возникновения заболеваний рекомендуется придерживаться следующих профилактических мер:
- активное участие в физической активности;
- мониторинг веса тела;
- корректировка рациона (он должен быть разнообразным и сбалансированным);
- регулярные упражнения для укрепления мышечного корсета;
- периодическое прохождение профилактических медицинских осмотров;
- своевременное обнаружение и лечение любых заболеваний опорно-двигательного аппарата.
Кроме того, старайтесь избегать травм и чрезмерных физических нагрузок.
Заключение
Прогноз по данному заболеванию благоприятный. При раннем выявлении и адекватном лечении возможно полное выздоровление. К окончанию периода роста ребенка, как правило, происходит полное восстановление костной ткани.
Запущенная форма болезни может привести к ее хроническому течению, разрушению сустава, ограничению подвижности и даже инвалидности. Тем не менее, такие осложнения возникают крайне редко.
Вопрос-ответ
Каковы симптомы остеохондропатии бугристости левой большеберцовой кости?
Болезнь Осгуда-Шляттера или остеохондропатия бугристости большеберцовой кости – специфическое суставное заболевание, возникающее у подростков. Оно зависит от роста и возрастного развития ребенка. Чаще диагностируется у мальчиков, которые активно занимаются спортом.
Чем опасна остеохондропатия?
Остеохондропатии могут приводить к развитию остеохондроза грудного и поясничного отдела позвоночника в раннем возрасте с выраженным болевым синдромом и ограничением подвижности в этих отделах позвоночника, формированию горба (болезнь Шейерманна-Мау), к развитию раннего артроза тазобедренного сустава и укорочению.
Советы
СОВЕТ №1
Обратитесь к врачу для точной диагностики. Остеохондропатия большеберцовой кости может иметь схожие симптомы с другими заболеваниями, поэтому важно пройти полное обследование и получить рекомендации от специалиста.
СОВЕТ №2
Следите за режимом физической активности. Избегайте перегрузок и резких движений, которые могут усугубить состояние. Вместо этого выбирайте щадящие виды спорта, такие как плавание или велоспорт, которые помогут укрепить мышцы без излишней нагрузки на суставы.
СОВЕТ №3
Используйте физиотерапию и лечебную гимнастику. Специальные упражнения помогут улучшить кровообращение и укрепить мышцы вокруг пораженной области, что способствует восстановлению и уменьшению боли.
СОВЕТ №4
Обратите внимание на питание. Убедитесь, что ваш рацион богат витаминами и минералами, особенно кальцием и витамином D, которые важны для здоровья костей. Рассмотрите возможность добавления в рацион продуктов, способствующих восстановлению тканей, таких как рыба, орехи и молочные продукты.