Особенности заболевания
Патологические процессы затрагивают не только костную ткань, но и надкостницу, а также оказывают негативное воздействие на костный мозг. Поэтому крайне важно вовремя обратиться за медицинской помощью, пройти необходимые обследования и начать лечение. При длительном или неправильном лечении заболевание может перейти в хроническую форму.
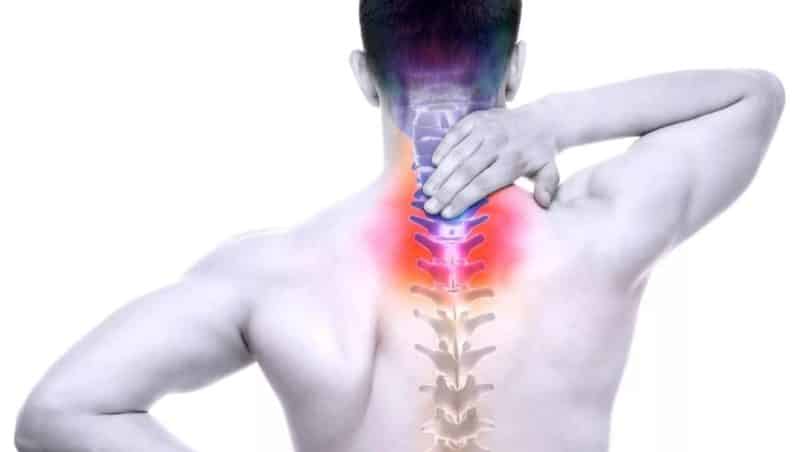
Остеомиелит способен поражать любую часть костной системы, однако чаще всего он затрагивает трубчатые кости. Наиболее опасной для жизни является инфекционная форма остеомиелита. Патологические процессы могут негативно сказываться на позвонках, приводя к их деформации и разрушению. Существует также асептический остеомиелит, который представляет собой более легкую форму заболевания.
В 4% случаев врачи выявляют гнойное воспаление костного мозга в области позвоночника, и это заболевание чаще встречается у мужчин.
Врачи подчеркивают, что лечение воспаления костного мозга позвоночника требует комплексного подхода. В первую очередь, необходимо установить точный диагноз, так как симптомы могут быть схожи с другими заболеваниями. Обычно назначаются противовоспалительные препараты, которые помогают снизить болевой синдром и отек. В некоторых случаях может потребоваться антибиотикотерапия, особенно если воспаление вызвано инфекцией. Физиотерапия и лечебная физкультура также играют важную роль в восстановлении функции позвоночника и улучшении общего состояния пациента. Врачам важно следить за динамикой заболевания и при необходимости корректировать лечение. В тяжелых случаях может быть рекомендовано хирургическое вмешательство для устранения источника воспаления.

Причины остеомиелита
Возбудителями патологических процессов чаще всего выступают стафилококки (золотистый, эпидермальный) и стрептококки, однако воспаление могут вызвать и другие микроорганизмы, такие как кишечная палочка, грибы, риккетсии и микобактерии туберкулеза. Существуют также факторы, способствующие развитию остеомиелита:
- скрытые инфекционные болезни;
- аллергические реакции;
- нехватка питательных веществ из-за длительного голодания;
- интенсивные физические нагрузки;
- нарушения в работе иммунной системы;
- заболевания, затрагивающие периферические сосуды и нервы;
- зависимость от наркотиков;
- авитаминоз;
- частые колебания температуры.
Воспаление в области костного мозга позвоночника часто возникает на фоне заболеваний, которые ослабляют иммунную систему, таких как сахарный диабет, СПИД и после пересадки органов. Химиотерапия также снижает защитные функции организма. Пересадка суставов, переломы костей, а также нарушения работы почек и печени могут привести к остеомиелиту.
Различные механические повреждения, травмы, ожоги, обморожения и простудные заболевания могут спровоцировать патологические процессы. То же самое касается стрессов и длительных депрессий, которые негативно влияют на общее психоэмоциональное состояние человека.
| Стадия воспаления | Методы лечения | Возможные осложнения и их профилактика |
|---|---|---|
| Острая (инфекционная или неинфекционная) | Антибиотики (при инфекционном воспалении), противовоспалительные препараты (НПВС, глюкокортикоиды), постельный режим, иммобилизация позвоночника (корсет, ортез) | Абсцесс, сепсис (профилактика: своевременное и адекватное лечение, мониторинг состояния пациента), неврологические осложнения (профилактика: раннее начало лечения, предотвращение компрессии спинного мозга) |
| Хроническая | Противовоспалительные препараты (НПВС, глюкокортикоиды), физиотерапия (УВЧ, магнитотерапия, электрофорез), лечебная физкультура, хирургическое вмешательство (в случае необходимости дренирования абсцесса, стабилизации позвоночника) | Деформация позвоночника, хроническая боль, неврологические нарушения (профилактика: регулярный контроль состояния, адекватная медикаментозная терапия, физиотерапия, соблюдение рекомендаций врача) |
| Ремиссия | Поддерживающая терапия (НПВС, физиотерапия, ЛФК), регулярные обследования | Рецидив воспаления (профилактика: соблюдение рекомендаций врача, здоровый образ жизни, своевременное лечение сопутствующих заболеваний) |
Классификация
В медицине воспаление костного мозга классифицируется по различным формам. В зависимости от характера течения заболевания выделяют:
- Острый остеомиелит. Симптомы данной формы развиваются быстро. У пациента наблюдаются ярко выраженные признаки воспалительной реакции и симптомы интоксикации.
- Хронический остеомиелит. Эта форма является результатом острого воспалительного процесса. Признаками хронического заболевания служат свищи и участки некроза в костной ткани.
С учетом механизма возникновения патологий, остеомиелит делится на следующие формы:
- Первичный (эндогенный и гематогенный). В данном случае возбудителями являются гноеродные микроорганизмы, которые проникают в костную ткань через кровоток из первичного очага. Это могут быть фурункулы, абсцессы, инфицированные раны, синуситы, отиты и кариозные зубы. Наиболее уязвимыми являются маленькие дети и подростки.
- Вторичный (экзогенный и посттравматический). Здесь патологические процессы возникают в результате повреждений костей, таких как открытые переломы, хирургические операции и огнестрельные ранения.
- Контактно-компрессионный. Остеомиелит развивается из-за гнойной инфекции, затрагивающей близлежащие мягкие ткани. Это могут быть глубокие свищи или панариции.
Определить форму заболевания и назначить наиболее подходящее лечение может только квалифицированный врач. Важно незамедлительно обратиться за медицинской помощью при появлении любых настораживающих симптомов. Своевременное лечение поможет избежать серьезных осложнений и повысить шансы на благоприятный исход.
Люди, столкнувшиеся с воспалением костного мозга позвоночника, часто делятся своими переживаниями и методами лечения. Многие отмечают, что ранняя диагностика играет ключевую роль в успешном лечении. Пациенты рассказывают о важности комплексного подхода: сочетание медикаментозной терапии, физиотерапии и, в некоторых случаях, хирургического вмешательства. Некоторые упоминают о положительном влиянии альтернативных методов, таких как иглоукалывание и массаж. Однако, несмотря на разнообразие методов, большинство согласны, что лечение должно проводиться под строгим контролем врача. Также люди подчеркивают значимость поддержки близких, которая помогает справиться с эмоциональными и физическими трудностями, связанными с заболеванием.

Клинические симптомы
На начальных этапах воспалительного процесса у человека зачастую отсутствуют явные симптомы. Проявления заболевания зависят от локализации и степени распространения воспаления.
Остеомиелит начинается с формирования небольшой гнойной опухоли, которую можно обнаружить уже через 2-3 дня. В области поражения возникает отек, и при пальпации пациент ощущает резкую боль.
Кожа над воспаленной зоной становится красной. При пальпации можно почувствовать наличие жидкости. Чаще всего наблюдается острая форма воспаления костного мозга. Симптомы этого состояния могут сохраняться до трех недель:
- Пациент испытывает сильную боль в области пораженного позвоночника.
- Наблюдается повышение температуры тела.
- На фоне воспалительных изменений могут развиться пневмония и плеврит.
- У человека возникают головные боли, возможна потеря сознания.
- Увеличивается потливость, особенно во время приступов.
Важно, чтобы пациент подробно описал все беспокоящие симптомы врачу, чтобы специалист смог установить правильный диагноз и назначить дополнительные исследования. Болевые ощущения являются постоянными. Лекарственные средства не приносят облегчения. Боль усиливается при движении или в ночное время.
Возбудители выделяют токсичные вещества, которые отравляют организм. Это приводит к появлению симптомов интоксикации. Увеличивается риск развития сепсиса. В качестве осложнения может возникнуть свищ в легких.
Неврологические расстройства, связанные со спинным мозгом, сопровождаются серьезными симптомами. Формируется абсцесс, который давит на нервные окончания. Воспаление нарушает функционирование многих внутренних органов, что может вызвать парезы и параличи.
Без своевременного лечения поражение позвоночника может привести к серьезным последствиям, вплоть до летального исхода. Врачи настоятельно рекомендуют обращаться в медицинское учреждение при появлении любых настораживающих симптомов.
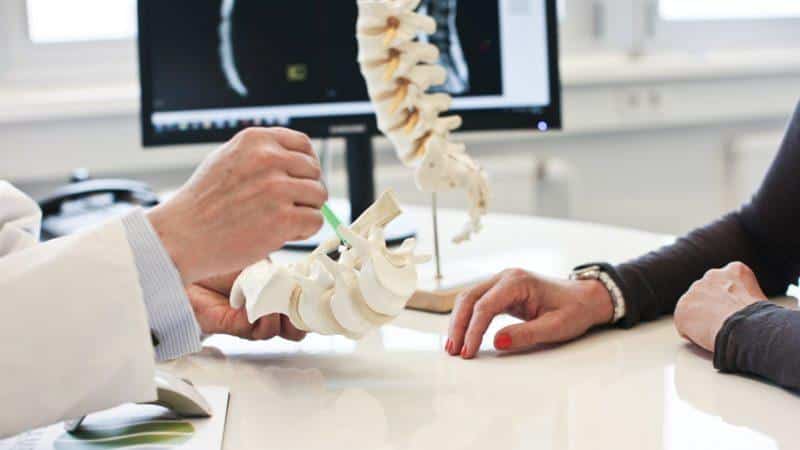
Диагностические мероприятия
Для того чтобы врач смог установить точный диагноз, ему необходимо провести медицинский осмотр и оценить общее состояние пациента. В дополнение к этому назначаются лабораторные исследования, которые помогут получить наиболее точные результаты:
- Общий анализ крови и мочи. Это исследование позволяет выявить наличие воспалительных процессов в организме на основе определенных показателей.
- Ультразвуковое исследование (УЗИ). Данные, полученные в ходе процедуры, помогут определить область, затронутую патологическими изменениями.
- Биохимический анализ крови. Этот анализ дает возможность выявить нарушения в функционировании почек и печени.
- Инфракрасное сканирование. Данное исследование позволяет обнаружить развитие острой скрытой формы остеомиелита.
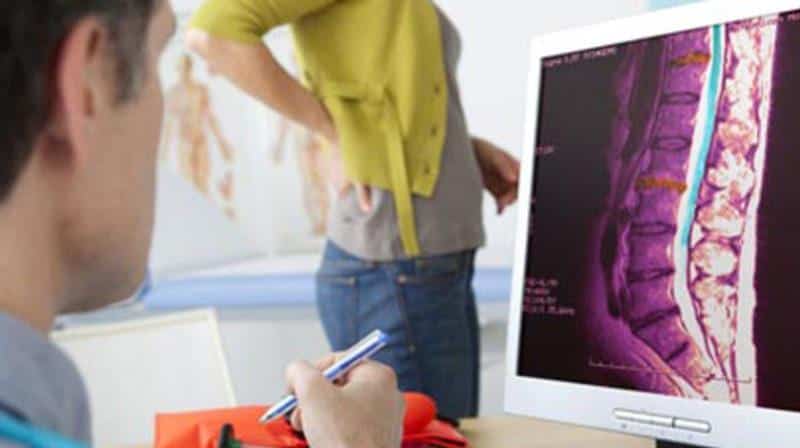
- Рентгенография. Этот метод диагностики предоставляет информацию о локализации патологических процессов, их распространенности и затронутых областях. Рентген помогает выявить воспаление костного мозга позвоночника на ранних стадиях. С развитием заболевания изображения на снимках претерпевают изменения. На сегодняшний день рентгенография считается одним из самых информативных методов диагностики.
- Компьютерная томография (КТ). Эта процедура назначается пациентам с воспалением костного мозга на любой стадии. Объемные изображения позволяют увидеть место локализации остеомиелита и степень выраженности патологии. Компьютерная томография помогает врачам предсказать течение воспалительного процесса.
Точный диагноз может установить только врач, который учитывает не только результаты анализов, но и общее состояние пациента. Лабораторные и инструментальные методы диагностики предоставляют наиболее точные данные о воспалительных процессах.

Лечение
Терапия проводится исключительно в рамках медицинского учреждения. Пациентам могут быть рекомендованы как медикаментозные препараты, так и хирургическое вмешательство. Выбор метода лечения зависит от стадии воспалительного процесса, локализации поражения и общего состояния пациента. Назначение терапии осуществляется опытным врачом с учетом индивидуальных характеристик организма и особенностей течения заболевания.
Медикаментозная терапия
Схема лечения разрабатывается на основе результатов проведенного обследования. В большинстве случаев при остеомиелите назначаются следующие препараты:
- Средства для восстановления электролитного баланса и нормализации гемодинамики (например, “Плазма”, “Альбумин”, растворы электролитов).
- Препараты, способствующие выведению токсинов из организма (такие как хлорид натрия, “Нормосоль”, раствор Рингера).
- Антибактериальные препараты широкого спектра действия. Они не только уменьшают воспаление и сокращают сроки лечения, но и помогают предотвратить возможные осложнения (“Гентамицин”, “Канамицин”, “Мефоксин”).
- Иммуномодуляторы. Эти лекарства способствуют восстановлению защитных функций организма (“Амиксин”, “Тимоген”).
Основная цель медикаментозной терапии – уничтожение возбудителей заболевания. При использовании антибиотиков важно помнить о необходимости защиты кишечной микрофлоры. Для ее восстановления также назначаются специальные препараты (“Линекс”, “Аципол”, “Бифиформ”).
Хирургическое вмешательство
Операция назначается пациентам на основе определенных медицинских показаний. Решение принимает лечащий врач, который выбирает подходящую процедуру, учитывая степень распространения патологических процессов, общее состояние пациента и индивидуальные особенности его организма:
- Операция с первичной обработкой очага. В ходе хирургического вмешательства специалист удаляет пораженные ткани.
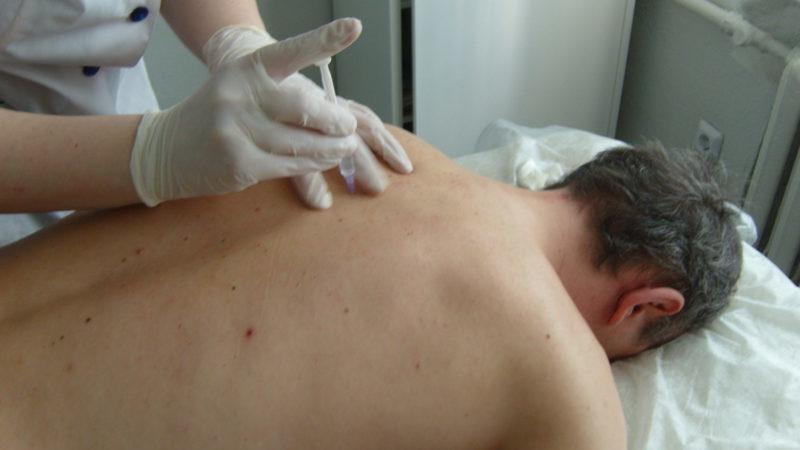
- Остеоперфорация. Эта процедура включает дренирование воспалительного очага и показана при остром остеомиелите. В дополнение к дренированию вводятся антибиотики, а зона воспаления обрабатывается антисептиками.
- Для пациентов с хроническим остеомиелитом рекомендуется радикальное хирургическое вмешательство.
- В некоторых случаях врачи могут проводить восстановительную операцию.
Кроме того, во время лечения воспаления костного мозга пациентам советуют проходить физиотерапевтические процедуры. Лечебная физкультура также способствует восстановлению функций опорно-двигательного аппарата и положительно влияет на состояние мышечной ткани. Упражнения можно начинать после уменьшения болевого синдрома, если это разрешит лечащий врач.
Для ускорения выздоровления после операции и в процессе лечения пациентам настоятельно рекомендуется придерживаться сбалансированного питания. Важно обогатить рацион продуктами, содержащими витамины, аминокислоты, белки, цинк, магний, кальций и фолиевую кислоту.
Профилактика болезни
Специалисты советуют не только оперативно устранять нарушения, но и уделять внимание профилактике заболеваний: аккуратно и внимательно заботиться о любых травмах, не пренебрегать приемом антибиотиков, следовать основным правилам гигиены и вовремя лечить инфекционные недуги.
Заключение
Только опытный врач способен установить симптомы и назначить лечение асептического воспаления костного мозга позвоночника или инфекционного остеомиелита. Необходимо заботиться о своем здоровье и регулярно проходить медицинские осмотры, чтобы вовремя обнаружить возможные патологические изменения.
Вопрос-ответ
Почему воспаляется костный мозг в позвоночнике
Отек костного мозга может быть вызван: травмами, в том числе ушибами, переломами или микротрещинами. Дегенеративными изменениями, такими как остеоартрит или дегенерация межпозвонкового диска. Инфекциями или воспалительными заболеваниями.
Как уменьшить воспаление костного мозга
Отёк костного мозга (ОКМ) возникает при накоплении жидкости в костном мозге. Причиной его возникновения являются сопутствующие заболевания, травмы или инфекции. Врачи диагностируют ОКМ с помощью анализов крови, МРТ и УЗИ. Лечение включает в себя покой, НПВП, физиотерапию и хирургическое вмешательство.
Советы
СОВЕТ №1
Обратитесь к врачу для точной диагностики. Воспаление костного мозга может иметь различные причины, и только специалист сможет назначить правильное лечение. Не занимайтесь самолечением и не откладывайте визит к врачу.
СОВЕТ №2
Следуйте предписаниям врача и не пропускайте назначенные процедуры. Это может включать прием антибиотиков, противовоспалительных средств или физиотерапию. Регулярное выполнение рекомендаций поможет ускорить процесс выздоровления.
СОВЕТ №3
Обратите внимание на свой образ жизни. Правильное питание, отказ от вредных привычек и регулярные физические нагрузки могут значительно улучшить ваше общее состояние и помочь в восстановлении после воспаления.
СОВЕТ №4
Не забывайте о психологическом аспекте лечения. Стресс и тревога могут негативно сказаться на вашем здоровье. Рассмотрите возможность занятий йогой, медитацией или другими методами релаксации для улучшения психоэмоционального состояния.