Основные причины появления острой боли и прострелов
Что такое прострел? Это общее определение резкой и острого болевого синдрома в спине, который иногда может иррадиировать в конечности и служит сигналом о наличии какого-либо заболевания.
Боль может возникнуть при:
- длительном нахождении в статическом положении (например, при сидячей работе);
- физических и эмоциональных перегрузках, стрессах или переохлаждении;
- неправильной технике выполнения упражнений во время силовых тренировок;
- в период беременности;
- избыточном весе;
- заболеваниях внутренних органов (например, мочеполовой системы или опухолях);
- патологиях опорно-двигательного аппарата (дегенеративные изменения позвоночника и суставов, травмы).
Боль может быть первичной, когда источник дискомфорта находится непосредственно в пораженной области, и вторичной (отраженной), когда она ощущается в других частях тела, находящихся вне поясничной области.
Когда человека внезапно простреливает поясницу, врачи рекомендуют не паниковать и следовать нескольким простым шагам. Прежде всего, важно обеспечить покой и минимизировать физическую активность, чтобы не усугубить состояние. В первые дни после появления боли можно применять холодные компрессы для уменьшения воспаления.
Специалисты советуют избегать резких движений и поднятия тяжестей. Если боль не утихает, стоит обратиться к врачу для диагностики и назначения лечения. Врач может рекомендовать противовоспалительные препараты или физиотерапию. Важно помнить, что самостоятельное лечение может привести к осложнениям, поэтому консультация с медицинским специалистом является необходимой. В дальнейшем, для профилактики повторных болей, полезно заниматься укреплением мышц спины и поддерживать активный образ жизни.

Возможные причины
Основные причины острого болевого синдрома:
- травматические повреждения (переломы);
- остеохондроз;
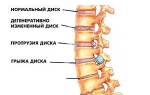
- протрузии и межпозвоночные грыжи;
- спондилез;
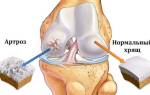
- спондилоартроз;
- артрит;
- остеомиелит, туберкулез позвоночника;
- кифоз, сколиоз и кифосколиоз.
Дополнительные факторы:
- опухолевые образования в спинномозговом канале;
- мышечное перенапряжение;
- заболевания внутренних органов (желудочно-кишечный тракт, почки, опухоли);
- аппендицит;
- холецистит;
- панкреатит;
- миозит;
- тромбофлебит;
- ишиас;
- атеросклероз;
- у женщин: аднексит, киста яичника, беременность, изменения в период менопаузы;
- у мужчин: простатит, эпидидимит.
| Симптом/Ситуация | Что делать (немедленно) | Что делать (в течение нескольких часов/дней) |
|---|---|---|
| Резкая, острая боль в пояснице | Покой, избегать движений, вызывающих боль. Принять обезболивающее (Ибупрофен, Парацетамол, по рекомендации врача). Приложить холодный компресс на 15-20 минут. | Легкая растяжка и упражнения для поясницы (после консультации с врачом или физиотерапевтом). Тепловой компресс (грелка). Продолжать прием обезболивающих по необходимости. Обратиться к врачу, если боль не проходит. |
| Тупая, ноющая боль в пояснице | Покой, избегать движений, вызывающих боль. Принять обезболивающее (по рекомендации врача). Приложить холодный компресс на 15-20 минут. | Легкая растяжка и упражнения для поясницы (после консультации с врачом или физиотерапевтом). Тепловой компресс (грелка). Обратить внимание на осанку. Рассмотреть возможность массажа. Обратиться к врачу, если боль усиливается или не проходит. |
| Боль, сопровождающаяся онемением или слабостью в ноге | Покой, избегать движений, вызывающих боль. Немедленно обратиться к врачу. Возможно, потребуется срочная медицинская помощь. | Следовать рекомендациям врача. Возможно, потребуется физиотерапия, медикаментозное лечение или другие методы лечения. |
| Боль после физической нагрузки | Покой, избегать движений, вызывающих боль. Приложить холодный компресс на 15-20 минут. Принять обезболивающее (по рекомендации врача). | Легкая растяжка и упражнения для поясницы (после консультации с врачом или физиотерапевтом). Обратить внимание на технику выполнения упражнений. Рассмотреть возможность массажа. |
Сопутствующие симптомы
Болевые ощущения:
- интенсивные (остеохондроз, радикулит);
- острые (травмы: переломы, растяжения мышц; перенапряжение в неудобной позе; физическая перегрузка; переохлаждение, сквозняки);
- ноющие (воспаление мышц);
- хронические (спондилез, артрит, артроз, опухоли);
- простреливающие (ишиас, люмбаго, заболевания почек или органов пищеварения).
Рассмотрим симптомы по группам заболеваний.
- Заболевания позвоночника часто проявляются тупыми болями, которые усиливаются при физической нагрузке; наблюдается скованность движений; ухудшается чувствительность в конечностях, области крестца и ягодиц; может возникать простреливающая боль в ягодице и ноге при защемлении нерва;
- Поражения спинного мозга (инфекции, травмы) проявляются ноющей болью, которая распространяется от поясницы к другим отделам позвоночника; боль не исчезает при смене позы; может наблюдаться потеря чувствительности в отдельных участках спины или конечностях; возникают острые болевые приступы, слабость, озноб, повышение температуры; возможны нарушения мочеиспускания и светобоязнь;
- Заболевания мочевыделительной системы характеризуются тупыми ноющими болями в одной части поясницы; учащаются позывы к мочеиспусканию; может повышаться температура; моча становится мутной, в ней могут появляться белые хлопья;
- Заболевания органов пищеварения проявляются болями в пояснице или под ребрами, которые могут иррадиировать в поясницу справа или слева, в зависимости от пораженного органа; интенсивность болей может зависеть от приема пищи; могут наблюдаться нарушения стула, метеоризм, горький или кислый привкус во рту;
- Заболевания женской половой системы сопровождаются тупыми ноющими болями в области крестца, спины и под ребрами; боли в спине могут усиливаться после физической активности или полового акта; возможны нарушения менструального цикла; могут появляться выделения с резким неприятным запахом различной консистенции;
- Воспаление мышц (миозит) сопровождается болями в крестце, ягодицах и ногах, которые усиливаются при движении и в условиях низких температур, а также при прикосновении к пораженным участкам.
Когда человека простреливает поясницу, он часто сталкивается с множеством советов и рекомендаций. Многие говорят о важности немедленного отдыха и избегания резких движений. Некоторые рекомендуют прикладывать холодный компресс, чтобы уменьшить отек и боль. В то же время, есть и те, кто настаивает на необходимости легкой физической активности, чтобы не допустить застоя мышц.
Люди делятся опытом использования различных мазей и гелей, которые помогают облегчить состояние. Также часто упоминаются методы самомассажа и растяжки, которые могут помочь снять напряжение. Однако, несмотря на множество советов, многие согласны, что в случае сильной боли лучше обратиться к врачу. Профессиональная диагностика и лечение могут предотвратить осложнения и помочь быстрее вернуться к привычной жизни.

Методы диагностики
Как лечить прострел в пояснице? Это может определить только опытный врач. Не стоит рассчитывать, что боль исчезнет сама по себе.
Лечением болей в области поясницы занимаются различные специалисты.
Информация. В первую очередь пациент обращается к терапевту. После общего осмотра и анализа жалоб его могут направить к узкому специалисту (если это необходимо). Это может быть невролог, хирург, ортопед, ревматолог, вертебролог, мануальный терапевт и другие, в зависимости от характера заболевания.
Чаще всего применяется диагностическое обследование.
Рентгенография помогает выявить дегенеративные и дистрофические изменения, а также травмы в костях и суставах позвоночника и таза.
В дифференциальной диагностике рентген поясничной области используется при заболеваниях, связанных с почками, репродуктивной системой (маточные трубы, яичники), а также при подозрении на спаечные процессы.
Основные направления исследования включают:
- оценку состояния костной и хрящевой ткани (степень дистрофии межпозвоночных дисков при остеохондрозе, деформации позвонков, повреждения после травм);
- выявление признаков воспалительных процессов (скопление воспалительной жидкости – экссудата или спинномозговой жидкости – ликвора);
- диагностику онкологических заболеваний;
- определение повреждений спинномозговой оболочки (после паравертебральной блокады или эпидуральной анестезии);
- выявление врожденных аномалий развития позвоночника.
С помощью рентгена можно диагностировать такие заболевания, как:
- остеохондроз;
- спондилит;
- межпозвоночная грыжа;
- грыжа Шморля;
- лордоз, сколиоз, кифоз;
- остеопороз;
- листез;
- радикулит;
- стеноз.
Анализ крови
Назначение анализов осуществляется при подозрении на воспалительные процессы и для мониторинга эффективности терапии. Выполняются как общий, так и биохимический анализы.
Повышенные значения СОЭ (скорость оседания эритроцитов) и СРБ (С-реактивный белок) свидетельствуют о наличии острого воспалительного процесса. СОЭ, превышающая 100 мм/ч, может указывать на наличие опухолей, в то время как высокий уровень СРБ может сохраняться при хронических заболеваниях.
Общий анализ крови (включающий эритроциты, лейкоциты и тромбоциты) и биохимический анализ проводятся для контроля токсического влияния лекарств в ходе лечения. Это обусловлено тем, что нестероидные противовоспалительные средства (НПВС) при длительном использовании могут негативно влиять на функции печени и почек.

Анализ мочи
Общий анализ мочи является важным диагностическим инструментом, который применяется при подозрении на заболевания почек и мочеполовой системы. Он позволяет выявить наличие инфекции, если уровень лейкоцитов повышен. Также, увеличение содержания белка может указывать на наличие нефрита или нефроза.
Справка. Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) считаются наиболее эффективными методами диагностики. Эти технологии позволяют получить трехмерные изображения как твердых, так и мягких тканей в исследуемой области.
МРТ назначается в следующих случаях:
- при межпозвоночной грыже;
- при наличии опухолей;
- при поражении спинного мозга;
- при невралгии;
- при инфекционных процессах в тканях;
- при травмах позвоночника.
КТ используется для диагностики:
- дегенеративных изменений межпозвоночных дисков;
- остеопороза;
- аномалий развития скелета.
Миелография, которая включает введение контрастного вещества в спинномозговой канал, применяется реже и зачастую заменяется КТ или МРТ.
Ультразвуковое исследование назначается при подозрении на заболевания внутренних органов.
Когда следует обратиться к врачу
К врачу следует обратиться незамедлительно в следующих ситуациях:
- если боль не проходит более трех дней;
- в случае получения травмы;
- при спазмах, охватывающих поясницу, бедра и стопы;
- если наблюдается потеря чувствительности в конечностях.
Первая помощь
Что делать, если возникла резкая боль в спине и передвижение стало затруднительным? В период обострения интенсивных болей в поясничной области рекомендуется:
- максимально разгрузить спину, придерживаясь постельного режима; обеспечить полный покой; в положении на спине для уменьшения дискомфорта под голени можно подложить подушки, а при лежании на боку – использовать подушки или валики под поясницу и между коленями;
- при сильной боли применять обезболивающее средство в удобной для вас форме.
Симптоматическое лечение
Изучим различные подходы к терапии симптомов данного заболевания.
Медикаменты
Наиболее распространенным методом лечения прострела являются медикаменты.
Противовоспалительные нестероидные препараты (НПВС) назначаются врачом и принимаются курсами (например, «Диклофенак», «Ибупрофен», «Кетонал»). Эти средства действуют комплексно: они уменьшают боль, воспаление и отеки. Однако длительное использование может привести к осложнениям, затрагивающим внутренние органы, такие как печень и почки.
При выраженном болевом синдроме, когда НПВС не дают желаемого результата, применяются блокады (новокаиновая, лидокаиновая, с добавлением гормональных препаратов).
Для снятия мышечного напряжения назначаются миорелаксанты, такие как «Мидокалм», «Сирдалуд» и «Баклофен».
Для улучшения кровообращения, восстановления обменных процессов в тканях и выведения токсинов используются сосудистые препараты, такие как «Трентал», «Ксантинола никотинат» и «Берлитион».
Для местного воздействия применяются мази и гели, содержащие противовоспалительные и обезболивающие компоненты, а также средства, улучшающие кровоснабжение. Для облегчения боли также используются мази с НПВС, такие как «Диклофенак», «Индометацин» и «Долгит гель».
Согревающие мази способствуют улучшению кровообращения и расслаблению спазмированных мышц (например, «Финалгон», «Капсикам», «Никофлекс»). Мази на основе пчелиного и змеиного яда также обладают согревающим эффектом и улучшают микроциркуляцию (например, «Апизатрон», «Випросал В»).
Охлаждающие мази на основе эфирных масел (такие как «Бом-Бенге», «Репарил-гель Н», «Бен-гей») имеют обезболивающее и раздражающее действие.
Комбинированные мази с широким спектром действия, такие как «Долобене», «Фитобене» и «Гепариновая мазь», обладают следующими свойствами:
- улучшают кровоток и предотвращают образование тромбов;
- уменьшают отеки и воспаление;
- облегчают боль;
- имеют противомикробное действие;
- способствуют регенерации тканей.
Для поддержания обменных процессов в костной и хрящевой тканях рекомендуется прием витаминов (ретинол, Е, С, В), минералов (кальций, фосфор, магний), полиненасыщенных жирных кислот (рыбий жир, растительные масла) и хондропротекторов, таких как «Терафлекс», «Хондроксид» и «Глюкозамин максимум».
Народные средства
Использование биологически активных веществ в народной медицине может принести значительную пользу, однако не стоит забывать о возможности возникновения побочных эффектов. Поэтому перед началом применения таких средств рекомендуется проконсультироваться с врачом и выяснить наличие индивидуальных противопоказаний.
- Компресс из редьки или хрена. Измельчите корень хрена или редьки. Чтобы снизить ощущение жжения, смешайте с сметаной. Нанесите полученную массу на пораженный участок, затем накройте полиэтиленом и утеплите тканью.
- Быстрый компресс с горчицей. Разведите горчичный порошок в горячей воде (примерно 40 градусов) до консистенции сметаны. Нанесите на поясницу, укутайте и оставьте на пять минут. После этого удалите массу и промойте область теплой водой.
- Отвар из эвкалиптовых листьев. Используется для растирания спины. Для его приготовления листья нужно кипятить на медленном огне в течение получаса, затем остудить и дать настояться. Через два часа отвар будет готов к использованию.
ЛФК и массаж
Мануальная терапия, массаж и физические упражнения оказывают положительное влияние на множество заболеваний опорно-двигательного аппарата и способствуют восстановлению организма после продолжительных болезней.
Важно выполнять все упражнения регулярно, уделяя внимание правильной технике. Если вы почувствуете дискомфорт или боль, следует немедленно остановить тренировку.
- Лежа на спине, согните ноги в коленях, стопы должны быть на полу. Поднимайте поочередно каждую ногу на 10-15 см от поверхности. Выполните 10-15 повторений для каждой ноги.
- В том же положении наклоняйте ноги в стороны до предела, при этом спина и поясница должны оставаться прижатыми к полу.
- Для расслабления мышц спины: подтяните колени к груди и обхватите их руками. Придите в полукруглое положение спины и медленно раскачивайтесь вдоль оси позвоночника вперед и назад, плавно перекатываясь от шейного до поясничного отдела.
Физиотерапия
УФО-терапия (ультрафиолетовое облучение) применяется для активизации синтеза витамина D и повышения усвоения кальция. Также она эффективно помогает в борьбе с воспалительными процессами и болевыми ощущениями.
Сочетание ультразвука с медикаментозными средствами способствует снижению воспаления.
Электрофорез обеспечивает лучшее проникновение активного лечебного вещества в глубокие слои мышечной ткани и эффективно устраняет спазмы.
Ударно-волновая терапия и магнитотерапия помогают избавиться от воспалений и облегчить болевые симптомы.
Бальнеотерапия, использующая лечебные грязи и минеральные воды, оказывает положительное воздействие на организм через кожу, нервные рецепторы и окончания. Процедуры проводятся в бассейне, ванной или под душем.
Массаж обладает как укрепляющим, так и расслабляющим эффектом. Напряженные мышцы становятся более мягкими и эластичными, улучшается обмен веществ в тканях, а болевые ощущения уменьшаются.
Физиотерапевтические процедуры и массаж являются важной частью лечебного процесса, что приводит к:
- улучшению общего состояния пациента;
- укреплению иммунной системы;
- избавлению от болей и спазмов;
- снижению воспалительных процессов и отеков;
- улучшению подвижности суставов.
Методы профилактики
Для предотвращения болей в пояснице рекомендуется:
- систематические занятия физической активностью (например, плаванием);
- контроль за физическими нагрузками и осевой нагрузкой на позвоночник;
- сбалансированное питание, снижение избыточного веса и нормализация обмена веществ;
- массаж, активный отдых и эффективные методы борьбы со стрессом и депрессией;
- своевременное обращение к врачу и регулярные профилактические осмотры.
Заключение
Острая боль и ограничение подвижности в области поясницы могут быть вызваны различными заболеваниями позвоночника, внутренних органов, сосудистой системы, а также психосоматическими расстройствами. Установить точный диагноз и назначить соответствующее лечение способен только опытный врач — попытки самолечения могут привести к переходу заболевания в хроническую стадию и вызвать серьезные осложнения.
Эффективные методы, такие как медикаментозная терапия, физиотерапия и профилактические меры, помогают справиться с болевыми ощущениями и устранить причины патологии.
Вопрос-ответ
Как быстро облегчить боль в пояснице?
Для быстрого облегчения боли в пояснице можно попробовать принять удобное положение, например, лечь на спину с подушкой под коленями или на боку с подушкой между ног. Также можно использовать холодный компресс на область боли в течение 15-20 минут, чтобы уменьшить воспаление.
Когда следует обратиться к врачу при болях в пояснице?
Если боль в пояснице не проходит в течение нескольких дней, усиливается или сопровождается другими симптомами, такими как онемение, слабость в ногах, проблемы с мочеиспусканием или лихорадка, необходимо обратиться к врачу для диагностики и назначения лечения.
Какие упражнения могут помочь при болях в пояснице?
Упражнения на растяжку и укрепление мышц спины и живота могут помочь облегчить боль. Например, легкие наклоны, растяжка подколенных сухожилий и укрепляющие упражнения для пресса могут быть полезны. Однако перед началом любых упражнений лучше проконсультироваться с врачом или физиотерапевтом.
Советы
СОВЕТ №1
Если вас прострелило в пояснице, первым делом постарайтесь занять удобное положение. Лягте на ровную поверхность, подложив под колени подушку или свернутое одеяло. Это поможет снять напряжение с поясничных мышц и уменьшить болевые ощущения.
СОВЕТ №2
Примените холодный компресс на область боли в течение первых 48 часов. Это поможет уменьшить воспаление и отек. Оберните лед в полотенце и прикладывайте к пояснице на 15-20 минут с перерывами.
СОВЕТ №3
Избегайте резких движений и поднятия тяжестей в течение первых нескольких дней после появления боли. Дайте своему организму время на восстановление, чтобы избежать усугубления ситуации.
СОВЕТ №4
Если боль не проходит в течение нескольких дней или усиливается, обязательно обратитесь к врачу. Специалист сможет провести диагностику и назначить необходимое лечение, включая физиотерапию или медикаменты.