Что такое ламинэктомия
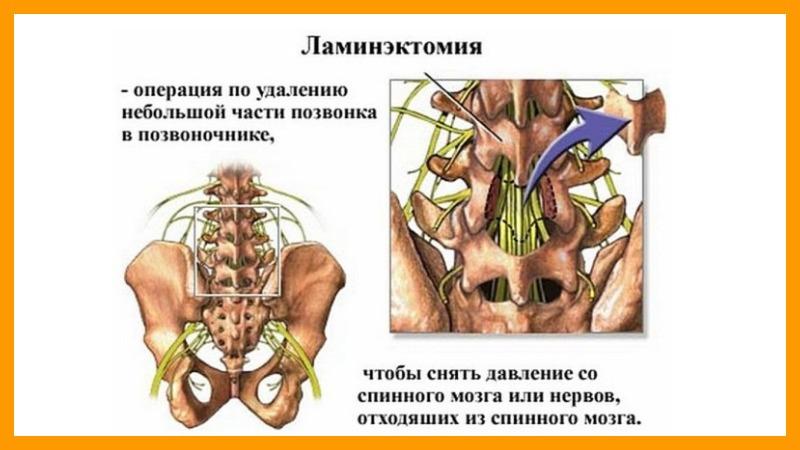
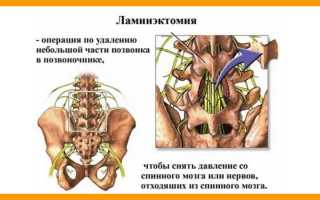
Ламинэктомия представляет собой хирургическую процедуру, в ходе которой удаляется часть позвонка с целью снятия давления на нервные волокна и спинной мозг.
Справочная информация. Название данной операции происходит от двух латинских слов, которые переводятся как «пластина» и «удаление».
Эта хирургическая манипуляция классифицируется на несколько типов в зависимости от различных факторов (классификация представлена в таблице ниже).
| Критерий классификации | Тип операции |
| В зависимости от цели вмешательства | * диагностическая – необходима для осмотра позвоночного канала или проведения биопсии; * лечебная – направлена на выполнение терапевтических мероприятий. |
| На основании объема вмешательства | * тотальная – удаление дужек и остистых отростков; * интерламинарная – вместе с дужкой удаляется часть дужек соседних позвонков и желтая связка; * ламинэктомия со спондилодезом – дополнительно выполняется фиксация позвонков; * костно-пластическая – используются искусственные импланты или аутотрансплантаты; * ламинотомия – фиксация смещенного позвонка без удаления дужки; * гемиламинэктомия (односторонняя, двусторонняя) – удаление только дужек. |
Эта процедура может быть выполнена на любом участке позвоночника. Однако чаще всего ламинэктомия проводится в шейном и поясничном отделах.
Это связано с тем, что шейный отдел является наиболее подвижным и часто подвергается травмам и остеохондрозу. Поясничный отдел, в свою очередь, ежедневно испытывает значительные нагрузки, что увеличивает риск возникновения различных патологий.
Ламинэктомия позвоночника — это хирургическая процедура, направленная на удаление части позвонка, называемой ламина, с целью облегчения давления на спинной мозг или нервные корешки. Врачи отмечают, что данная операция часто применяется при таких состояниях, как стеноз позвоночного канала, грыжи межпозвоночных дисков и другие патологии, вызывающие болевой синдром или неврологические нарушения. Специалисты подчеркивают, что ламинэктомия может значительно улучшить качество жизни пациентов, позволяя им вернуться к привычной активности. Однако, как и любая операция, она сопряжена с определенными рисками, включая инфекцию и осложнения, поэтому важно тщательно взвесить все «за» и «против» перед принятием решения о хирургическом вмешательстве. Врачи рекомендуют рассматривать ламинэктомию как последний шаг после исчерпания консервативных методов лечения.

Показания
Основным показанием для выполнения ламинэктомии является компрессия нервных волокон. Тем не менее, данная операция не является первым вариантом лечения подобных состояний.
Важно знать. Эта процедура назначается только в случае, если консервативные методы лечения не принесли ожидаемых результатов или их эффективность сомнительна.
Хирургическое вмешательство рекомендуется в следующих случаях:
- межпозвонковая грыжа – операция позволяет не только устранить сжатие нервов, но и обеспечить доступ для манипуляций с грыжевым образованием;
- остеофиты (костные наросты) на позвонках;
- наличие спаек;
- опухоли различной природы;
- риск развития частичного или полного паралича из-за компрессии;
- для снятия давления на нервные волокна и коррекции формы позвонков при их деформации (остеохондроз, спондилез, кифоз);
- стеноз позвоночного канала;
- гипертрофия желтой связки позвоночника;
- нарушения функций органов таза в результате сильного сжатия нервных волокон.
Кроме того, операция может быть проведена экстренно при спонтанном сжатии спинного мозга, которое сопровождается нарушением двигательной активности.
| Аспект ламинэктомии | Описание | Возможные последствия |
|---|---|---|
| Цель процедуры | Удаление части или всей дужки позвонка (ламина) для декомпрессии спинного мозга или нервных корешков. | Уменьшение боли, улучшение двигательной функции. |
| Показания | Стеноз позвоночного канала, спондилолистез, грыжа межпозвоночного диска, спинальный стеноз. | |
| Виды ламинэктомии | Полная ламинэктомия, частичная ламинэктомия, гемиламинэктомия. | Различная степень риска осложнений в зависимости от объема вмешательства. |
| Подготовка к операции | Анализы крови, рентген, КТ или МРТ позвоночника, консультации анестезиолога. | |
| Послеоперационный период | Боль в спине, ограничение движений, реабилитация (физиотерапия, ЛФК). | Инфекция, кровотечение, повреждение нервов, нестабильность позвоночника, рецидив симптомов. |
| Возможные осложнения | Инфекция, кровотечение, повреждение нервов, нестабильность позвоночника, синдром «падающего позвонка». | Хроническая боль, ограничение подвижности, необходимость повторной операции. |
| Реабилитация | Физиотерапия, ЛФК, медикаментозная терапия. | Успех реабилитации зависит от индивидуальных особенностей пациента и соблюдения рекомендаций врача. |
Противопоказания
Хирургическое вмешательство не рекомендуется в следующих ситуациях:
- Проблемы со свертываемостью крови.
- Наличие сахарного диабета.
- Инфекционные, воспалительные и аутоиммунные заболевания.
- Слабая иммунная система.
- История травм и операций на позвоночнике.
- Беременность.
- Сердечная недостаточность.
- Пороки сердца.
- Дыхательная недостаточность и инфекционные заболевания органов дыхания.
Кроме того, операцию нельзя проводить, если пациент находится в состоянии средней или тяжелой степени тяжести из-за других сопутствующих заболеваний.
Ламинэктомия позвоночника — это хирургическая процедура, которая вызывает много обсуждений среди пациентов и медицинских специалистов. Многие люди отмечают, что операция помогает облегчить сильные боли в спине и улучшить качество жизни. Однако, как и любая хирургия, она вызывает опасения. Некоторые пациенты делятся своими переживаниями о восстановительном периоде, который может быть длительным и требовать терпения. В то же время, многие отмечают, что после операции они смогли вернуться к привычной активности и избавиться от дискомфорта. Важно, что врачи подчеркивают необходимость индивидуального подхода к каждому случаю, так как результаты могут варьироваться. Обсуждения на форумах и в социальных сетях показывают, что люди ищут поддержку и информацию, чтобы лучше понять, чего ожидать от процедуры и как она может повлиять на их жизнь.

Подготовка
Подготовка включает в себя список необходимых мероприятий, которые должны быть выполнены до операции.
Обратите внимание! Этап подготовки играет ключевую роль в обеспечении высокой эффективности процедуры и помогает минимизировать вероятность осложнений.
Перед проведением хирургического вмешательства необходимо пройти детальное обследование, которое включает следующие диагностические процедуры:
- консультация с врачами (нейрохирургом и анестезиологом);
- рентгенография;
- компьютерная томография (КТ) и магнитно-резонансная томография (МРТ);
- электрокардиография;
- флюорографическое исследование;
- анализы (крови и мочи).
Кроме того, пациенту следует прекратить прием нестероидных противовоспалительных средств (НПВС) и препаратов, разжижающих кровь, за неделю до операции.
Непосредственно перед процедурой рекомендуется соблюдать легкую диету и использовать слабительное средство или очистительную клизму. Прием пищи и жидкости разрешен до 6 часов до начала хирургического вмешательства.
Ход операции
Операция представляет собой сложный и длительный процесс, который включает несколько ключевых этапов:
- Укладка пациента на операционный стол и введение общего наркоза.
- После начала действия наркоза пациента размещают на животе или правом боку, в зависимости от области вмешательства.
- Обработка и подготовка зоны, где будет проводиться операция.
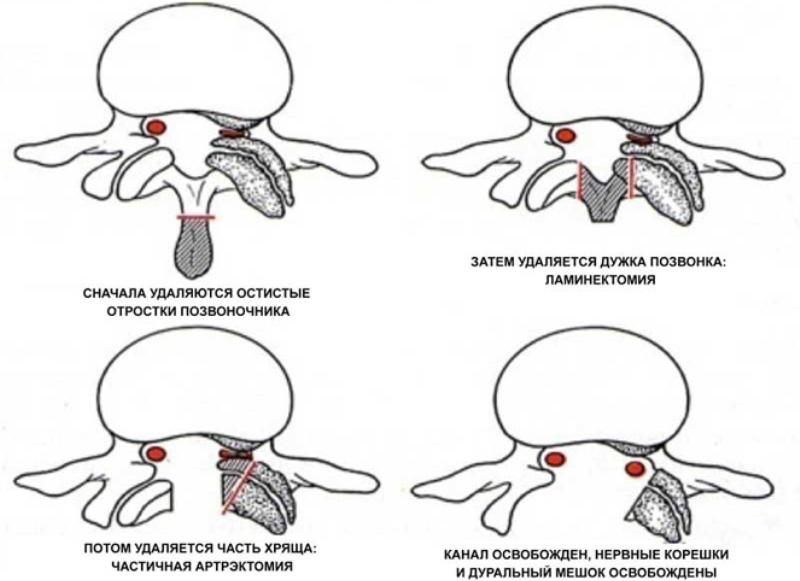
- Выполнение разреза вдоль линии остистых отростков.
- Отодвигание тканей для обеспечения доступа к пораженным позвонкам.
- Далее проводятся лечебные процедуры: удаление остистых отростков и дужек позвонков.
- После завершения всех манипуляций осуществляется послойное сшивание раны и перевязка.
Такое хирургическое вмешательство может занять от 1 до 3 часов, в зависимости от характера патологии и сложности выполняемых процедур.

Возможные осложнения
Негативные последствия хирургического вмешательства зависят от масштабов и сложности процедуры, а также от качества последующей реабилитации. Иногда могут возникать следующие осложнения:
- инфекция раны, спинного мозга или его оболочек;
- кровотечения;
- повреждение нервных волокон и спинного мозга;
- рецидив заболевания (что происходит крайне редко);
- тромбофлебит;
- нарушения мочеиспускания.
К факторам, способствующим возникновению осложнений, относятся пожилой возраст, избыточный вес, наличие вредных привычек и проблемы с кровообращением.
Реабилитация
После хирургического вмешательства пациента помещают в отделение интенсивной терапии. Врачи внимательно контролируют работу сердца, легких и уровень диуреза (устанавливается катетер) до тех пор, пока не восстановится нормальное функционирование всех органов и систем после анестезии.
Приблизительно через сутки пациента переводят в общую палату, где проводятся следующие процедуры:
- Пациенту разрешается вставать и передвигаться.
- Назначаются анальгетики (в некоторых случаях наркотические), так как болевые ощущения могут быть довольно сильными.
- Применяются антибиотики для профилактики инфекционных осложнений.
- Снятие швов – при нормальном процессе восстановления это происходит через 7-10 дней.
- Выписка домой – при отсутствии осложнений пациента также выписывают через 7-10 дней.
Реабилитационный период и жизнь после ламинэктомии позвоночника в течение 1-1,5 месяцев должны строго соответствовать определенным правилам. Пациенту рекомендуется:
- посещать физиотерапевтические процедуры для предотвращения образования рубцов;
- выполнять лечебную физкультуру для укрепления мышечного корсета;
- заниматься лечебным плаванием;
- избегать таких действий, как поднятие тяжестей, вождение автомобиля и длительные нагрузки на позвоночник (долгое сидение или стояние).
Вернуться к обычному образу жизни и работе можно через пару месяцев, но если работа связана с постоянной физической нагрузкой, то не ранее чем через 3-4 месяца.
Заключение
В некоторых случаях хирургическое вмешательство становится единственным эффективным методом лечения. При условии тщательной подготовки, аккуратного проведения процедуры и правильного процесса восстановления можно добиться успешных результатов и свести к минимуму потенциальные негативные последствия.
Вопрос-ответ
Что происходит с костью после ламинэктомии?
Известно, что в местах декомпрессии происходит восстановление костной ткани [1–4]. Постаккини и Чинотти [4] сообщили, что у 88% пациентов наблюдается восстановление костной ткани через 8,6 года после полной или двусторонней ламинэктомии. При этом в двух зарегистрированных случаях наблюдалось выраженное восстановление костной ткани и рестеноз поясничного канала.
Как проводится ламинэктомия?
Суть декомпрессивной ламинэктомии заключается в том, что часть позвонка и/или наросшей ткани удаляется, освобождая таким образом суженный канал. Эта процедура делается с помощью небольшого надреза на спине. В некоторых случаях операция может быть скомбинирована с артродезом (фиксированием позвоночника).
Советы
СОВЕТ №1
Перед принятием решения о ламинэктомии обязательно проконсультируйтесь с несколькими специалистами. Это поможет вам получить полное представление о возможных рисках и преимуществах процедуры, а также альтернативных методах лечения.
СОВЕТ №2
Изучите информацию о процессе восстановления после ламинэктомии. Заранее подготовьтесь к реабилитации, включая физическую терапию и изменения в образе жизни, чтобы ускорить восстановление и минимизировать риск осложнений.
СОВЕТ №3
Обсудите с врачом все ваши текущие медицинские состояния и принимаемые лекарства. Это поможет избежать возможных осложнений во время и после операции, а также позволит врачу лучше адаптировать план лечения под ваши индивидуальные потребности.
СОВЕТ №4
Не стесняйтесь задавать вопросы о самой процедуре, а также о том, что вас ждет в послеоперационный период. Чем больше вы будете знать, тем меньше будет ваше беспокойство, и тем легче пройдет процесс лечения.