Классификация
Синдром делится на категории в зависимости от причин его появления у пациента, поэтому он проявляется в следующих двух формах:
- синдром Шегрена, при котором наблюдаются симптомы, сопровождающиеся признаками аутоиммунных заболеваний;
- болезнь Шегрена, которая подразумевает индивидуальный характер заболевания.
Как осуществляется лечение синдрома Тричера-Коллинза
Заболевание может протекать в хронической или подострой форме.
Врачи отмечают, что лечение синдрома Шегрена требует индивидуального подхода и комплексного подхода к терапии. Основная цель лечения заключается в облегчении симптомов и предотвращении осложнений. Специалисты рекомендуют использовать искусственные слезы и увлажняющие гели для глаз, чтобы справиться с сухостью глаз. Для улучшения состояния слизистых оболочек рта могут быть назначены специальные ополаскиватели и жевательные резинки без сахара.
Кроме того, врачи подчеркивают важность контроля за состоянием иммунной системы. В некоторых случаях могут быть назначены иммуносупрессивные препараты, такие как кортикостероиды, для снижения воспаления. Также рекомендуется регулярное наблюдение у стоматолога и офтальмолога для предотвращения возможных осложнений. Важно, чтобы пациенты активно участвовали в процессе лечения, сообщая врачу о любых изменениях в состоянии здоровья.
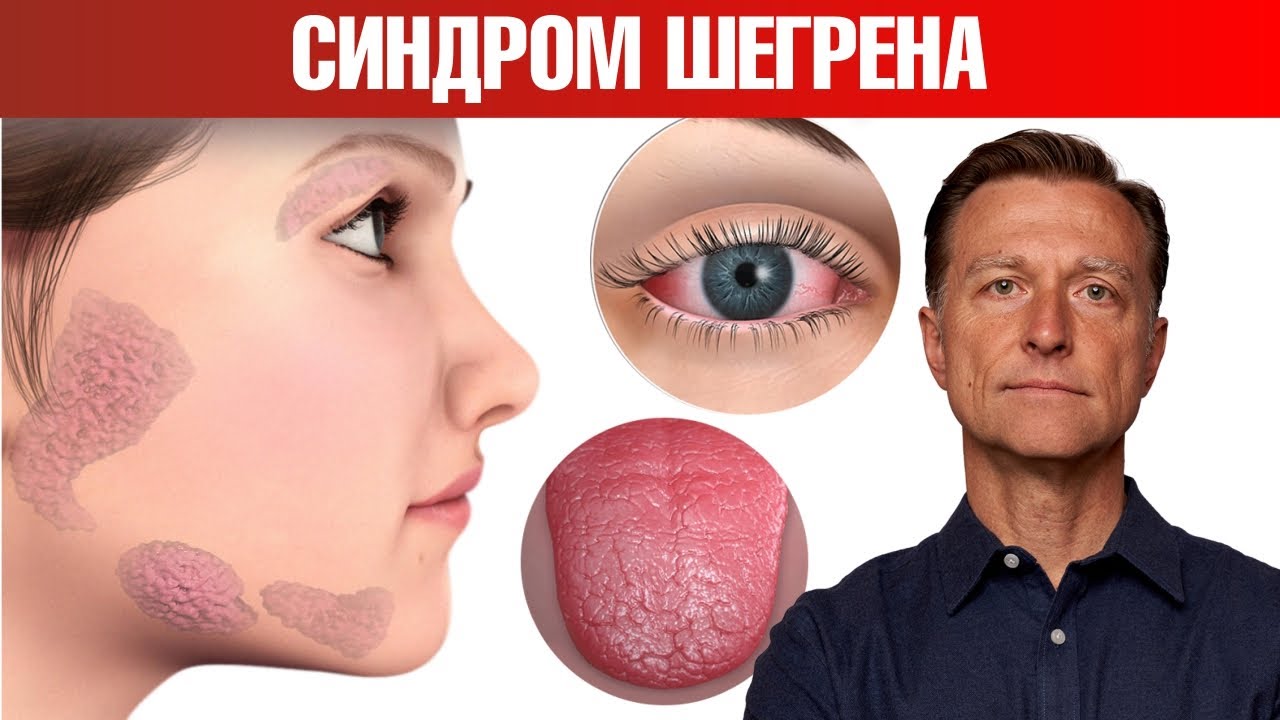
Причины развития
Патология характеризуется поражением желез и снижением их функциональной активности. На сегодняшний день медицина не может точно объяснить, почему это происходит. Существует мнение, что данное состояние может быть связано с нарушениями в работе иммунной системы, вызванными воздействием ретровирусов.
На данный момент нет убедительных доказательств, подтверждающих, что именно ретровирусы играют ключевую роль в развитии этого заболевания.
Иммунная система организма распознает вирусные клетки как чуждые и начинает вырабатывать антитела, что приводит к медленному повреждению тканей. Существует связь между заболеванием и семейным анамнезом, что указывает на наследственный фактор. Часто этот диагноз ставится обоим близнецам, что дополнительно подтверждает влияние генетики.
Считается, что в возникновении заболевания участвуют множество различных факторов:
- стрессовые состояния организма, возникающие на фоне иммунного ответа;
- регуляция защитных функций с участием половых гормонов;
- вирусные инфекции;
- генетические предрасположенности.
| Метод лечения | Цель лечения | Возможные побочные эффекты |
|---|---|---|
| Заместительная терапия (искусственные слезы, слюна) | Смягчение симптомов сухости глаз и рта | Минимальные, могут возникнуть аллергические реакции на компоненты препаратов |
| Противовоспалительные препараты (НПВС, кортикостероиды) | Снижение воспаления и боли в суставах и других органах | Гастрит, язва желудка, повышение артериального давления, повышение уровня сахара в крови (кортикостероиды), остеопороз (при длительном применении кортикостероидов) |
| Иммуномодуляторы (гидроксихлорохин, метотрексат, азатиоприн) | Подавление активности иммунной системы, уменьшение воспаления | Тошнота, рвота, диарея, повреждение печени, снижение количества лейкоцитов, аллергические реакции |
| Препараты для лечения сухости во влагалище (эстрогенные кремы, лубриканты) | Уменьшение сухости и дискомфорта во влагалище | Возможны местные раздражения, при применении эстрогенов — головная боль, набухание молочных желез |
| Физиотерапия (например, тепловые процедуры) | Уменьшение боли и скованности в суставах | Ожоги (при неправильном применении тепловых процедур) |
| Изменение образа жизни (достаточное потребление жидкости, отказ от курения и алкоголя) | Поддержка общего состояния организма, снижение нагрузки на иммунную систему | Нет |
Клиническая картина
Симптомы данной патологии можно разделить на две основные категории:
- Не железистые поражения и общие признаки.
- Проявления нарушений в функционировании слюнных и слезных желез.
Для точного определения диагноза необходимо учитывать данные о нарушениях, касающихся именно слюнных и слезных желез.
Сухость слизистой оболочки в начале ощущается пациентами только в моменты сильной тревоги или при высокой физической нагрузке. Со временем это состояние становится постоянным. Больные начинают чаще запивать пищу, искать различные способы увлажнения ротовой полости и использовать специальные капли для глаз.
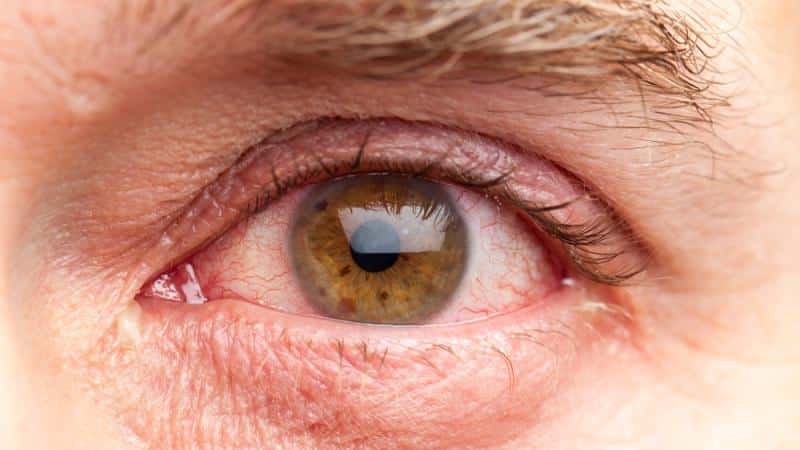
Пациенты отмечают сухость глаз, жжение, покраснение, а также временное накопление белого секрета. Кроме того, ухудшается зрение, появляются точечные отеки и синяки, глазные щели сужаются, а чувствительность к свету увеличивается.
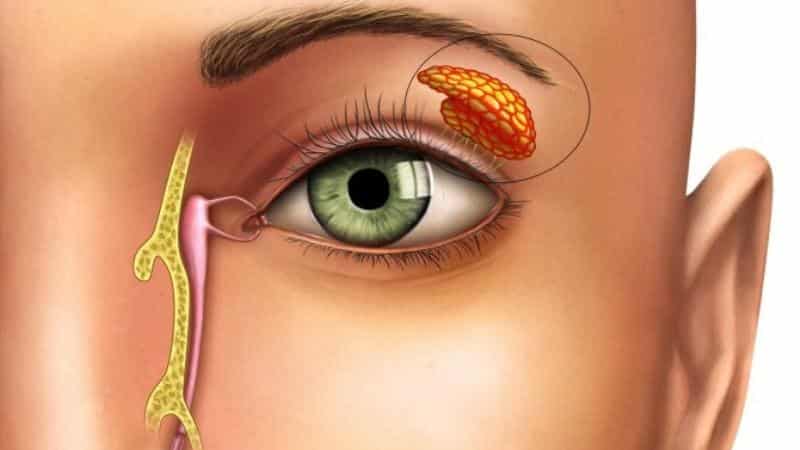
На фоне сухости глаз могут возникать трофические язвы. Также возможно присоединение стафилококковой инфекции, что проявляется гнойными поражениями. Слезные железы могут увеличиваться в размерах.
Еще одним важным симптомом является хронический паренхиматозный паротит, который является обязательным признаком данного синдрома. Часто это состояние сопровождается увеличением лимфатических узлов, появлением кариеса и сухостью.
На начальном этапе сухость может проявляться при незначительных физических или психических нагрузках. По мере прогрессирования заболевания симптомы становятся постоянными.
В 50% случаев заболевание сопровождается рецидивами, при которых слюнные железы увеличиваются, изменяя контуры лица. При нажатии на пораженную область могут возникать болезненные ощущения. В период ремиссии железы значительно уменьшаются, но при новом рецидиве могут оставаться увеличенными. Около 30% пациентов отмечают увеличение желез как во время обострений, так и в период ремиссии.
На фотографиях пациентов видно, что слизистые оболочки рта становятся ярко-красными и блестящими. Ткани становятся очень уязвимыми и могут кровоточить.
Если не предпринять меры по лечению, то:
- Все перечисленные симптомы станут более выраженными.
- Поверхность языка будет покрыта складками, а в корневой зоне возникнет сильное воспаление.
- На слизистых появятся участки с ороговевшими тканями.
- Присоединятся бактериальные и грибковые инфекции.
- Губы покроются корками и трещинами.
- Зубы начнут разрушаться и выпадать.
Также могут проявляться другие важные симптомы, на которые стоит обратить внимание:
- Проблемы с голосом и слухом, а также припухлость, покраснение, зуд, болезненность и жжение слизистых влагалища.
- Часто наблюдается снижение потоотделения, избыточное шелушение кожи и пигментация.
- Симптомы со стороны органов пищеварения, включая патологии ЖКТ, такие как поражение поджелудочной железы, желчного пузыря, проблемы с кишечником и другие.
К нетипичным симптомам относятся боли и ограничение движений в суставах, особенно выраженные по утрам, что со временем может привести к снижению подвижности крупных суставов. У небольшого процента пациентов может наблюдаться мышечная слабость.
Также могут диагностироваться бронхиты, проявляющиеся сильным кашлем и одышкой. Наблюдаются васкулиты, поражения стоп и кистей рук, а также нарушения лицевых нервов.
При диагностическом исследовании могут быть выявлены нарушения в работе эндокринной системы. На многие химические вещества, используемые в быту, может возникать аллергическая реакция.
Синдром Шегрена — это аутоиммунное заболевание, которое вызывает сухость слизистых оболочек, особенно глаз и рта. Люди, столкнувшиеся с этой проблемой, часто делятся своим опытом лечения. Многие отмечают, что важным шагом является правильная диагностика, так как симптомы могут быть схожи с другими заболеваниями. Врачи обычно рекомендуют использовать искусственные слезы и увлажняющие гели для рта, что значительно облегчает состояние. Некоторые пациенты также упоминают о положительном влиянии на здоровье от изменения диеты и приема витаминов. Однако, несмотря на разнообразие методов, индивидуальный подход к каждому случаю остается ключевым. Важно, чтобы лечение проводилось под контролем специалиста, так как синдром может сопровождаться и другими осложнениями. Общение с другими людьми, страдающими от этого заболевания, также помогает найти поддержку и полезные советы.

Диагностирование
Безусловно, симптомы и терапия синдрома Шегрена имеют большое значение, однако гораздо важнее правильно установить диагноз и выявить наличие патологического процесса на ранней стадии.
Диагностика включает в себя выявление вышеупомянутых симптомов.
Также проводятся лабораторные исследования, которые позволяют осуществить дифференциальную диагностику и определить активность патологического процесса:
- антитела к клеткам, которые можно обнаружить с помощью иммунофлуоресцентного метода;
- ревматоидный фактор;
- повышение уровней иммуноглобулинов;
- снижение уровня гемоглобина;
- увеличение скорости оседания эритроцитов (СОЭ).
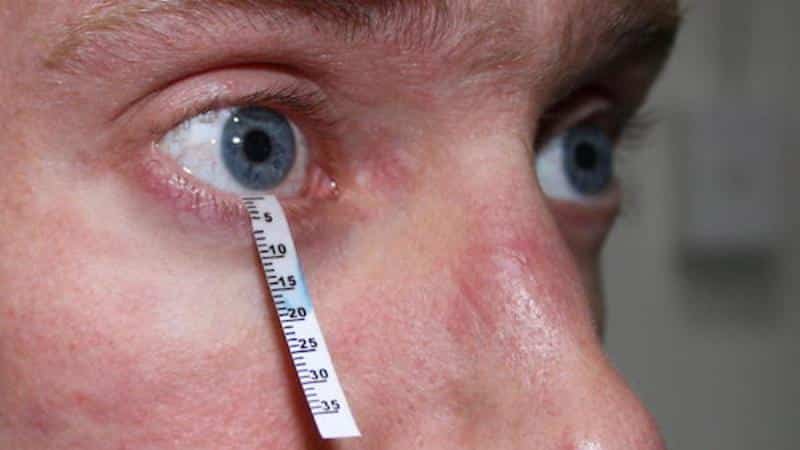
В диагностике данного заболевания также полезно исследование Ширмера, которое помогает определить степень снижения выработки слезной жидкости.
Для оценки функции слюнных желез применяются:
- микроскопическое исследование биоптата;
- сиалография с использованием контрастного вещества;
- измерение объема вырабатываемой слюны за определенный промежуток времени.
Терапия
Методика лечения разрабатывается с учетом стадии заболевания и системных проявлений.
На начальном этапе пациентам назначаются гормональные препараты в низких дозах. По усмотрению врача могут быть добавлены цитостатики. Длительность курса терапии может составлять несколько лет.
При наличии системных симптомов пациентам назначаются иммунодепрессанты в высоких дозах. Также могут быть использованы плазмаферез, плазменная ультрафильтрация и другие методы лечения.
Дополнительные медикаменты назначаются в случае возникновения осложнений или сопутствующих заболеваний. В некоторых случаях требуется соблюдение специальной диеты и ограничение физической активности.

Заключение
В этой статье вы узнали о синдроме Шегрена: что это за заболевание. Этот недуг может значительно ухудшить качество жизни пациента, вплоть до инвалидности. Однако благодаря современным методам диагностики и лечения, данная патология сегодня успешно поддается терапии, и у пациента сохраняются все жизненно важные функции.
Вопрос-ответ
Какие основные методы лечения синдрома Шегрена?
Лечение синдрома Шегрена включает в себя использование искусственных слез для облегчения сухости глаз, препараты для стимуляции слюноотделения, такие как пилокарпин, а также нестероидные противовоспалительные препараты для уменьшения болевого синдрома. В некоторых случаях могут быть назначены кортикостероиды или иммунодепрессанты для контроля воспалительных процессов.
Каковы возможные осложнения синдрома Шегрена?
Синдром Шегрена может привести к различным осложнениям, включая повышенный риск инфекций, особенно в области рта и глаз, а также развитие других аутоиммунных заболеваний. В редких случаях может возникнуть лимфома, поэтому регулярное наблюдение у врача важно для раннего выявления возможных осложнений.
Как можно облегчить симптомы синдрома Шегрена в повседневной жизни?
Для облегчения симптомов рекомендуется пить больше воды, использовать увлажнители воздуха, избегать курения и алкоголя, а также применять специальные гели и капли для глаз. Также полезно следить за диетой, включая в рацион продукты, богатые омега-3 жирными кислотами, и избегать слишком соленой или острой пищи.
Советы
СОВЕТ №1
Обратитесь к специалисту. Если у вас есть подозрения на синдром Шегрена, важно обратиться к врачу-ревматологу или стоматологу, который имеет опыт в диагностике и лечении этого заболевания. Чем раньше будет поставлен диагноз, тем эффективнее будет лечение.
СОВЕТ №2
Следите за уровнем гидратации. Поскольку синдром Шегрена может вызывать сухость во рту и глазах, важно поддерживать достаточный уровень жидкости в организме. Пейте воду регулярно и используйте увлажняющие капли для глаз, чтобы уменьшить дискомфорт.
СОВЕТ №3
Изучите доступные методы лечения. Лечение синдрома Шегрена может включать использование иммунодепрессантов, противовоспалительных препаратов и средств для облегчения симптомов. Обсудите с врачом возможные варианты и выберите наиболее подходящий для вас.
СОВЕТ №4
Применяйте альтернативные методы. Рассмотрите возможность использования методов альтернативной медицины, таких как акупунктура или фитотерапия, которые могут помочь в управлении симптомами. Однако всегда консультируйтесь с врачом перед началом любых новых методов лечения.