Причины
Существует несколько факторов, которые могут способствовать развитию данного заболевания:
- нарушения обмена веществ, из-за которых суставы не получают нужное количество витаминов и минералов;
- механические травмы, спортивные повреждения (вывихи, переломы и т.д.), а также перенесенные операции;
- избыточный вес, который создает дополнительную нагрузку на суставы;
- чрезмерные физические нагрузки (ускоряют процесс разрушения хрящевой ткани суставов);
- генетическая предрасположенность (наследственные факторы);
Отдельно стоит отметить наличие дистрофических заболеваний или межпозвонковой грыжи в области пояснично-крестцового отдела позвоночника.
Также возраст является значимым провоцирующим фактором, поскольку с течением времени часто наблюдается дефицит микроэлементов и метаболические нарушения, что негативно влияет на состояние костной и хрящевой ткани суставов.
Врачи подчеркивают, что лечение остеохондроза коленного сустава должно быть комплексным и индивидуально подобранным. В первую очередь, важно провести диагностику, чтобы определить степень заболевания и сопутствующие проблемы. Консервативные методы, такие как физиотерапия, массаж и лечебная гимнастика, часто оказываются эффективными. Они помогают улучшить кровообращение и укрепить мышцы вокруг сустава. В некоторых случаях назначаются нестероидные противовоспалительные препараты для снятия боли и воспаления. Врач может рекомендовать использование ортопедических средств, таких как бандажи или стельки, для снижения нагрузки на сустав. Если консервативные методы не приносят облегчения, может потребоваться хирургическое вмешательство. Важно, чтобы пациенты следовали рекомендациям специалистов и не занимались самолечением, так как это может усугубить состояние.

Классификация
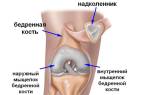
В зависимости от места расположения поражения коленного сустава, можно выделить три основные формы заболевания:
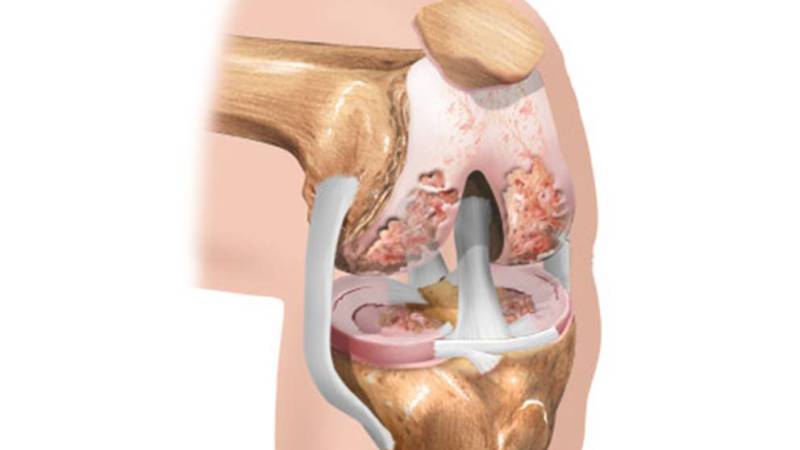
- Заболевание Кенинга – затрагивает хрящевые ткани сустава.
- Болезнь Ларсена-Юханссона – дегенеративные изменения происходят в области надколенника.
- Заболевание Осгуда-Шлаттера – разрушительный процесс затрагивает бугристость большой берцовой кости.
По степени поражения хондроз коленного сустава делится на следующие категории:
- первая степень;
- вторая степень;
- третья степень.
| Метод лечения | Описание | Плюсы/Минусы |
|---|---|---|
| Медикаментозная терапия (НПВС, миорелаксанты, хондропротекторы) | Применение лекарственных препаратов для снятия боли, воспаления и замедления дегенеративных процессов. | Быстрое снятие боли и воспаления (НПВС). Замедление дегенерации (хондропротекторы). Возможны побочные эффекты (НПВС), длительный курс лечения (хондропротекторы). |
| Физиотерапия (УВЧ, магнитотерапия, электрофорез) | Использование физических факторов для улучшения кровообращения, уменьшения боли и воспаления. | Безболезненно, мало побочных эффектов. Может быть неэффективно на поздних стадиях. |
| Лечебная физкультура (ЛФК) | Специально подобранный комплекс упражнений для укрепления мышц, улучшения подвижности сустава и стабилизации коленного сустава. | Укрепление мышц, улучшение подвижности, профилактика обострений. Требует регулярности и правильного выполнения упражнений. |
| Массаж | Ручное воздействие на мышцы и ткани вокруг коленного сустава для улучшения кровообращения, снятия мышечного напряжения и боли. | Улучшение кровообращения, снятие мышечного спазма, расслабление. Может быть болезненным, требует квалифицированного специалиста. |
| Инъекции (гиалуроновая кислота, плазма) | Введение в сустав препаратов для восстановления хрящевой ткани и смазки. | Улучшение смазки сустава, уменьшение боли. Высокая стоимость, возможны побочные эффекты. |
| Хирургическое вмешательство (артроскопия, эндопротезирование) | Оперативное лечение при тяжелых формах остеохондроза, когда консервативные методы неэффективны. | Возможность полного восстановления функции сустава. Высокий риск осложнений, длительный реабилитационный период. |
Первая степень
Первая степень – это начальная стадия дегенеративно-дистрофических изменений в коленном суставе.
На данном этапе наблюдаются лишь легкие болевые ощущения в колене во время бега или ходьбы. В состоянии покоя дискомфорт отсутствует. Деформация сустава на этой стадии, как правило, не выявляется, поскольку разрушение тканей еще незначительно.
Люди, сталкивающиеся с проблемами коленного сустава, часто делятся своим опытом лечения остеохондроза. Многие отмечают, что важным шагом является консультация с врачом, который может назначить индивидуальную программу лечения. Физиотерапия и лечебная физкультура становятся популярными методами, позволяющими укрепить мышцы и улучшить подвижность сустава. Некоторые пациенты упоминают о положительном эффекте от массажа и мануальной терапии, которые помогают снять напряжение и улучшить кровообращение.
Кроме того, многие обращают внимание на важность правильного питания и приема витаминов, таких как кальций и витамин D, для поддержания здоровья суставов. Использование противовоспалительных препаратов и хондропротекторов также часто обсуждается в кругу людей, страдающих от остеохондроза. Однако стоит помнить, что каждый случай индивидуален, и то, что помогло одному, может не подойти другому. Поэтому важно подходить к лечению комплексно и под контролем специалистов.

Вторая степень
Вторая степень – это стадия активного разрушения хрящевой ткани.
Пациент ощущает слабость в коленном суставе, инстинктивно ограничивает движения, которые становятся более скованными из-за усиливающейся боли.
Со временем человек теряет возможность нормально передвигаться, резкие боли утихают лишь в состоянии покоя. При внешнем осмотре наблюдается деформация, нога искривляется в области колена.
Третья степень
Третья степень – это полное разрушение хрящевой и костной ткани.
Боль становится крайне интенсивной и не утихает даже в состоянии покоя. В окружающих мышечных тканях развивается воспаление. Деформированный сустав начинает разрушаться и теряет свою функциональность.
Остеохондроз коленного сустава первой и второй степени имеет наиболее благоприятный прогноз для консервативного лечения, тогда как третья степень заболевания требует хирургического вмешательства.
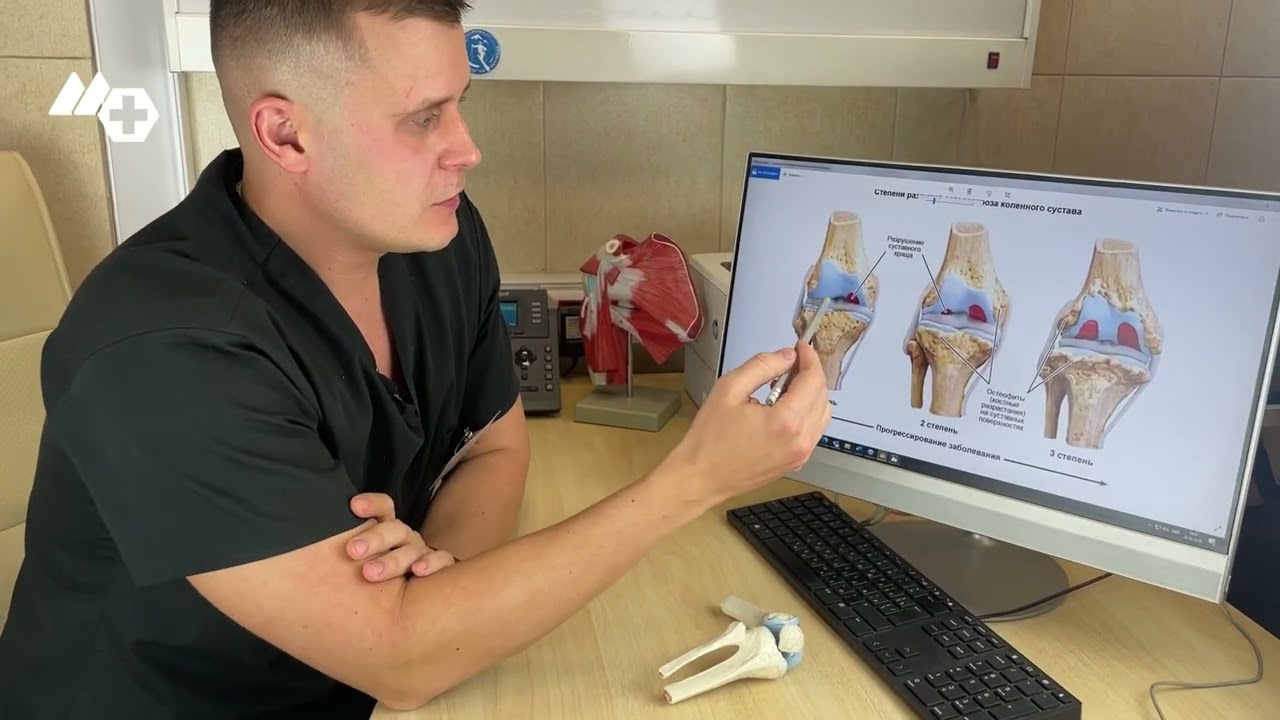
Симптомы
Симптоматика остеохондроза напрямую связана с его стадией, поскольку степень повреждения тканей определяет уровень болевых ощущений.
Основные признаки рассекающего остеохондроза:
- неприятные ощущения и боль в области колена;
- ограниченная подвижность коленного сустава;
- хруст в суставе во время физической активности.
Уникальным признаком 2 и 3 стадии остеохондроза коленного сустава является изменение походки. Под воздействием болевых ощущений человек начинает двигаться иначе, что приводит к увеличению нагрузки на ноги.
Диагностика
Для установления диагноза используются следующие диагностические методы:
- Рентгенография коленного сустава в двух проекциях.
- Компьютерная томография (дает возможность оценить степень деформации костных и хрящевых тканей).
- Магнитно-резонансная томография (позволяет исследовать структуру поврежденной области).
Кроме того, врач может назначить анализы крови и мочи, которые помогут выявить воспалительные процессы, происходящие в организме.
Лечение
Как лечить остеохондроз коленного сустава? Лечение этого недуга нельзя назвать простым. Для достижения полного выздоровления требуется регулярное и комплексное лечение, которое занимает значительное время.
Данная болезнь характеризуется чередованием периодов обострения и ремиссии. Часто остеохондроз может развиваться на протяжении нескольких лет, постепенно усиливая болезненные ощущения и принимая хроническую форму.
При первых признаках заболевания важно обратиться к травматологу или ортопеду. Если после установления диагноза «остеохондроз коленного сустава» симптомы становятся более выраженными, лечение должно быть немедленным и всесторонним.
Консервативное лечение
Консервативные подходы к лечению остеохондроза коленного сустава, как правило, применяются на первых двух стадиях этого заболевания.
Прием медицинских препаратов
Медикаментозная терапия включает в себя назначение следующих категорий препаратов:
- анальгетики;
- нестероидные противовоспалительные средства;
- препараты для уменьшения отечности;
- хондропротекторы;
- витаминные комплексы.
В дополнение к основному лечению могут быть рекомендованы средства, способствующие улучшению кровообращения в пораженной области, восстановлению хрящевой ткани и снятию мышечного напряжения. Также высокоэффективными считаются наружные препараты – гели и мази на основе пчелиного или змеиного яда.
Важно помнить, что таблетки и мази не способны устранить первопричину заболевания, а лишь облегчают проявления. Поэтому врачи всегда дополняют медикаментозное лечение другими методами, что в совокупности обеспечивает необходимый эффект.
Физиотерапия
К данному подходу относятся следующие процедуры:
- электрофорез с димексидом, который наносят на колено;
- ультразвуковая терапия;
- вибротерапия;
- лазерная терапия;
- ударно-волновая терапия;
- магнитная терапия.
Среди противопоказаний к перечисленным методам можно выделить онкологические заболевания и сердечно-сосудистые расстройства, такие как гипертония и сердечная недостаточность. Основной принцип работы физиотерапевтических методов заключается в использовании электрического тока, акустических волн, лазера, вибраций или магнитных полей для улучшения кровообращения в тканях сустава, уменьшения болевых ощущений и снижения отечности.
Хирургическое лечение
Оперативное вмешательство становится необходимым, когда консервативные методы лечения не приносят результатов, а также при значительном разрушении хрящевой ткани коленного сустава.
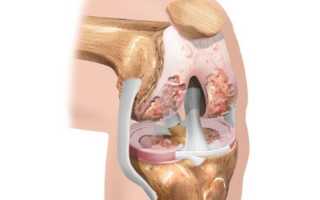
Процедура включает в себя удаление части хряща, а в случаях серьезного разрушения, характерного для последней стадии заболевания, может потребоваться полное удаление сустава. На место поврежденной ткани устанавливается имплант.
Современные методы коленной пластики выполняются с минимальным воздействием на организм пациента и позволяют полностью восстановить подвижность. Среди наиболее безопасных и эффективных процедур выделяются мозаичная артропластика и имплантация хрящевой ткани, взятой у самого пациента.
Упражнения
Лечебная физкультура назначается пациентам с осторожностью, и рекомендуется выполнять упражнения под наблюдением квалифицированного инструктора. Большинство из них выполняются в положении лежа на спине, с постепенным увеличением нагрузки. Наиболее популярные упражнения включают: имитацию езды на велосипеде, сгибание и разгибание колена, как в положении на спине, так и на животе.
Все движения следует выполнять медленно, чтобы предотвратить дальнейшую деформацию поврежденного сустава. Лечебная физкультура показана только в период ремиссии и направлена на развитие подвижности сустава и улучшение кровообращения в его тканях.
Народные средства
Как можно лечить остеохондроз коленного сустава в домашних условиях? Ответ врача будет однозначным – это невозможно. Использование народных средств для лечения остеохондроза колена может служить лишь дополнением к основному лечению, но не может заменить полноценную терапию.
Для ускорения процесса восстановления можно использовать:
- Компресс из капустного сока: шершавая повязка, пропитанная соком, накладывается на колено на несколько часов.
- Настойка из прополиса и пчелиного яда: необходимо, чтобы пчела укусила пациента, после чего место укуса обрабатывается прополисом.
- Компресс на основе календулы, зверобоя и водки: марля, смоченная смесью, состоящей из 1 столовой ложки каждого ингредиента, накладывается на колено на пару часов.
Также положительный эффект могут оказать: компресс из лопуха, настойки чистотела и березовых почек, а также мумие (смесь смолы и меда, которой натирают колено на ночь).
Профилактика
Чтобы минимизировать вероятность возникновения остеохондроза коленного сустава, рекомендуется:
- Регулярно заниматься лечебной физкультурой или спортом, правильно распределяя нагрузку на суставы.
- Полностью отказаться от курения и употребления алкогольных напитков.
- Своевременно лечить заболевания и воспалительные процессы.
- Внимательно следить за ощущениями в колене во время ходьбы и бега.
- Соблюдать правильное и сбалансированное питание.
- Избегать возможных травм.
- При наличии избыточного веса – снижать массу тела.
Заключение
Остеохондроз коленного сустава имеет положительный прогноз, если обратиться к специалисту вовремя и пройти комплексное лечение. Не рекомендуется заниматься самолечением, так как запущенные случаи заболевания требуют хирургического вмешательства.
Профилактические меры и внимательное отношение к состоянию суставов являются ключевыми факторами для поддержания их здоровья.
Вопрос-ответ
Какие симптомы указывают на остеохондроз коленного сустава?
Симптомы остеохондроза коленного сустава могут включать боль в области колена, ограничение подвижности, хруст при движении, отечность и мышечную слабость. Важно обратить внимание на эти признаки и обратиться к врачу для диагностики.
Каковы основные методы лечения остеохондроза коленного сустава?
Лечение остеохондроза коленного сустава может включать консервативные методы, такие как физиотерапия, массаж, применение противовоспалительных препаратов и хондропротекторов. В более тяжелых случаях может потребоваться хирургическое вмешательство.
Какую роль играет физическая активность в лечении остеохондроза коленного сустава?
Физическая активность играет важную роль в лечении остеохондроза, так как укрепляет мышцы вокруг сустава, улучшает кровообращение и способствует восстановлению хрящевой ткани. Однако важно выбирать щадящие виды упражнений, чтобы не усугубить состояние.
Советы
СОВЕТ №1
Регулярно выполняйте специальные упражнения для укрепления мышц вокруг коленного сустава. Это поможет улучшить стабильность и снизить нагрузку на сустав. Консультируйтесь с врачом или физиотерапевтом для подбора безопасного и эффективного комплекса упражнений.
СОВЕТ №2
Следите за своим весом. Избыточная масса тела увеличивает нагрузку на коленные суставы, что может усугубить симптомы остеохондроза. Сбалансированное питание и физическая активность помогут поддерживать нормальный вес.
СОВЕТ №3
Используйте ортопедические средства, такие как наколенники или стельки, чтобы уменьшить нагрузку на суставы и обеспечить дополнительную поддержку. Это может помочь снизить болевые ощущения и улучшить качество жизни.
СОВЕТ №4
Не забывайте о регулярных визитах к врачу для мониторинга состояния коленного сустава и корректировки лечения. Это поможет избежать осложнений и улучшить результаты терапии.