Почему развивается сахарный диабет?
- генетическая предрасположенность;
- заболевания поджелудочной железы;
- нарушение обмена веществ и ожирение;
- интоксикация организма;
- вирусные заболевания.
Генетическая предрасположенность, на сегодняшний день, является спорным фактором. Действительно, гены, провоцирующие развитие патологии, передаются по наследству, однако это не означает стопроцентную вероятность развития заболевания.
Если у двух родителей диагностирован инсулинозависимый сахарный диабет, вероятность развития патологии у ребенка не превышает 17-20%. Если болеет только один родитель, эта вероятность сокращается до 4-5%.
Различают СД 1 и 2 типа, причем второй тип заболевания также бывает инсулинозависимый.
Характерным отличием двух форм является причина развития патологии. Инсулинозависимая форма 1 типа развивается вследствие угнетения клеток, производящих инсулин, в результате выработка гормона сокращается на 95%, и производимого организмом вещества недостаточно для нормализации уровня сахара.
СД 2 типа является приобретенной формой болезни, которая развивается на фоне нарушения углеводного обмена и ожирения. Болезнь характеризуется невосприимчивостью клеток к инсулину и глюкозе, в результате глюкоза не расходуется и накапливается в организме.
Диагностика [ править | править код ]
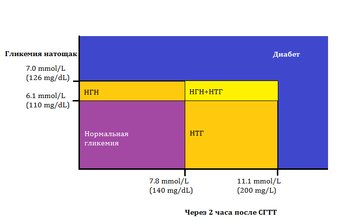
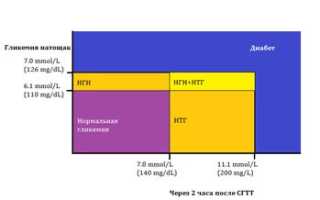
Критерии диагностики СД 2: [13]
- Гликированный гемоглобин (HbAlc ≥ 6,5 %);
- Глюкоза плазмы натощак (≥ 7 ммоль/л);
- Глюкоза плазмы через 2 ч ОГТТ (оральный глюкозотолерантный тест) (≥ 11 ммоль/л);
- Глюкоза плазмы при случайном определении, симптомы гипергликемии или метаболической декомпенсации (≥11 ммоль/л).
Этиология и патогенез
Дефицит инсулина в организме развивается вследствие недостаточной его секреции β-клетками островков Лангерганса поджелудочной железы.
Вследствие инсулиновой недостаточности, инсулинзависимые ткани (печёночная,жировая и мышечная) теряют способность утилизировать глюкозу крови и, как следствие, повышается уровень глюкозы в крови (гипергликемия) — кардинальный диагностический признак сахарного диабета.
Вследствие инсулиновой недостаточности в жировой ткани стимулируется распад жиров, что приводит к повышению их уровня в крови, а в мышечной ткани — стимулируется распад белков, что приводит к повышенному поступлению аминокислот в кровь.
Субстраты катаболизма жиров и белков трансформируются печенью в кетоновые тела, которые используются инсулиннезависимыми тканями (главным образом мозгом) для поддержания энергетического баланса на фоне инсулиновой недостаточности.
Глюкозурия является адаптационным механизмом выведения повышенного содержания глюкозы из крови, когда уровень глюкозы превышает пороговое для почек значение (около 10 ммоль/л). Глюкоза является осмоактивным веществом и повышение ее концентрации в моче стимулирует повышенное выведение и воды (полиурия), что в конечном счете может привести к дегидратации организма, если потеря воды не компенсируется адекватным повышенным потреблением жидкости (полидипсия).
Вместе с повышенной потерей воды с мочой теряются и минеральные соли — развивается дефицит катионов натрия, калия, кальция и магния, анионов хлора, фосфата и гидрокарбоната[3].
Выделяют 6 стадий развития СД1. 1)Генетическая предрасположенность к СД1, ассоциированная с системой HLA.
2)Гипотетический пусковой момент. Повреждение β — клеток различными диабетогенными факторами и триггирование иммунных процессов.
У больных уже определяются выше перечисленные антитела в небольшом титре, но секреция инсулина еще не страдает. 3)Активный аутоиммунный инсулинит.
Титр антител высок, уменьшается количество β-клеток, снижается секреция инсулина. 4)Снижение стимулированной глюкозой секреции И.
В стрессовых ситуациях у больного можно выявить преходящее НТГ (нарушение толерантности к глюкозе) и НГПН (нарушение содержания глюкозы плазмы натощак). 5)Клиническая манифестация СД, в том числе с возможным эпизодом «медового месяца».
Секреция инсулина резко снижена, так как погибло более 90 % β-клеток. 6)Полная деструкция β-клеток, полное прекращение секреции инсулина.
В основе патогенетического механизма развития диабета 1 типа лежит недостаточность выработки инсулина эндокринными клетками поджелудочной железы (β-клетки поджелудочной железы), вызванное их разрушением под влиянием тех или иных патогенных факторов (вирусная инфекция, стресс, аутоиммунные заболевания и др.).
Глюкозурия является адаптационным механизмом выведения повышенного содержания глюкозы из крови, когда уровень глюкозы превышает пороговое для почек значение (около 10 ммоль/л). Глюкоза является осмоактивным веществом и повышение ее концентрации в моче стимулирует повышенное выведение и воды (полиурия), что в конечном счете может привести к дегидратацииорганизма, если потеря воды не компенсируется адекватным повышенным потреблением жидкости (полидипсия).
Вместе с повышенной потерей воды с мочой теряются и минеральные соли — развивается дефицит катионовнатрия, калия, кальция и магния, анионовхлора, фосфата и гидрокарбоната[3].
Осложнения
Диабет 1 и 2 типа очень часто приводит к развитию как хронических, так и краткосрочных осложнений. Но если кратковременные осложнения можно легко и достаточно быстро устранить, то хронические осложнения плохо поддаются медикаментозной коррекции и негативно влияют на продолжительность и качество жизни диабетика.
Наиболее распространенным краткосрочным осложнением сахарного диабета как 1, так и 2 типа является гипогликемия – состояние, вызванное резким снижением количества глюкозы в крови. У диабетиков гипогликемия может быть спровоцирована неправильным соотношением доз инсулина и количеством потребляемой еды.
Чаще всего такое состояние развивается у пациентов с диабетом 1 типа. Иногда от гипогликемии страдают и больные с диабетом 2 типа, принимающие препараты на основе производных мочевины. Если вовремя не обратиться за медицинской помощью, резкое падение уровня сахара в крови может привести к обмороку и коме.
Кроме того, множественные повреждения мелких сосудов в глазах приводит к диабетической ретинопатии, которая без соответствующего лечения заканчивается полной слепотой.
Если из-за диабета 1 или 2 типа нарушается проводимость нервов, то пациент может отмечать снижение болевого порога в области кистей рук и ступней, со временем распространяющееся по всей конечности. Также в число симптомов могут входить сильные головокружения в вертикальном положении, нарушения эрективной функции у представителей сильного пола.
Снижение же чувствительности в нижних конечностях в сочетании с существенным замедлением процессов регенерации и заживления способствует развитию синдрома диабетической стопы, при котором на ступнях появляются незаживающие язвы.
При поражении мелких кровеносных сосудов в почках может развиться почечная недостаточность, в том числе и самый тяжелый вариант данного заболевания, требующий пересадки почки или же пожизненного диализа.
По статистике смерть пациента чаще всего наступает из-за осложнений, вызвавших нарушение работы сердечно-сосудистой системы. Однако постоянная регуляция уровня глюкозы, соответствующая диета и умеренные физические нагрузки способны увеличить продолжительность и повысить качество жизни диабетика.
Наиболее опасным осложнением сахарного диабета инсулиннезависимой и инсулинозависимой формы является диабетическая кома. Для состояния характерны такие признаки, как головокружения, приступы рвоты и тошноты, помутнение сознания, обморок. В этом случае необходима срочная госпитализация для проведения реанимационных мероприятий.
Инсулинозависимый либо инсулиннезависимый сахарный диабет с множественными осложнениями – это следствие безалаберного отношения к своему здоровью. Проявления сопутствующих патологий связаны с курением, алкоголем, сидячим образом жизни, несоблюдением правильного питания, несвоевременным диагностированием и безрезультативной терапией. Какие же осложнения характерны при прогрессировании заболевания?
https://www.youtube.com/watch?v=8VzEwGnreqg
Ранее предполагалось, что инсулинорезистентность связана с какой-либо патологией рецептора инсулина. И действительно, описана форма диабета II типа, обусловленная образованием аутоантител к рецептору инсулина (диабет, сочетающийся с акантозом и красной волчанкой).
Однако этот вариант диабета редок. Основной же причиной, по которой развивается инсулиннезависимый диабет 2 типа, являются передаваемые по наследству мутации генов, кодирующих различные компоненты системы регуляторных белков и ферментов, передающих сигнал инсулина от рецептора в клетку, т.е. патология пострецепторного аппарата клеток-мишеней.
Эти мутации разнообразны. Резистентность клеток к инсулину не всегда сопровождается диабетом — островковый аппарат поджелудочной железы, подвергаясь компенсаторной гипертрофии, способен вырабатывать намного больше инсулина, чем его требуется в норме.
И только в том случае, когда компенсаторные возможности поджелудочной железы истощаются, инсулинорезистентность начинает проявляться диабетом II типа. Такое происходит в пожилом возрасте и при воздействии ряда внешних факторов, главными из которых являются неправильное питание, приводящее к ожирению, а также избыточная продукция (или введение в организм) контринсулярных гормонов, что может наблюдаться при гиперкортицизме, акромегалии, беременности и пр.
Избыточное питание приводит к длительной гипергликемии и таким образом создает дополнительную нагрузку на инсулярный аппарат. Похожим эффектом обладают и контринсулярные гормоны.
Особую опасность представляют собой осложнения инсулиннезависимого сахарного диабета, которые поражают абсолютно все органы и системы человеческого организма. Клетки-мишени для свободного инсулина: гепатоциты печени, клетки скелетных мышц; для связанного с белками инсулина: адипоциты жировой ткани.
Клетки нервной ткани и ЦНС не имеют белков-рецепторов к инсулину, т.е. при сахарном диабете нарушения метаболизма в нервных клетках и ЦНС не происходит (транспорт глюкозы в клетки нервной ткани не требует инсулина).
Инсулин в клетках-мишенях влияет на активность ферментов обмена углеводов, липидов, белков, минеральный обмен.
| Биохимический тест | Направление изменений |
| Глюкоза в крови | Повышение |
| Глюкоза в моче | ( ) |
| Инсулин в крови | Снижение или норма |
| Соматотропин (антагонист инсулина) | Повышение |
| АКТГ (антагонист инсулина) | Повышение |
| Гидрокортизон (антагонист инсулина) | Повышение |
| Адреналин (антагонист инсулина) | Повышение |
| Глюкагон (антагонист инсулина) | Повышение |
- Кетоацидоз, гиперосмолярная кома
- Гипогликемическая кома (в случае передозировки инсулина)
- Диабетическая микро- и макроангиопатия — нарушение проницаемости сосудов, повышение их ломкости, повышение склонности к тромбозам, к развитию атеросклероза сосудов;
- Диабетическая артропатия — боли в суставах, «хруст», ограничение подвижности, уменьшение количества синовиальной жидкости и повышение её вязкости;
Причины развития болезни
Несмотря на колоссальный объем проведенных исследований, доктора и ученые не могут дать точного ответа на вопрос о причине появления сахарного диабета.
Что именно подвергает иммунную систему работать против самого организма, остается пока что загадкой.
Однако проведенные исследования и эксперименты не были напрасными.
Отметить конкретные причины появления данного типа диабета затруднительно. Однако можно выделить предрасполагающие факторы, например, наследственную предрасположенность.
Отдельного внимания заслуживает вирусная инфекция (перенесенный вирусный гепатит, краснуха и другие). Инсулинозависимый сахарный диабет может развиваться под воздействием токсических компонентов, например, пестицидов, нитрозаминов и даже лекарственных наименований.
Кроме того, обращают внимание на аутоиммунные реакции — диффузный токсический зоб, тиреотоксикоз и другие.
В основе развития болезни лежит гибель около 90% В-клеток поджелудочной, отвечающих за выработку инсулина. Это вызывает его недостаток, концентрация сахара в крови увеличивается, а для клеток инсулин недоступен.
Сахарный диабет 1 типа встречается чаще у ребенка или молодых людей, а инсулинозависимый сахарный диабет 2 типа у людей старшего и среднего возраста. Причины, вызывающие эндокринное нарушение в организме до сих пор не определены. Но сформированы факторы, вызывающие развитие клинической картины патологии:
- унаследованная склонность к заболеванию — детский диабет;
- перенесение заболеваний, вызванных вирусом: гепатит;
- паротит;
- краснуха.
воздействие токсических веществ:нарушение защитных сил в организме;ожирение — инсулино-независимый СД 2 типа.
Невзирая на внушительное количество проведенных исследований, современные доктора и ученые не могут правильно ответить на вопрос: почему появляется сахарный диабет первого типа?
Что заставляет иммунную систему функционировать против себя, пока остается тайной. Однако все же проведенные ранее исследования не были напрасными.
При помощи большого количества экспериментов, специалисты смогли выяснить, что существуют некоторые факторы, при наличии которых возрастает вероятность появления инсулинозависимого и инсулиннезависимого сахарного диабета.
Прогнозы при патологии
Если пациент будет поддерживать глюкозу на необходимом уровне, то ему удастся продлить себе жизнь и избежать многих осложнений. Также не следует отклоняться от диетического питания, которое также в большой мере влияет на благополучный исход.
Как правило, первые патологические признаки проявляются у инсулиннезависимых пациентов через 10—15 лет после начала болезни. При осложненной форме сахарного диабета прогноз для больных неутешительный, нередко наступает летальный исход.
Как это ни печально, но окончательно победить сахарный диабет современная медицина не в силах. Однако она вполне может своевременно корректировать отклонения, которые вызывает в организме человека повышенная концентрация глюкозы, то есть сахарный диабет 2 типа.
История болезни, прогноз этого заболевания во многом, если не во всем, будет зависеть от отношения к нему самого больного. При тщательном контроле с его стороны за уровнем сахара и другими показателями, необходимой лекарственной коррекции, соблюдении диеты и рекомендаций врачей, можно долгие годы избегать развития осложнений.
Клиническая картина
Заболевание характеризуется нарушением всех обменных процессов в организме. При этом, в первую очередь, страдает белковый и углеводный обмен, иммунитет и водный обмен. Как правило, эта форма патологии развивается в молодом возрасте. Для СД характерны следующие симптомы:
- увеличение потребления воды в связи с постоянно возрастающей жаждой;
- быстрая утомляемость;
- стремительная потеря веса, которая сопровождается возрастанием аппетита;
- симптомы интоксикации организма;
- кожные раздражения и высыпания;
- увеличение частоты мочеиспускания;
- нервные расстройства – раздражительность, бессонница, апатия.
Болезнь поражает все системы организма. Часто происходит снижение остроты зрения. Больные жалуются на судороги и онемение нижних конечностей. Для СД характерно ухудшение иммунитета и увеличение частоты инфекционных заболеваний.
Характерным симптомом является запах ацетона в выдыхаемом воздухе, что характеризует развитие кетоацидоза.
Инсулинозависимый тип болезни чреват серьезными осложнениями. Если не принять необходимые меры сразу при обнаружении первых симптомов, высок риск диабетической комы.
Советы
- Необходимо ежедневно контролировать сахар по глюкометру натощак и через два часа после еды, вести дневник питания, подсчитывать ХЕ.
- Избегать длительных перерывов в приемах пищи, внезапной интенсивной физической активности и приема алкоголя. Все это может привести к гипогликемии (снижению сахара менее 2,5 ммоль/л), которая сопровождается резкой слабостью, дрожью в теле и обильным потоотделением. Поэтому если предстоит незапланированная физическая нагрузка, обязательно скушайте, например, одно яблоко или бутерброд.
- Выходя из дома всегда берите с собой быстроусвояемые углеводы: кусочки сахара, глюкозу в таблетках, сладкий сок.
- Все расходные материалы: иголки, шприцы, скарификаторы, только для одноразового и индивидуального использования. Важно, чтобы флакон с тест-полосками был всегда плотно закрыт, т.к. отсыревшие полоски завышают показатели сахара. Так же имейте дома полоски для обнаружения ацетона в моче.
- Не реже 1 раза в полгода посещайте эндокринолога для контроля клинических показателей крови и мочи.
- Рекомендуется посещать «школу диабета».
Классификация
- По тяжести течения: легкое течение
- средней степени тяжести
- тяжелое течение
По степени компенсации углеводного обмена:
фаза субкомпенсациифаза декомпенсацииПо осложнениям:
Диабетическая полинейропатияДиабетическая артропатияДиабетическая офтальмопатия, ретинопатияДиабетическая нефропатияДиабетическая энцефалопатия
Сахарный диабет (СД) – заболевание аутоиммунного происхождения, которое характеризуется полным либо частичным прекращением продуцирования сахаропонижающего гормона под названием «инсулин». Такой патогенный процесс приводит к накоплению в крови глюкозы, которая считается «энергетическим материалом» для клеточных и тканевых структур.
В свою очередь, ткани и клетки недополучают необходимую энергию и начинают расщеплять жиры и белки.
Инсулин является единственным гормоном в нашем организме, который способен регулировать показатели сахара в крови. Его производят бета-клетки, которые располагаются на островках Лангерганса поджелудочной железы.
Однако в человеческом организме существует большое количество других гормонов, повышающих концентрацию глюкозы. Это, к примеру, адреналин и норадреналин, «командные» гормоны, глюкокортикоиды и прочие.
На развитие СД влияет достаточно много факторов, о которых будет рассказано далее. Считается, что нынешний образ жизни оказывает большое влияние на эту патологию, поскольку современные люди чаще страдают ожирением и не занимаются спортом.
Наиболее распространенными типами заболевания являются:
- инсулинозависимый сахарный диабет 1 типа (ИЗСД);
- инсулиннезависимый сахарный диабет 2 типа (ИНСД);
- гестационный диабет.
Инсулинозависимый сахарный диабет 1 типа (ИЗСД) является патологией, при которой выработка инсулина полностью прекращается. Многие ученые и врачи полагают, что главной причиной развития ИЗСД 1 типа является наследственность.
Это заболевание требует постоянного контроля и терпения, поскольку на сегодняшний день не существует препаратов, которые смогли бы полностью излечить пациента. Инъекции инсулина – это неотъемлемая часть лечения инсулинозависимого сахарного диабета.
Инсулиннезависимый сахарный диабет 2 типа (ИНСД) характеризуется нарушением восприятия клеток-мишеней к сахаропонижающему гормону. В отличие от первого типа, поджелудочная железа продолжает производить инсулин, но клетки начинают неправильно реагировать на него.
Таким типом заболевания, как правило, страдают люди старше 40-45 лет. Ранняя диагностика, диетотерапия и физическая активность позволяют избежать медикаментозного лечения и инсулинотерапии.
Гестационный диабет развивается в период беременности. В организме будущей матери происходит гормональная перестройка, в результате которой показатели глюкозы могут увеличиваться.
При правильном подходе к терапии заболевание проходит после родов.
Как уже отмечалось ранее, инсулинозависимый диабет считается первым типом заболевания.
Клиника
- гипергликемия. Симптомы, обусловленные повышением уровня сахара в крови: полиурия, полидипсия, похудание при сниженном аппетите, сухость во рту, слабость
- микроангиопатии (диабетическая ретинопатия, нейропатия, нефропатия),
- макроангиопатии (атеросклероз коронарных артерий, аорты, сосудов ГМ, нижних конечностей), синдром диабетической стопы
- сопутствующая патология (фурункулез, кольпиты, вагиниты, инфекция мочеполовых путей)
Легкий СД — компенсирован диетой, осложнений нет (только при СД 2) Средней тяжести СД — компенсируется ПССП или инсулином, выявляются диабетические сосудистые осложнения 1-2 степени тяжести. Тяжелый СД — лабильное течение, осложнения 3ей степени тяжести (нефропатия, ретинопатия, нейропатия).
Как распознать гипергликемию?
Стремительное увеличение концентрации глюкозы является следствием развития «сладкого недуга». Инсулинозависимый диабет может долгое время не давать о себе знать, потихоньку разрушая сосудистые стенки и нервные окончания практически всех органов человеческого организма.
Тем не менее, при инсулинозависимом сахарном диабете проявляется очень много признаков. Человек, внимательно относящийся к своему здоровью, сможет распознать сигналы организма, свидетельствующие о гипергликемии.
Итак, какие симптомы характерны для инсулинозависимого сахарного диабета? Среди двух главных выделяют полиурию (учащенное мочеиспускание), а также постоянную жажду. Они связаны с работой почек, которые фильтруют нашу кровь, избавляя организм от вредных веществ.
Избыток сахара является тоже токсином, поэтому выводится из организма с мочой. Увеличенная нагрузка на почки приводит к тому, что парный орган начинает черпать недостающую жидкость из мышечной ткани, вызывая такие симптомы инсулинозависимого диабета.
Симптомы
Жажда может быть как ярко выраженной, так и едва ощутимой. То же самое касается и учащенного мочеиспускания. К сожалению, диабет 2 типа часто выявляется случайно. Однако при таком заболевании крайне важна ранняя диагностика. Для этого нужно регулярно сдавать анализ крови на уровень сахара.
При ярко выраженной жажде пациент может выпивать до 3-5 л в день. Отмечаются частые ночные хождения в туалет.
Вышеуказанные тяжелые симптомы у 20-30 % пациентов являются первыми очевидными признаками диабета. Поэтому крайне важно ежегодно сдавать анализы, чтобы избежать подобных состояний.
zdorov.online
Основные признаки заболевания 1 и 2 типа, включают в себя:
- сухость во рту и сильную жажду (особенно вечером);
- нарушения сна (чаще всего вызванные ночными походами в туалет);
- частое мочеиспускание;
- расстройства зрения;
- снижение работоспособности.
А у некоторых больных диабет начинается с сильного кетоацидоза, который проявляется:
- рвотой, тошнотой, болями в животе;
- сонливостью;
- спутанностью сознания;
- запахом ацетона изо рта.
В таком случае человеку требуется безотлагательная медицинская помощь, поскольку ее отсутствие может привести к тяжелому обезвоживанию и даже коме.
Важно отметить, что при данном виде болезни нарушаются все существующие формы обмена: электролитного, белкового, ферментативного, иммунного, пептидного и водного.
Основными признаками наличия эндокринного недуга в организме являются следующие:
- жажда;
- сухость слизистых оболочек ротовой полости;
- усталость;
- боль в голове;
- стремительная утрата веса при хорошем аппетите;
- учащенное и обильное мочеиспускание;
- зуд;
- тошнота;
- нарушения сна;
- нарушения зрительной функции.
Симптомы диабета II-го типа мало отличаются от симптомов I типа, но проявляются менее выражено, в результате чего может пройти несколько лет от начала заболевания, прежде чем будет поставлен диагноз «сахарный диабет»:
- Повышенная жажда;
- Частое мочеиспускание;
- Постоянный голод;
- Сухость во рту, зуд кожи, фурункулы;
- Усталость;
- Сердечные аритмии.
Лечение
Сахарный диабет эрадикации (полной ликвидации) не поддается, независимо от типа заболевания. Терапевтическая тактика направлена на длительное удержание патологии в стадии компенсации и профилактику осложнений. В комплексном лечении используются инсулинотерапия (регулярные инъекции определенных доз медицинского инсулина), специальная диабетическая диета, рациональные физические нагрузки, средства народной медицины.
В обязанности диабетика входит ежедневный мониторинг показателей сахара, регулярные визиты к врачу, соблюдение диетического рациона, ведение «Дневника диабетика» (с точным указанием времени, дозы лекарства, продуктов и напитков), своевременная сдача анализов мочи и крови. Самостоятельный анализ производится с помощью персонального портативного измерителя – глюкометра. Использование любых методов нетрадиционной медицины необходимо предварительно обсуждать с доктором. Самолечение может быть опасно.
Терапия медикаментами
Инсулин для диабетиков является единственным препаратом для компенсации углеводного обмена. Для имитации естественного синтеза гормона поджелудочной железы применяется комбинированное воздействие нескольких видов инсулина. Отличие медикаментов заключается в продолжительности их воздействия:
- с интервалом работы от одних суток до 36 часов – длительные или пролонгированные (Ультраленте, Лантус);
- с временным промежутком действия от 12 до 20 часов – средние (Семилонг, Семиленте);
- с 3–4-действием – ультракороткие и короткие – от 5 до 8 часов (Хумулин, Инсуман, Регуляр, Актрапид, Новорапид).
Точная дозировка лекарственного средства устанавливается лечащим эндокринологом индивидуально для каждого пациента. В качестве дополнительной терапии назначается прием витаминно-минеральных комплексов (витамины А, Е, В-группы, хром, цинк, марганец).
Рацион
Соблюдение принципов диетического питания – один из основных принципов поддержания стабильного уровня глюкозы в крови и профилактики развития декомпенсации диабета. Общими правилами питания являются рациональный питьевой и пищевой режим (количество жидкости – 1,5–2 л/сутки, прием пищи – каждые 3–4 часа), соблюдение норм калорийности продуктов и блюд, введение в меню растительных белков, овощей (в любом виде), фитоотваров, снижающих уровень глюкозы, отказ от приготовления блюд кулинарным способом жарки, ограничение соли и соленых продуктов.
В диете инсулинозависимых пациентов нет места простым быстрым углеводам, поскольку они моментально усваиваются. Это приводит к резкому повышению сахара. Кроме того, запрещается употребление алкогольных напитков, жирного мяса и фастфуда, бутилированного чая и пакетированных соков, сдобной выпечки. Персональный рацион разрабатывается с учетом гликемического индекса продуктов (ГИ). Данный показатель для больных диабетом должен укладываться в цифровые значения от 0 до 40. Из допустимых к употреблению продуктов составляется меню диабетика по принципу медицинской диеты «Стол №9»
Для правильного выполнения всех условий рационального питания рекомендуется приобрести кухонные весы.
Физические нагрузки
Для инсулинозависимых пациентов разработаны комплексы лечебной физкультуры. Диабетику необходима рациональная физическая активность. Мышечные волокна всасывают глюкозу при занятиях ЛФК, без участия инсулина. Недостаточная подвижность приводит к осложнениям.